|
 |
| Ann Optom Contact Lens > Volume 21(3); 2022 > Article |
|
Abstract
Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļŖö Ļ░üļ¦ē RGP ļĀīņ”łņÖĆļŖö ļŗ¼ļ”¼ Ļ░üļ¦ēņØ┤ ņĢäļŗī Ļ│Ąļ¦ēņŚÉ ņĀæņ┤ēĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ ņ░®ņÜ®Ļ░ÉņØ┤ ņÜ░ņłśĒĢśĻ│Ā, ņŗ¼ĒĢśĻ▓ī ļ│ĆĒśĢļÉ£ Ļ░üļ¦ēņ£╝ļĪ£ ņØĖĒĢ┤ ĻĖ░ņĪ┤ņØś ņĢłĻ▓ĮņØ┤ļéś RGP ļĀīņ”łņŚÉ ņĀüņØæĒĢśņ¦Ć ļ¬╗Ē¢łļŹś ĒÖśņ×ÉļōżņŚÉņä£ ņä▒Ļ│ĄņĀüņØĖ ņ×äņāü Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż. ļéśņĢäĻ░Ć ņŗ£ļĀźĻĄÉņĀĢņØä ļäśņ¢┤ņä£, ļ░śĒØöņä▒ ļé£ņ╣śņä▒ ņĢłĻĄ¼Ēæ£ļ®┤ ņ¦łĒÖśņŚÉņä£ Ļ░üļ¦ēĻ│╝ ļĀīņ”ł ņé¼ņØ┤ņŚÉ ļłłļ¼╝ļ¦ēņØä ĒśĢņä▒ĒĢśņŚ¼ ņĢłĻĄ¼Ēæ£ļ®┤ņØś ņĢłņĀĢĒÖöļź╝ Ļ░ĆņĀĖņś┤ņ£╝ļĪ£ņŹ© ņ£ĀņÜ®ĒĢ£ ņ╣śļŻīņĀü ļīĆņĢłņØ┤ ļÉĀ ņłś ņ׳ļŗż. ņøÉņČöĻ░üļ¦ē, Ļ░üļ¦ē Ēś╝Ēāü, ņĢłĻĄ¼Ēæ£ļ®┤ ņ¦łĒÖś ļ░Å ļČłĻĘ£ņ╣Ö ļé£ņŗ£ ĒÖśņ×ÉņŚÉņä£ ņŗ£ļĀźĻĄÉņĀĢ ļ░Å ņ”Øņāü ņĪ░ņĀłņØś ļ¬®ņĀüņ£╝ļĪ£ ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łĻ░Ć ņ£ĀņÜ®ĒĢ£ ņ╣śļŻī ļ░®ļ▓Ģņ£╝ļĪ£ ĒÖ£ņÜ®ļÉĀ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż.
Abstract
A scleral contact lens lies on the sclera, not the cornea, which differs from a rigid gas permeable (RGP) contact lens, and has shown successful clinical outcomes in patients unable to tolerate glasses or RGP contact lenses because of a severely deformed cornea. In addition, a scleral lens forms a tear film between the cornea and contact lens that stabilizes the ocular surface and could be a useful therapeutic option. The mini-scleral contact lens is a useful therapeutic option for visual improvement and symptom control in patients with corneal abnormalities such as keratoconus, corneal opacity, ocular surface disease, and irregular corneal astigmatism.
Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļŖö Ļ░üļ¦ēņØś Ļ▓ĮĻ│äļź╝ ļäśņ¢┤ņä£ Ļ│Ąļ¦ē ņ£äņŚÉ ļåōņØ┤ļŖö 15-25 mm ņ¦üĻ▓ĮņØś Ļ▓Įņä▒ ņé░ņåīĒł¼Ļ│╝ņĮśĒāØĒŖĖļĀīņ”ł(rigid gas permeable [RGP] lens)ņØ┤ļŗż. Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļŖö Ļ░üļ¦ēĻ│╝ņØś ĻĖ░Ļ│äņĀüņØĖ ņĀæņ┤ēņØä Ļ░Éņåīņŗ£ĒéżĻĖ░ ņ£äĒĢ┤ Ļ░üļ¦ē ņ£äņŚÉ ņĢäņ╣śĒśĢņØś ĻĄ¼ņĪ░ļź╝ ļ¦īļōżĻ│Ā ĻĘĖ Ļ▓░Ļ│╝ ļĀīņ”ł ņĢäļלņ¬ĮņŚÉ ļłłļ¼╝ņĖĄņØ┤ ĒśĢņä▒ļÉ£ļŗż. ņØ┤Ļ▓āņØĆ Ļ▒┤ņĪ░ļĪ£ ņØĖĒĢ┤ ņ£Āļ░£ļÉśļŖö ņ”ØņāüĻ│╝ ņ¦ĢĒøäļź╝ Ļ░Éņåīņŗ£Ēé¼ ļ┐Éļ¦ī ņĢäļŗłļØ╝, ļŗżļźĖ RGP ņĮśĒāØĒŖĖļĀīņ”łņÖĆ ļÅÖņØ╝ĒĢśĻ▓ī ļČłĻĘ£ņ╣Ö ļé£ņŗ£ļź╝ Ļ┤æĒĢÖņĀüņ£╝ļĪ£ ĻĄÉņĀĢĒĢĀ ņłś ņ׳Ļ▓ī ļÉ£ļŗż[1]. ļśÉĒĢ£ Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļŖö Ļ│Ąļ¦ēļČĆņØś ņ¦Ćņ¦Ćļź╝ ļ░øņØä ņłś ņ׳ļŗż. ņØ┤ļŖö Ļ░üļ¦ē ĒśĢĒā£ņŚÉ ļ¦ÄņØĆ ņśüĒ¢źņØä ļ░øļŖö ĻĖ░ņĪ┤ņØś Ļ░üļ¦ē RGP ņĮśĒāØĒŖĖļĀīņ”łņŚÉ ļ╣äĒĢśņŚ¼ ņżæņŗ¼ņ×ĪĻĖ░Ļ░Ć Ēø©ņö¼ ņÜ®ņØ┤ĒĢ£ ņØ┤ņĀÉņØ┤ ņ׳ņ¢┤ Ļ│ĀļÅäņØś ĻĄ┤ņĀłņØ┤ņāü, ņøÉņČöĻ░üļ¦ē, Ļ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļČłĻĘ£ņ╣Ö ļé£ņŗ£, Ļ░üļ¦ē ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ļ░śĒØö, ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØä Ļ░Ćņ¦ä ĒÖśņ×É ļō▒ņŚÉĻ▓ī ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ļŗż[2-4]. ņĮśĒāØĒŖĖ ļĀīņ”łļŖö ĻĘĖ ņ¦üĻ▓ĮņŚÉ ļö░ļØ╝ 12.5-15.0 mmņØś Ļ│Ąļ¦ēņ£żļČĆ/ļ░śĻ│Ąļ¦ēļĀīņ”ł(corneo-scleral lens, semi-scleral lens), 15.0-18.0 mmņØśļ»ĖļŗłĻ│Ąļ¦ēļĀīņ”ł(mini-scleral lens), 18.0-25.0 mmņØś Ēü░ Ļ│Ąļ¦ēņĮś ĒāØĒŖĖļĀīņ”ł(full scleral lens)ļĪ£ ļČäļźśļÉ£ļŗż[4-7]. ņĄ£ĻĘ╝ Ļ│Ąļ¦ēņĮśĒāØĒŖĖ ļĀīņ”łļŖö ņé░ņåīĒł¼Ļ│╝ņ£©ņØ┤ ļåÆņØĆ ņ×¼ņ¦łļĪ£ ņĀ£ņ×æļÉśĻ│Ā ņ׳ņ£╝ļ®░, ļĀīņ”łņØś ņ¦üĻ▓Į, ĻĖ░ļ│Ėļ¦īĻ│Ī, ņŻ╝ļ│ĆļČĆ ņ╗żļĖī, ļĀīņ”łņØś ļÅäņłśļź╝ ĒżĒĢ©ĒĢśļŖö ņŚ¼ļ¤¼ ļ│ĆņłśļōżņØä ņŻ╝ļ¼Ė ņĀ£ņ×æĒĢĀ ņłś ņ׳ņØä ņĀĢļÅäļĪ£ ļ░£ņĀäĒĢśņśĆļŗż.
ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļŖö Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļ│┤ļŗż ņ¦üĻ▓ĮņØ┤ ņ×æĻĖ░ ļĢīļ¼ĖņŚÉ ņ▓śļ░®ĒĢśĻĖ░Ļ░Ć ņłśņøöĒĢśĻ│Ā ņŗ£ļĀź Ļ░£ņäĀņŚÉ ĒÜ©Ļ│╝ņĀüņØ┤ļŗż. ĒÖśņ×Éļōż ļśÉĒĢ£ ļĀīņ”łļź╝ ņåÉņēĮĻ▓ī ļŗżļŻ░ ņłś ņ׳ņ¢┤ ņĄ£ĻĘ╝ ļäÉļ”¼ ņØ┤ņÜ®ļÉśĻ│Ā ņ׳ļŗż[2,8]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļŗżņ¢æĒĢ£ Ļ░üļ¦ē ņ¦łĒÖś ĒÖśņ×ÉņŚÉņä£ ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® ņŗ£ ņŗ£ļĀź Ļ░£ņäĀ ļ░Å ņĢłĻĄ¼Ēæ£ļ®┤ ņ╣śļŻīĒÜ©Ļ│╝ņØś ņ×äņāüņĀü ĒÖ£ņÜ®ņŚÉ ļīĆĒĢ┤ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”ł ņ▓śļ░®ņØĆ ĒÄĖĒÅēĻ░üļ¦ēĻ│ĪļźĀļ░śĻ▓Į(flat K)ņØä ĻĖ░ņżĆņ£╝ļĪ£ ņŗ£ņ×æĒĢśļ®░, ņĀüņĀłĒĢ£ ņĀĢņĀÉļČĆ Ēŗłņāł(apical clearance)ļź╝ ļ│┤ņØ┤Ļ│Ā, ņĀäņ▓┤ Ļ░üļ¦ēņØä ļö░ļØ╝ Ļ│ĀļźĖ ļłłļ¼╝ņĖĄņØä ļ│┤ņØ┤ļŖö Ļ▓āņ£╝ļĪ£ ņäĀĒāØĒĢ£ļŗż. ĒÄĖĒÅēĻ░üļ¦ēĻ│ĪļźĀļ░śĻ▓ĮņØä ĻĖ░ņżĆņ£╝ļĪ£ ĒĢśņŚ¼ ņŗ£ĒŚśļĀīņ”ł ņ░®ņÜ® ņ¦üĒøä 250-275 ╬╝m, ņ░®ņÜ® 30ļČä Ēøä 200-225 ╬╝m, ņČöĻ░Ć 4ņŗ£Ļ░ä Ēøä 150-175 ╬╝mņØś ņĀĢņĀÉļČĆ Ēŗłņāłļź╝ Ļ░Ćņ¦ĆļŖö Ļ░üļ¦ēĻ│ĪļźĀļ░śĻ▓ĮĻ░ÆņØä ĻĖ░ņżĆņ£╝ļĪ£ Ļ▓░ņĀĢĒĢśņśĆļŗż(Fig. 1). ņĢłĻĄ¼Ēæ£ļ®┤ Ļ░äņØś Ēö╝Ēīģ ņĀüĒĢ®ņä▒ Ļ▓░ņĀĢņŚÉ ņ׳ņ¢┤ņä£ ĻĖ░ļ│Ėļ¦īĻ│Īļ░śĻ▓Į ņØ┤ņÖĖņŚÉļÅä ļĀīņ”łņØś ņŗ£ņāü ļåÆņØ┤ (sagittal depth)ņÖĆ Ļ│Ąļ¦ēļČĆ ņśüņŚŁ(landing zone)ņØś Ļ│ĪļźĀļ░śĻ▓Į ņŚŁņŗ£ ļ¦żņÜ░ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢśĻ│Ā ņ׳ļŖöļŹ░, ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĀĢņĀÉļČĆ ĒŗłņāłĻ░Ć 250-300 ╬╝mĻ░Ć ļÉśĻ│Ā ņ£żļČĆ ĒŗłņāłĻ░Ć ņ£Āņ¦ĆļÉśļŖö Ļ▓āņ£╝ļĪ£ Ļ▓░ņĀĢĒĢ£ļŗż. ņŗ£ĒŚśļĀīņ”łļź╝ ņ░®ņÜ®ĒĢ£ņ¦Ć 1-2ņŗ£Ļ░äņØ┤ Ļ▓ĮĻ│╝ĒĢ£ Ēøä Ļ│Ąļ¦ēņŚÉ ņāüĒĢśņóīņÜ░ Ļ│╝ļÅäĒĢ£ ņŻ╝ļ│ĆļČĆ ņĪ░ņ×äņØ┤ ņŚåļŖöņ¦Ć Ļ┤Ćņ░░ĒĢśĻ│Ā, ļĀīņ”łņŚÉ ņØśĒĢ£ Ļ▓░ļ¦ēĒśłĻ┤Ć ņĢĢļ░ĢņØä ņĄ£ņåīĒÖöĒĢśņŚ¼ ĒśłĻ┤Ć ļ¦ēĒלņØ┤ ņŚåļÅäļĪØ ņĪ░ņĀłĒĢśņŚ¼ ĒÖĢņØĖĒĢśņŚ¼ ņĄ£ņóģ ļĀīņ”łļź╝ ņäĀĒāØĒĢ£ļŗż.
ņøÉņČöĻ░üļ¦ēņØĆ ļ╣äņŚ╝ņ”Øņä▒ņ£╝ļĪ£ Ļ░üļ¦ē ņżæņŗ¼ļČĆ ļśÉļŖö ņżæņŗ¼ļČĆĻĘ╝ņØ┤ ņøÉļ┐öļ¬©ņ¢æņ£╝ļĪ£ ļ│ĆĒśĢņØ┤ ņśżļŖö ņØ╝ļ░śņĀüņ£╝ļĪ£ ņ¢æņĢłņä▒ņØ┤Ļ│Ā ņ¦äĒ¢ēņä▒ņØĖ ļ│Ćņä▒ ņ¦łĒÖśņØ┤ļŗż. ņøÉņČöĻ░üļ¦ēņØĆ ņŻ╝ļĪ£ ņé¼ņČśĻĖ░ ļśÉļŖö ņ▓ŁņåīļģäĻĖ░ņŚÉ ņŗ£ņ×æļÉśņ¢┤ņä£ Ļ│äņåŹ ņ¦äĒ¢ēĒĢśļŗżĻ░Ć 40-50ņäĖņŚÉ ļ®łņČöļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░, Ļ░üļ¦ēņØś ņ¢ćņĢäņ¦ÉĻ│╝ ļÅīņČ£ļĪ£ ņØĖĒĢ£ ļČĆņĀĢ ļé£ņŗ£ņØś ņ”ØĻ░Ćļ┐É ņĢäļŗłļØ╝ ņĢłĒæ£ļ®┤ņØś Ļ│äņåŹņĀüņØĖ ņåÉņāüņ£╝ļĪ£ ļ░śĒØöņØ┤ ņ¦äĒ¢ēĒĢśļ®┤ņä£ ņŗ£ļĀźņØ┤ ļ¦ÄņØ┤ ņĀĆĒĢśļÉ£ļŗż[4,9]. ņøÉņČöĻ░üļ¦ēņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢśļŖö ļČłĻĘ£ņ╣ÖĒĢ£ ļé£ņŗ£ļź╝ ņżäņØ┤Ļ│Ā ļ¦żļüłĒĢśĻ│Ā ĻĘ£ņ╣ÖņĀüņØĖ ņāłļĪ£ņÜ┤ ņĀäļ®┤ Ļ┤æĒĢÖĒæ£ļ®┤ņØä ļ¦īļōżĻĖ░ ņ£äĒĢ┤ ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņé¼ņÜ®ĒĢśļŖöļŹ░, RGP ĻĄ¼ļ®┤ļĀīņ”ł, ļ╣äĻĄ¼ļ®┤ļĀīņ”ł ļō▒ņØ┤ ļ¦ÄņØ┤ ņé¼ņÜ®ļÉśļ®░, ņ¦äĒ¢ēņØ┤ ņŗ¼ĒĢśņŚ¼ Ļ░üļ¦ē RGP ļĀīņ”łļĪ£ ņןņ░®ņØ┤ ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░ ļō▒ņŚÉņä£ Ļ│Ąļ¦ēļĀīņ”łļź╝ ņ░®ņÜ®ĒĢĀ ņłś ņ׳ļŗż[3-5]. ņ”ØļĪĆļĪ£ 10ļģä ņĀä ņ¢æņĢł ņøÉņČöĻ░üļ¦ēņØä ņ¦äļŗ©ļ░øņØĆ 37ņäĖ ņŚ¼ņ×É ĒÖśņ×ÉĻ░Ć Ļ░üļ¦ē RGP ļĀīņ”łļź╝ ņ░®ņÜ®ĒĢśļ®░ ņ¦Ćļé┤ņÖöņ£╝ļéś 2ļģä ņĀäļČĆĒä░ ļĀīņ”ł ņ░®ņÜ®ņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņŗ£ļĀźņĀĆĒĢśĻ░Ć ņ¦äĒ¢ēļÉśņ¢┤ Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä ņŗ£ļĀźņØĆ ņ¢æņĢł Ļ░üĻ░ü 0.8ļĪ£ ņĖĪņĀĢļÉśņŚłĻ│Ā, 3ļģäĻ░ä Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░ä ļÅÖņĢł ņŗ£ļĀźņĀĆĒĢś ļ░Å ĒĢ®ļ│æņ”Ø ņŚåņØ┤ ņל ņ£Āņ¦ĆļÉśņŚłļŗż(Fig. 2).
ņć╝ĻĘĖļĀīņ”ØĒøäĻĄ░ņØĆ ņÖĖļČäļ╣äņāśĻ│╝ ļŗżņ¢æĒĢ£ ņāüĒö╝ņŚÉ ļ”╝ĒöäĻĄ¼ ņ╣©ņ£żņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢśļŖö ņ×ÉĻ░Ćļ®┤ņŚŁ ņāüĒö╝ņŚ╝ņ£╝ļĪ£ ļłłļ¼╝ņāśĻ│╝ ņ╣©ņāśņŚÉ ņśüĒ¢źņØä ļ»Ėņ│É ļłłļ¦łļ”äĻ│╝ ņ×ģļ¦łļ”ä ņ”ØņāüņØ┤ ļéśĒāĆļéśļŖö Ļ▓āņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢ£ļŗż. ņć╝ĻĘĖļĀīņ”ØĒøäĻĄ░ņØä ļÅÖļ░śĒĢ£ Ļ▒┤ņä▒ņĢł ĒÖśņ×ÉļōżņØś ņ╣śļŻīļŖö ņØĖĻ│Ą ļłłļ¼╝, ņĢłņŚ░Ļ│Ā, ņŖżĒģīļĪ£ņØ┤ļō£, ņŗĖņØ┤Ēü┤ļĪ£ņŖżĒżļ”░A ļō▒ ņłśļČäĻ▓░ĒĢŹ Ļ▒┤ņä▒ņĢłņØä ĒĢ┤Ļ▓░ĒĢśĻĖ░ ņ£äĒĢ£ Ļ▓āļōżņØ┤ ņŻ╝ļź╝ ņØ┤ļŻ¼ļŗż[10,11]. ņć╝ĻĘĖļĀīņ”ØĒøäĻĄ░ņŚÉ ņØśĒĢ£ ņłśļČäĻ▓░ĒĢŹ Ļ▒┤ņä▒ņĢłņØ┤ ņ׳ļŖö ĒÖśņ×ÉļōżņŚÉņä£ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźņןņĢĀļĪ£ ņØĖĒĢ£ ņ¦Ćņ¦łņĖĄ ļČĆņĪ▒ņØ┤ ļ░£ņāØĒĢśĻ▓ī ļÉśļ®┤, ņĢłĻĄ¼Ēæ£ļ®┤ņØś ņåÉņāüņØ┤ ļŹöņÜ▒ ņŗ¼ĒĢśĻ▓ī ņØ╝ņ¢┤ļéĀ ņłś ņ׳ņ¢┤, ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźņןņĢĀņŚÉ ļīĆĒĢ£ ņĀüĻĘ╣ņĀüņØĖ ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢśļŗż. ņØ┤ļź╝ ņ£äĒĢ┤ ļłłĻ║╝ĒÆĆ ņ£äņāØ Ļ┤Ćļ”¼, ņś©ņ░£ņ¦ł, ļ¦łņØ┤ļ┤äņāś ņĢĢņČ£ ļō▒ņØä ņŗ£ļÅäĒĢĀ ņłś ņ׳ņ£╝ļéś, ĻĘĖ ĒÜ©Ļ│╝Ļ░Ć ļŗ©ĻĖ░ņĀüņØ┤Ļ│Ā ņć╝ĻĘĖļĀīņ”ØĒøäĻĄ░ņ£╝ļĪ£ ņØĖĒĢ£ ņŗ¼ĒĢ£ ņĢłĻĄ¼Ēæ£ļ®┤ ņåÉņāüĻ│╝ ĒÖśņ×ÉņØś Ļ▒┤ņä▒ņĢł ņ”ØņāüņØĆ ĒśĖņĀäļÉśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż[12]. ņØ┤ļ¤¼ĒĢ£ Ļ▓ĮņÜ░ ļīĆņĢł ņżæ ĒĢ£ Ļ░Ćņ¦ĆļĪ£ ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļź╝ ņ░®ņÜ®ĒĢśņŚ¼ Ļ░üļ¦ēĻ│╝ ļĀīņ”ł ņé¼ņØ┤ņŚÉ ļłłļ¼╝ļ¦ēņØä ĒśĢņä▒ĒĢśņŚ¼ ņĢłĻĄ¼Ēæ£ļ®┤ņØś ņĢłņĀĢĒÖöļź╝ ņ£Āļ░£ĒĢĀ ņłś ņ׳ļŗż. ņ”ØļĪĆļĪ£ 7ļģä ņĀä ņ¢æņĢł ņć╝ĻĘĖļĀīņ”ØĒøäĻĄ░ņØä ņ¦äļŗ©ļ░øņØĆ 47ņäĖ ņŚ¼ņ×É ĒÖśņ×ÉĻ░Ć ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØĻ│╝ ņŗżļ¬©ņ¢æĻ░üļ¦ēņŚ╝ņ£╝ļĪ£ ņ╣śļŻīņÜ® ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņŻ╝ĻĖ░ņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢ┤ņÖöņ£╝ļéś, Ļ░ÉņŚ╝ņä▒ Ļ░üļ¦ēĻČżņ¢æņØ┤ ļ░£ņāØĒĢśņŚ¼ Ļ░ĢĒÖöĒĢŁņāØņĀ£ ņĀÉņĢł ņ╣śļŻī Ēøä Ļ░üļ¦ēĻČżņ¢æņØĆ ĒśĖņĀäņØä ļ│┤ņśĆļŹś Ļ▓ĮņÜ░ņŚÉņä£, Ļ░üļ¦ē Ēś╝Ēāüņ£╝ļĪ£ ņØĖĒĢ£ ņŗ£ļĀźņĀĆĒĢś ļ░Å ĒåĄņ”Ø ņĪ░ņĀłņØä ņ£äĒĢ┤ ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļź╝ ņ░®ņÜ®ĒĢ£ Ēøä ņŗ£ļĀźņØĆ 0.6ņ£╝ļĪ£ ĒśĖņĀäļÉśņŚłĻ│Ā, ĒåĄņ”Ø ļ░Å ņ”Øņāü ņĢģĒÖö ņŚåņØ┤ ņל ņ£Āņ¦ĆļÉśņŚłļŹś Ļ▓ĮņÜ░ņØ┤ļŗż(Fig. 3).
ņŖżĒŗ░ļĖÉņŖżņĪ┤ņŖ©ņ”ØĒøäĻĄ░ņØĆ ņĢłĻĄ¼ ļ░Å ĻĄ¼Ļ░Ģ ļō▒ņØś ņĀÉļ¦ēĻ│╝ Ēö╝ļČĆļź╝ ņ╣©ļ▓öĒĢśļŖö ļ¦żņÜ░ ļō£ļ¼╝ņ¦Ćļ¦ī ņŗ¼Ļ░üĒĢ£ ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ņØś ņłśĒż, ļ¼╝ņ¦æņä▒ ņ¦łĒÖśņØ┤ļŗż. ĻĖēņä▒ĻĖ░ ļĢī ņĢłĻĄ¼ļź╝ ņ╣©ļ▓öĒĢśņŚ¼ Ļ░Ćņä▒ļ¦ēĻ▓░ļ¦ēņŚ╝ ļ░Å ņÖĖņĢłļČĆ ņāüĒö╝Ļ▓░ņåÉņØä ņ£Āļ░£ĒĢśļŖöļŹ░, ņØ┤ļĢī ņżæņ”Ø ņÖĖņĢłļČĆ ĒĢ®ļ│æņ”ØņØä Ļ▓ĮĒŚśĒĢ£ ĒÖśņ×É ņżæ ņāüļŗ╣ņłśļŖö ņżæņ”Ø ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø, Ļ░üļ¦ēņŚ╝, ņ¦ĆņåŹ ņāüĒö╝Ļ▓░ņåÉ, Ļ░üļ¦ēĻČżņ¢æ, ļ░śĒØöĻ▓░ļ¦ēņŚ╝, Ļ▓ĆĻĄ¼ņ£Āņ░®, ņĢłĻĄ¼Ēæ£ļ®┤ Ļ░üņ¦łĒÖö ļ░Å Ļ▓░ļ¦ēļéŁ ļŗ©ņČĢ ļō▒ņØś ļ¦īņä▒ ĒĢ®ļ│æņ”ØĻ│╝ ņØ┤ļĪ£ ņØĖĒĢ£ ņŗ£ļĀźņåīņŗżņØä Ļ▓ĮĒŚśĒĢśĻ▓ī ļÉ£ļŗż[2,13]. ņ”Øņāü Ļ░£ņäĀņØä ņ£äĒĢ┤ ņ╣śļŻīņÜ® ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņé¼ņÜ®ĒĢ┤ļÅä ĒśĖņĀäņØ┤ ņŚåļŖö Ļ▓ĮņÜ░, ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä Ļ░£ņäĀļÉśļŖö ĒÜ©Ļ│╝ļź╝ ļ│╝ ņłś ņ׳ļŗż. ņØ╝ļĪĆļĪ£ 21ņäĖņŚÉ ņŖżĒŗ░ļĖÉņŖżņĪ┤ņŖżņ”ØĒøäĻĄ░ņ£╝ļĪ£ ņ╣śļŻīļ░øņØĆ ļ│æļĀźņØ┤ ņ׳ļŖö 35ņäĖ ļé©ņ×É ĒÖśņ×ÉĻ░Ć ņ╣śļŻīņÜ® ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņŻ╝ĻĖ░ņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢ┤ņÖöņ£╝ļéś, ĒåĄņ”Ø ņĪ░ņĀł ļ░Å ņŗ£ļĀź Ļ░£ņäĀņØ┤ ļÉśņ¦Ć ņĢŖņĢä Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä ĒåĄņ”ØņØĆ ĒśäņĀĆĒ׳ ņżäņŚłĻ│Ā, ņŗ£ļĀźņØĆ 0.8ļĪ£ ĒśĖņĀäļÉ£ Ļ▓ĮņÜ░ņØ┤ļŗż(Fig. 4).
ĻĄ┤ņĀłņłśņłĀ Ēøä ļ░£ņāØĒĢ£ Ļ░üļ¦ēĒÖĢņןņ”ØņØĆ Ļ░üļ¦ēĻĖ░ņ¦łņØ┤ ņ¢ćņĢäņ¦ĆĻ│Ā ņĢ×ņ£╝ļĪ£ ļ░ĆļĀż Ļ░üļ¦ēļÅīņČ£ņØä ļ│┤ņØ┤ļŖö ļ╣äņŚ╝ņ”Øņä▒ Ļ░üļ¦ēĒÖĢņן ņ¦łĒÖśņØ┤ļŗż. ņŗ¼ĒĢ£ ĻĘ╝ņŗ£ņÖĆ ļČłĻĘ£ņ╣Ö ļé£ņŗ£ņŚÉ ņØśĒĢ┤ ņŗ¼Ļ░üĒĢ£ ņŗ£ļĀźĻ░ÉņåīĻ░Ć ļéśĒāĆļéśļŖöļŹ░, ņ¦łĒÖś ņ┤łĻĖ░ņŚÉļŖö ņĢłĻ▓ĮņØ┤ļéś Ļ▓Įņä▒ ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņ£╝ļĪ£ ĻĄÉņĀĢņØ┤ Ļ░ĆļŖźĒĢśņ¦Ćļ¦ī ņ¦äĒ¢ēļÉśņ¢┤ ĻĄÉņĀĢņØ┤ ļÉśņ¦Ć ņĢŖĻ▒░ļéś Ļ▓Įņä▒ ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņØ┤ ņ¢┤ļĀżņøīņ¦ĆĻ▓ī ļÉśļŖö Ļ▓ĮņÜ░ ņłśņłĀņĀü ņ╣śļŻīļź╝ Ļ│ĀļĀżĒĢśļŖö Ļ▓āņØ┤ ņØ╝ļ░śņĀüņØ┤ļŗż. ļČłĻĘ£ņ╣ÖĒĢ£ ļé£ņŗ£ļź╝ ņżäņØ┤Ļ│Ā ļČłĻĘ£ņ╣ÖĒĢ£ Ļ░üļ¦ēĒæ£ļ®┤ņ£╝ļĪ£ ņØĖĒĢ£ ņŗ£ļĀźĻĄÉņĀĢņØä ņ£äĒĢ┤ ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ņŗ£ļĀź Ļ░£ņäĀĒÜ©Ļ│╝ļź╝ ļ│╝ ņłś ņ׳ļŗż[2,4-8,14,15]. ņØ╝ļĪĆļĪ£ 3ļģä ņĀä ņ¢æņĢł ļØ╝ņŗØņłśņłĀņØä ļ░øņØĆ 26ņäĖ ņŚ¼ņ×É ĒÖśņ×ÉĻ░Ć 2ļģäņĀäļČĆĒä░ ņŗ£ņ×æļÉ£ ņóīņĢł Ļ░üļ¦ēĒÖĢņןņ”Øņ£╝ļĪ£ ņØĖĒĢ£ ņŗ£ļĀźņĀĆĒĢśļĪ£ ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä ņóīņĢł ņŗ£ļĀźņØĆ 1.0ņ£╝ļĪ£ ĒśĖņĀäļÉśņŚłļŹś Ļ▓ĮņÜ░ņØ┤ļŗż(Fig. 5).
Ļ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”łļŖö ņøÉņČöĻ░üļ¦ē, Ļ░üļ¦ē ļ│Ćņä▒, ņÖĖņāü Ēøä, Ļ░üļ¦ēņØ┤ņŗØņłśņłĀ Ēøä, ĒŚżļź┤ĒÄśņŖż Ļ░ÉņŚ╝ņ”Ø ļō▒ ļČłĻĘ£ņ╣Ö ļé£ņŗ£ļ┐Éļ¦ī ņĢäļŗłļØ╝ Ļ░üļ¦ē ĒÖöņāü, ņ£Āņ▓£Ēżņ░Į, ņŖżĒŗ░ļĖÉņĪ┤ņŖ©ņ”ØĒøäĻĄ░, ņØ┤ņŗØĒÄĖļīĆņłÖņŻ╝ļ│æ, ļģĖņČ£ņä▒ Ļ░üļ¦ēņŚ╝ ļō▒ ņĢłĻĄ¼Ēæ£ļ®┤ ņ¦łĒÖśņŚÉļÅä ņŗ£ļĀźĻĄÉņĀĢĒÜ©Ļ│╝Ļ░Ć ņ׳ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[2,3,16-18]. Ļ░üļ¦ēĻ│╝ ļĀīņ”ł ņé¼ņØ┤ņŚÉ ļłłļ¼╝ņØ┤ ņĀüņĀłĒĢśĻ▓ī Ļ│ĀņØ┤Ļ│Ā Ļ░üļ¦ē ņĀäņ▓┤ņÖĆ Ļ░üļ¦ē ņ£żļČĆ, Ļ│Ąļ¦ēņŚÉ 360ļÅä ļČĆļō£ļ¤ĮĻ▓ī ņĢłņ░®ļÉśņ¢┤, Ļ░üļ¦ēĻ│╝ ļĀīņ”ł ņé¼ņØ┤ņŚÉ ņÖäņČ® ņ×æņÜ®ņØä ĒĢ┤ņŻ╝ļ®░, Ļ░üļ¦ēņØś ļČłĻĘ£ņ╣ÖĒĢ£ Ļ││ņØä ļłłļ¼╝ļĪ£ ļ®öņøī ņŗ£ļĀźĻĄÉņĀĢņØĆ ļ¼╝ļĪĀ ņĢłĻĄ¼Ēæ£ļ®┤ ņ¦łĒÖśņØś ņ╣śļŻīņŚÉļÅä ļÅäņøĆņØ┤ ļÉśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. Ļ▓░ļĪĀņĀüņ£╝ļĪ£, ļŗżņ¢æĒĢ£ Ļ░üļ¦ē ņ¦łĒÖś ĒÖśņ×ÉļōżņŚÉņä£ ļ»ĖļŗłĻ│Ąļ¦ēņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® ņŗ£ ņŗ£ļĀź Ļ░£ņäĀ ļ░Å ņĢłĻĄ¼Ēæ£ļ®┤ ņ╣śļŻīĒÜ©Ļ│╝Ļ░Ć ņ׳ļŗż. Ļ░üļ¦ē ņØ┤ņāü ņåīĻ▓¼ņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉļōżņŚÉņä£ ņóŗņØĆ ļīĆņĢłņ£╝ļĪ£ ĒÖ£ņÜ®ļÉĀ ņłś ņ׳Ļ│Ā, ĻĖ░ņĪ┤ņØś Ļ░üļ¦ē RGP ļĀīņ”ł ļō▒ņØś Ļ│ĀņŗØņĀüņØĖ ļ░®ļ▓Ģņ£╝ļĪ£ ņŗ£ļĀźĻĄÉņĀĢņØ┤ ņ¢┤ļĀżņÜ┤ ņøÉņČöĻ░üļ¦ē, ņĢłĻĄ¼Ēæ£ļ®┤ ņ¦łĒÖś, ļČłĻĘ£ņ╣Ö ļé£ņŗ£ņĢł, Ļ░üļ¦ē Ēś╝Ēāü ĒÖśņ×ÉņŚÉņä£ ņŗ£ļĀźĻĄÉņĀĢ ļ░Å ņĢłĻĄ¼ ļČłĒÄĖĻ░É, ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ņ”Øņāü ņÖäĒÖöņŚÉ ĒÜ©Ļ│╝ņĀüņØĖ ļīĆņĢłņØ┤ ļÉĀ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż.
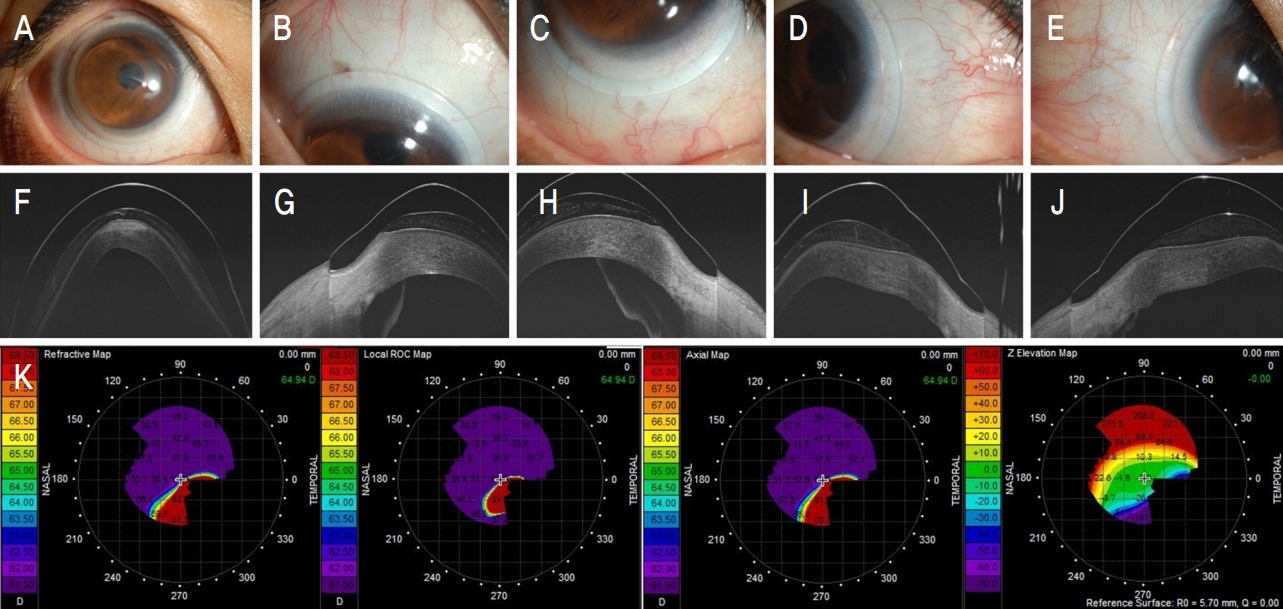
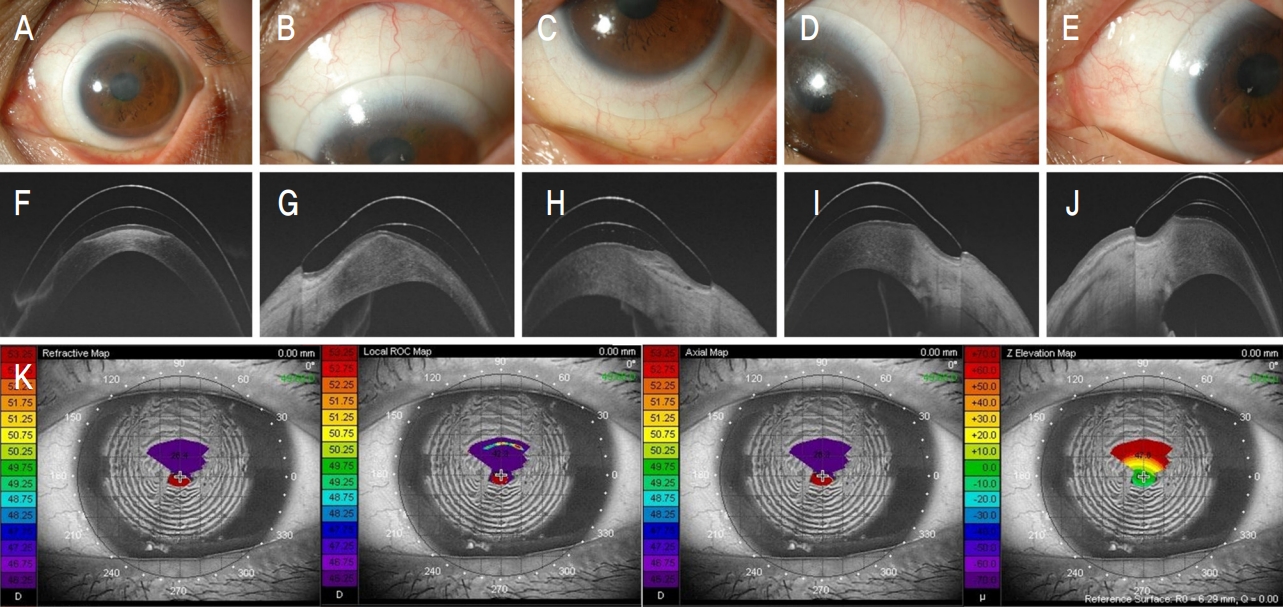
Figure┬Ā2.
Well positioned mini-scleral contact lens for Keratoconus. (A-E) Center and quadrant limbal area. (F-J) Optical coherence tomography section. (K) Topographic findings.
Figure┬Ā3.
Well positioned mini-scleral contact lens for Sjogren's syndrome. (A-E) Center and quadrant limbal area. (F-J) Optical coherence tomography section. (K) Topographic findings.
REFERENCES
1) Marsack JD, Ravikumar A, Nguyen C, et al. Wavefront-guided scleral lens correction in keratoconus. Optom Vis Sci 2014;91:1221-30.



2) Sotozono C, Yamauchi N, Maeda S, Kinoshita S. Tear exchangeable limbal rigid contact lens for ocular sequelae resulting from Stevens-Johnson syndrome or toxic epidermal necrolysis. Am J Ophthalmol 2014;158:983-93.


3) Lee SM, Kim YJ, Choi SH, et al. Long-term effect of corneoscleral contact lenses on refractory ocular surface diseases. Cont Lens Anterior Eye 2019;42:399-405.


4) Montalt JC, Porcar E, Espa├▒a-Gregori E, Peris-Mart├Łnez C. Visual quality with corneo-scleral contact lenses for keratoconus management. Cont Lens Anterior Eye 2018;41:351-6.


5) Yan P, Kapasi M, Conlon R, et al. Patient comfort and visual outcomes of mini-scleral contact lenses. Can J Ophthalmol 2017;52:69-73.


6) DeNaeyer G, Sanders DR. sMap3D corneo-scleral topographer repeatability in scleral lens patients. Eye Contact Lens 2018;44 Suppl 1:S259-64.


7) DeNaeyer G, Sanders DR, Farajian TS. Surface coverage with single vs. multiple gaze surface topography to fit scleral lenses. Cont Lens Anterior Eye 2017;40:162-9.


8) Suh SY, Lee JH, Lee SU, et al. Fitting the miniscleral contact lens in patients with corneal abnormalities. J Korean Ophthalmol Soc 2016;57:1699-705.

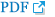
9) Santodomingo-Rubido J, Carracedo G, Suzaki A, et al. Keratoconus: an updated review. Cont Lens Anterior Eye 2022;45:101559.


10) Bjordal O, Norheim KB, R├Ėdahl E, et al. Primary Sj├ČgrenŌĆÖs syndrome and the eye. Surv Ophthalmol 2020;65:119-32.


11) Akpek EK, Bunya VY, Saldanha IJ. Sj├ČgrenŌĆÖs syndrome: more than just dry eye. Cornea 2019;38:658-61.



12) Chhadva P, Goldhardt R, Galor A. Meibomian gland disease: the role of gland dysfunction in dry eye disease. Ophthalmology 2017;124(11S):S20-6.



13) Jain R, Sharma N, Basu S, et al. Stevens-Johnson syndrome: the role of an ophthalmologist. Surv Ophthalmol 2016;61:369-99.


14) Binder PS, Lindstrom RL, Stulting RD, et al. Keratoconus and corneal ectasia after LASIK. J Refract Surg 2005;21:749-52.


15) Ghemame M, Charpentier P, Mouriaux F. Corneal topography in clinical practice. J Fr Ophtalmol 2019;42:e439-51.


16) Visser ES, Visser R, van Lier HJ, Otten HM. Modern scleral lenses part I: clinical features. Eye Contact Lens 2007;33:13-20.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 1,672 View
- 37 Download
- Related articles
-
Clinical Result of One-Piece Aspheric Intraocular Lens in Mild Zonule-Weakness2024 March;23(1)
Clinical Impact of Ambient Particulate Matters on Dry Eye Disease2023 December;22(4)





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print