|
 |
| Ann Optom Contact Lens > Volume 21(2); 2022 > Article |
|
Abstract
원발성 안구내 림프종(primary intraocular lymphoma)은 눈에서 발생하는 림프종이며, 뇌, 척수, 뇌척수막에서 발생하는 원발성 중추신경계 림프종의 아형으로 비호지킨림프종(non-Hodgkin’s lymphoma)이 가장 흔하며 주로 광범위 거대 B세포(diffuse large B cell type)로 구성되어 있다. 병태생리 및 원인에 대해서는 정확히 밝혀진 바는 없으며 앞으로 연구가 필요하나, 면역저하 환자들에서 바이러스 감염 등이 원인으로 생각되고 있다. 진단법으로는 형광안저촬영, 망막 단층촬영, 안구 자기공명영상이 있으며, 가장 주된 진단방법은 세포병리학검사이나 위음성률이 높다. 원발성 안구내 림프종에서 악성 B림프구(malignant B-lymphocyte)의 성장인자로 알려져 있는 IL-10 사이토카인이 진단에 도움이 될 수 있다. 원발성 안구내 림프종의 경우 유리체내 메토트렉세이트주사를 시행할 수 있으며 IL-10/IL-6의 비율이 치료 전에는 1보다 크다가 치료 후에는 1 미만으로 감소하는 추세를 보인다. 예후는 좋지 않으나, 진단방법의 발전과 전신 항암, 방사선 치료와 병합된 안구내 주사 치료를 통하여 생존율을 높일 것으로 기대한다.
Abstract
Primary intraocular lymphoma is a lymphoma that occurs in the eye, and is a subtype of primary central nervous system lymphoma that occurs in the brain, spinal cord, and meninges. It is composed of diffuse large B cell type. The pathophysiology and cause are not known exactly, and future research is needed. However, viral infection is thought to be the cause in immunocompromised patients. Diagnostic methods include fluorescein angiography, retinal tomography, and ocular magnetic resonance imaging. The main diagnostic method is cytopathology, but due to its false-negative rates the interleukin (IL)-10 cytokine, known as a growth factor for malignant B-lymphocytes in primary intraocular lymphoma, can be helpful in diagnosis. In the case of primary intraocular lymphoma, intravitreal methotrexate injection can be performed. Ratio of IL-10/IL-6 is greater than 1 before treatment and decreases to less than 1 after treatment. Although the prognosis is poor, it is expected to increase the survival rate through research on diagnostic methods and intraocular injection treatment combined with systemic chemotherapy and radiation therapy.
원발성 안구내 림프종(primary intraocular lymphoma, PIOL)은 뇌, 척수, 뇌척수막 또는 눈에서 발생하는 원발성 중추신경계 림프종의 아형으로 비호지킨림프종(non-Hodgkin’s lymphoma)이 가장 흔하며 주로 광범위 거대 B세포(diffuse large B cell type)로 구성되어 있다. 원발성 안구내 림프종은 빈도가 드물며 비특이적인 양상으로 만성 포도막염이나 유리체염 등으로 오인되어 진단이 늦어지는 경우가 많고 중추신경계를 침범하는 경우가 흔하므로 이를 신속 정확하게 발견하는 것이 임상적으로 중요하다. 본 논문에서는 안구내 림프종으로 진단된 2예를 살펴보고 질환의 임상 양상, 진단, 치료 및 예후와 관련된 기존 문헌들을 정리해보고자 한다.
72세 여자 환자가 4개월 전부터 우안 비문증과 광시증을 호소하여 타 병원을 내원하여 우안 포도막염 소견을 보여 내원하였다. 최대교정시력은 우안 0.7, 좌안 1.0이었고 안저 검사에서 우안 비측에 흰색의 망막하 침윤이 있었으며, 1+에서 2+ 정도의 유리체 염증 및 혼탁이 관찰되었다(Fig. 1). 환자가 호소하는 증상 및 검사 결과는 포도막염에 합당하였으나 스테로이드 치료 후에도 증상의 호전이 없었고 환자가 고령임을 고려하여 안구내 림프종을 감별하기 위해 안와 자기공명영상검사를 시행하였다. 영상검사에서 우안 안저 내측에 결절성 병변이 확인되었고 안구내 림프종 의증하 전신적 평가를 위해 혈액내과에 의뢰하였다(Fig. 2). 우안 전방천자를 시행하고 방수를 채취하여 사이토카인 농도 분석(cytokine panel) 및 바이러스 중합효소연쇄반응검사(viral polymerase chain reaction)를 진행하였다. 혈액내과에서 진행한 전신적 평가는 정상이었고 방수 바이러스 중합효소연쇄반응검사는 음성이었다. 그러나 사이토카인 농도 분석에서 interleukin (IL)-10 380.4 pg/mL, IL-6 4.6 pg/mL로 IL-10이 상승되어 있었고 IL-10/IL-6 비가 82.7이었다(Table 1). 이에 우안 원발성 안구내 림프종으로 진단하였고 1주일에 2회로 유리체내 메토트렉세이트(methotrexate, MTX) 주사를 시작하였다. 주사 4회 시행 후 우안 유리체 염증 및 망막하 침윤이 감소하여 1주일에 1회로 유리체내 MTX 주사를 지속하였다(Fig. 3). 주사 10회 시행 후 cytokine panel에서 IL-10 49.6 pg/mL로 감소하였고 IL-10/IL-6 비 또한 1.6으로 처음 검사 시보다 감소하였다(Table 1, Fig. 4). 치료효과가 있는 것으로 판단되어 환자에게 유리체내 MTX 주사 유지 치료를 권유하였으나 환자는 치료를 거부하였고 이후 자의적으로 외래 경과 관찰을 중단하였다. 환자는 이후 전신 광범위 거대 B세포 림프종(diffuse large B-cell lymphoma, DLBCL) 및 혈구탐식성 림프조직구증으로 진행하여 전신 항암 치료 시작하였으나 증상이 악화되어 사망하였다.
51세 남자 환자가 5개월 전부터 우안 시력저하 및 충혈 증상이 있어 타 병원을 내원한 후 양안 전체포도막염 의증하 내원하였다. 환자는 8년 전 우측 소뇌교각부위의 미만성 거대 B세포 림프종 진단하 전신 항암 치료 및 방사선 치료를 받은 과거력이 있었으며, 초진 당시에는 완전 관해 상태를 유지 중이었다. 최대교정시력은 우안 0.32, 좌안 0.5였고 안저검사에서 우안 3+, 좌안 2+ 정도의 유리체 염증 및 혼탁이 관찰되었다(Fig. 5A). 양안 전체 포도막염 진단하 스테로이드 안약 점안 및 경구 스테로이드를 복용하며 경과 관찰하였다. 3개월 후 염증은 많이 줄었으나 유리체 혼탁은 지속되는 모습을 보여 환자에게 수술적 치료를 권유하였으나 치료를 거부하여 경과 관찰하기로 하였다. 경과 관찰 1년째에 최대교정시력 우안 안전수지 50 cm, 좌안 0.32로 시력저하가 있었고 양안 전방내 염증 및 유리체 혼탁이 다시 악화되는 소견을 보였다(Fig. 5B). 원발성 중추신경계 림프종의 과거력이 있으며 재발하는 포도막염을 고려하였을 때 안구내 림프종에 대한 감별이 필요하다고 판단되었다. 이에 전신 상태 재평가를 위해 혈액내과로 재의뢰하였으며 양안 진단적 유리체절제술을 시행하고 유리체를 통한 cytokine panel 검사를 진행하였다. 유리체 cytokine panel 에서 우안은 IL-10 4,672 pg/mL, IL-6 62.2 pg/mL 및 IL-10/IL-6 비가 75.1이었으며, 좌안은 IL-10 6,153 pg/mL, IL-6 89.6 pg/mL 및 IL-10/IL-6 비가 68.7로 양안 모두 상승한 소견을 보여 안구내 림프종으로 진단되었다(Table 2). 환자는 혈액내과에서 시행한 전신 평가에서도 림프종 재발 소견이 확인되어 총 우안 15회, 좌안 12회 유리체내 MTX 주사 및 7회의 전신 MTX 항암 치료를 받았다. 이후 방수 cytokine panel에서 우안은 IL-10 3.2 pg/mL 미만으로 정상범위였고, 좌안은 IL-10 102.9 pg/mL로 처음보다 감소 추세를 보였으며 양안 모두 IL-10/IL-6 비 또한 1.0 미만으로 감소하였다(Table 2, Fig. 6). 환자 유리체절제술 1년 2개월 후에는 최대교정시력 우안 0.8, 좌안 1.0이었고 안저 병변의 악화 소견은 없어 유리체내 주사 치료는 종료하였고 주기적인 경과 관찰 중이다.
안구내 림프종은 크게 일차성 및 이차성으로 분류된다. 일차성 안구내 림프종은 일차성 중추신경계 림프종의 한 종류로 유리체와 망막에 림프구 세포들이 발견된다. 주로 유리체 및 망막에 증상이 생기므로 원발성 유리체망막 림프종(primary vitreoretinal lymphoma, PVRL)으로도 명칭한다. 이차성 안구내 림프종은 중추신경계 외에서 생긴 림프종이 전이된 것으로 주로 포도막에 림프구 세포들이 있다[1]. 이차성 안구내 림프종은 맥락막 조직을 통하여 전이되는 것으로 알려져 있다[3]. 안구내 림프종은 매우 다양하지만 주로 비호지킨 림프종(non-Hodgkin lymphoma)이 발생하며 특히 광범위 거대 B세포 림프종(DLBCL)이 가장 많다[1,2].
원발성 안구내 림프종의 원인은 잘 알려져 있지 않으며 엡스타인-바 바이러스(Ebstein-Barr virus) 돌연변이나 B세포 chemokine이 림프구세포를 중추신경계로 불러들이는 것으로 추측하고 있다[1,2]. 위험인자는 여러 가지 원인에 의한 면역저하라고 알려져 있다[1].
병태생리도 아직 연구 결과가 부족한 단계이다. 림프종의 기원이 알려져 있지는 않지만, 림프종은 중추신경계 외의 기관에서 기원된다고 알려져 있다[2]. 최근 연구에 따르면, PVRL에서 immunoglobulin (IG) 유전자에 높은 수준의 돌연변이를 나타내며 특히 IGHV4-34 유전자 서열에서 돌연 변이를 보인다[4]. 이러한 결과는 항원 선택(antigen selection)이 PVRL 발병에 주요 역할을 한다는 것을 암시하며, NF-κB 경로의 활성을 차단하는 B-세포 수용체(B-cell receptor) 신호 전달 경로의 억제제에 대한 잠재적 역할의 중요성이 대두되고 있다[5]. IGHV4-34 유전자를 이용한 항체에 의해 인식되고 뇌 미세환경과 망막색소상피(retinal pigment epithelium, RPE) 모두의 세포에서 발현되는 갈렉틴-3 (galectin-3) 단백질이 후보항원이다[4,6]. PVRL의 원인이 되는 항원에 대해서는 좀 더 많은 연구가 필요할 것으로 보인다.
원발성 안구내 림프종은 면역저하자의 경우 50-60대에서 호발하며 인종의 차이는 보이지 않으나 여자와 남자의 비율이 2:1로 여자에서 더 호발한다[1,2]. 환자들은 흔히 뿌옇게 보이는 증상과 비문증 등을 호소하나 시력은 염증 소견에 비해서 잘 유지되는 경우가 많다[1-3,7]. 이러한 증상들 때문에 포도막염과 같은 다른 염증성 질환으로 오인되는 경우가 많아 진단이 매우 어렵다[1,3,8]. 안통증, 충혈 등의 증상은 거의 잘 나타나지 않는다[3]. 안증상은 64-83%는 양안으로 오기도 하지만 초기 증상에서는 단안으로 나타난다[1]. 전안부 검사에서 특이 소견이 없는 경우도 많으나, 전방에서 전방 내 세포나 각막후면침착물이 보일 수 있다[1,2,9,10].
유리체 염증 소견으로는 유리체내 세포들로 인해 혼탁한 양상을 보이는 것이 특징적이다[1]. 망막색소상피 변화와 동반된 망막하 침윤이 있는 경우도 있으며 있다면 질병특유(pathognomonic) 소견으로 표범 반점(leopard spotting)으로 보인다[1,2,11]. 포도막염과 다르게 낭포성 황반 부종은 잘 없는 것이 특징이다[1,12]. 망막혈관 근처 침윤이 관찰될 수 있으며, 시신경 침윤도 있을 수 있다[1,13,14]. 중추신경계 침범시 전두엽 침범이 가장 많기 때문에 인격/인지장애가 동반될 수 있다[1,15]. 반수 정도에서 반신마비가 나타나며 갑작스러운 경련 증상이 있을 시 중추신경계 침범을 의심할 수 있으나 매우 드물다[1,13].
감별 진단으로는 포도막염[8], 베체트병와 같은 자가면역 질환과 혈관염 등 염증성 질환들이 있다. 망막하 침윤이 있거나 맥락막 병변이 있는 경우 다른 종양의 전이를 생각해 볼 수 있고 면역저하 환자의 경우 여러 감염을 고려해야 한다[1].
원발성 안구내 림프종은 증상 시작 후 진단까지의 기간이 6-40개월의 범위로 다양하며 진단이 어려워, 평균 21개월 후 진단이 이루어지고 있다[2,3,8,13]. 진단 방법으로는 우선 형광안저촬영검사(fluorescein angiography), 인도시아닌 형광안저혈관조영(indocyanine green, ICG)이 있다. 형광안저촬영검사는 처음에는 망막 혈관에 악성 종양세포들의 침착물들로 인한 혈관의 폐쇄 때문에 가려 보이는 부분이 있다가 병변 주변으로 누출이 있게 되고 나중에는 병변도 염색되어 망막색소상피(RPE) 변화가 점처럼 검게 보이고 망막혈관들도 검게 보이게 된다[16]. 형광안저촬영검사에서는 점처럼 형광이 증가되어 보일 수도 있고 떨어져 보일 수도 있다[12]. 이렇게 점처럼 보이거나 동그랗게 보이는 것은 포도막염에 비해 림프종에서 훨씬 많이 보이는 소견이고 점처럼 보인다고 표현한다[12]. ICG에서는 초반에는 정상 맥락막 순환을 막는 부분이 저형광으로 보이고 후반에는 점차 희미해지게 된다[12,17]. 안저자발형광촬영(fundus autofluorescence)에서는 처음에는 안저상 갈색으로 튀어나온 종양 부분이 과형광으로 보이다가 후기에는 반대로 종양 부분이 저형광으로 보이게 된다[17,18].
망막 단층촬영(optical coherence tomography) 상에서는 맥락막 종양 때문에 망막색소상피층이 융기된 것이 보이고 시세포 내절 및 외절(Inner/outer segment)과 망막색소상피층, 브루크막(Bruch’s membrane)이 불규칙하게 보이게 된다[12,17,19].
조영증강된 magnetic resonance imaging (MRI)는 중추신경계에 있는 림프종성 병변을 발견하는 데에 computed tomography (CT)보다 훨씬 민감도가 높다[20]. CT 및 MRI에서 단일 또는 다중 병변으로 뇌실 주위에 균일하게 강화된 병변을 보인다[21]. CT의 경우 병변이 isodense 또는 hyperdense하게 보이고, MRI의 경우 병변이 T1강조 영상에서 hypodens, T2강조 영상에서 hyperdense하게 보인다[1,3].
조직검사는 림프종 진단에 가장 중요한 과정으로 원발성 안내 림프종의 조직검사는 25게이지 바늘을 사용한 가는 바늘 유리체 흡인 생검이 안전한 방법이며 세포 형태를 가장 잘 보존할 수 있다. 진단을 내리기 위해 다회의 생검 또는 맥락망막 생검이 필요할 수 있다. 진단적 유리체절제술을 통한 세포병리검사(cytology)를 할 수도 있다[1,13,22]. 유리체절제술을 하게 되면 조직을 더 효과적으로 처리할 수 있고 더 많은 표본을 얻을 수 있고 시력을 호전시킬 수 있다. 그러나 한 연구에서는 눈에서 직접 흡인한 유리체에 비해 유리체절제 표본에서 세포의 세부사항의 손실이 더 크다는 것을 발견하였다[23]. 위음성 결과도 생길 수 있는데 표본의 부적절한 취급, non-Hodgkin lymphoma-central nervous system (CNS) 림프종 세포가 전처리를 위해 사용되는 코르티코스테로이드에 세포용해인 것 등이 원인이 될 수 있다[13]. 유리체에서 얻은 림프종세포들은 매우 적을 수 있고 제대로 전처치를 하더라도 빠르게 파괴될 수 있다[24]. 위음성률이 30%로 높지만[25] 병리검사상 세포병리학검사의 양성예측도는 99-100%로, 세포병리검사 양성일 경우 림프종을 강력히 의심할 수 있다[1].
원발성 안구내 림프종의 대부분은 광범위 거대 B세포 림프종이며, 원발성 중추신경계 림프종(primary CNS lymphoma) 이 안구를 침범하는 경우도 거대 B세포(large B-cell)가 더 다수를 차지한다. 생화학적으로 볼 때 IL-10은 원발성 안구내 림프종, 원발성 중추신경계 림프종에서 악성 B림프구(malignant B-lymphocyte)의 성장인자로 알려져 있어 그 진단적 가치가 매우 크다[2,26].
요즘에는 전방 천자가 외래에서 시행 가능하기 때문에 천자를 통해 얻은 방수에서 나온 사이토카인 프로파일(cytokine profile)로 진단하는 추세이다[24,25]. 방수나 유리체에서 얻은 IL-10/IL-6의 비율이 진단에 매우 중요하다[22,24,25]. 방수에서 IL-10 상승은 원발성 안구내 림프종 진단에 민감도 89%, 특이도 93%이며 스크리닝검사로 사용될 수 있다[27]. 방수와 유리체 내의 IL-10/IL-6 비가 1보다 큰 것은 PVRL을 진단하는 데 있어 민감도는 93%, 특이도는 100%이다[17,25]. Wolf et al [28]은 IL-10/IL-6 비가 원발성 안구내 림프종 35명의 환자에서 74.7%의 정확도를 보인다고 보고하였다(민감도 74%, 특이도 75.%). Cassoux et al [27]은 방수에서의 IL-10의 결정값(cutoff value)을 50 pg/mL (민감도 89%; 특이도 93%)라고 하였으며 유리체에서의 IL-10의 결정값은 400 pg/mL (민감도 80%; 특이도 99%)라고 하였다[2]. Park et al [25]에서는 유리체강내 메토트렉세이트주사 치료를 받는 PVRL 환자에서 방수내 사이토카인 수치의 변화를 살펴보았다. 14명의 PVRL 환자들을 대상으로 검사를 시행한 결과 방수내 IL-10과 IL-10/IL-6 비가 상승되었다가 유리체강내 메토트렉세이트주사 한 달 후 방수내 IL-12, tumor necrosis factor-alpha, IL-10 및 IL-10/IL-6 비가 감소하는 양상을 보였고 질병이 재발할 때는 IL-10 농도가 상승하였다. 이를 통해 IL-10 상승과 IL-10/IL-6 비의 상승이 PVRL을 진단하는 데 도움이 될 수 있고 방수내 IL-10 농도는 치료에 대한 반응도를 볼 수 있는 주요 지표임을 알 수 있다[25,29]. 본 논문에서 언급한 두 안구내 림프종 증례에서도 진단시 IL-10/IL-6의 비가 1보다 큰 것을 볼 수 있으며 유리체내 메토트렉세이트주사 치료 후에는 비가 감소하는 것을 확인할 수 있었다.
일반적인 림프종 치료는 항암 치료와 방사선 치료이며 항암 치료는 전신 메토트렉세이트주사를 하게 된다[1,30]. 원발성 안구내 림프종의 경우 유리체내 메토트렉세이트주사를 시행할 수 있으며[25,30-32], 테논낭하 스테로이드주입술을 같이 하기도 한다[1]. 1주일에 2회[30] 4주간 유도요법, 1주일에 1회 8주간 강화요법 이후 1달에 1회 9개월간 유지요법을 시행하는 과정으로 치료한다[17,33]. 리툭시맙(rituximab)주사도 시도되고 있으나, 메토트렉세이트에 비해 재발률이 더 높은 경향을 보인다[1,17,29]. 메토트렉세이트는 일차 치료로서 선택되지만 자주 주사를 시행한다고 좋은 것은 아니며 주사 주기를 늘려가야 하는 이유 중의 하나로 각막상피병증과 같은 합병증이 발생할 수 있기 때문이다. 안구내 림프종 환자에서 메토트렉세이트주사 치료를 받은 환자의 22.7%에서 고농도의 메토트렉세이트가 각막세포의 대사를 억제하여 각막상피의 재생을 억제하여 각막상피병증이 발생하였다. 이러한 손상 방지를 위해서는 메토트렉세이트 주사를 시행하는 중이나 직후에 각막이나 윤부 상피세포에 직접적으로 메토트렉세이트가 접촉할 수 없도록 해야 하며 주사 횟수를 줄여볼 수 있다[33] 또한 foilc이나 folinic acid 보충이 도움이 될 수 있다[31].
다양한 인구군, 치료 방법의 다양성 및 적은 수의 사례들로 인하여 원발성 안구내 림프종의 사망률이나 예후 예측률은 다양하며 보통 12-35개월 사이의 추적 결과 사망률은 9-81%이다[1]. 치료되지 않는 경우에는 예후가 매우 좋지 않다. 중추신경계를 침범하기 전에 원발성 안구내 림프종으로 진단된 경우 생존율이 더 높다는 연구 결과가 있으며, 안구에 대한 치료가 생존율에는 영향을 주지는 않는다고 한다[1,34].
결론적으로 원발성 안구내 림프종이란 원발성 중추신경계 림프종의 하위그룹에 속하는 림프종이며, 뇌, 척수 등의 중추신경계에는 침범하지 않고 안구 내에만 발견되는 림프종이며, 추후에 중추신경계에도 침범할 가능성이 있는 림프종이다. 만성적인 유리체염이나 후포도막염을 보이는 환자에서 종양 가면증후군으로 원발성 안구내 림프종을 반드시 감별해야 한다. 주로 중년 연령대의 성인에서 스테로이드와 같은 면역억제제 치료에 반응이 없는 환자에서 의심해 보아야 한다. 진단 방법으로, 세포병리학검사 및 안구자기공명영상 등의 방법이 있으며, 직접 세포를 채취하는 세포병리학검사가 가장 주된 진단법이지만, 방수 내에서의 사이토카인 수치 및 비율을 알아보는 것도 림프종의 가능성을 의심해 볼 수 있는 근거가 될 수 있으며 이외에 혈관조영술 및 빛간섭단층촬영, 안저사진 등의 이미징 진단도 뒷받침되어야 한다. 시력적인 예후 및 병변의 위치, 치료의 부작용 등을 고려하여 전신적인 항암 치료 및 뇌 방사선 치료와 더불어 안구내 메토트렉세이트주입술을 일차 치료로 선택해볼 수 있다. 환자의 생활의 질 개선을 위해 지속적인 연구가 필요한 질환이다.
Figure 1.
Widefield fundus photo of 72-year-old woman with primary intraocular lymphoma, fundus photo shows mild vitreous opacity with subretinal whitish lesion at nasal.

Figure 2.
Orbit magnetic resonance imaging (MRI) of 72-year-old woman, at 1st MRI red line indicates right Intraocular medial nodular lesion. Second orbit MRI shows pit at right eye due to intraocular medial nodular lesion. Red line at 3rd MRI also shows right intraocular medial nodular lesion at same location.
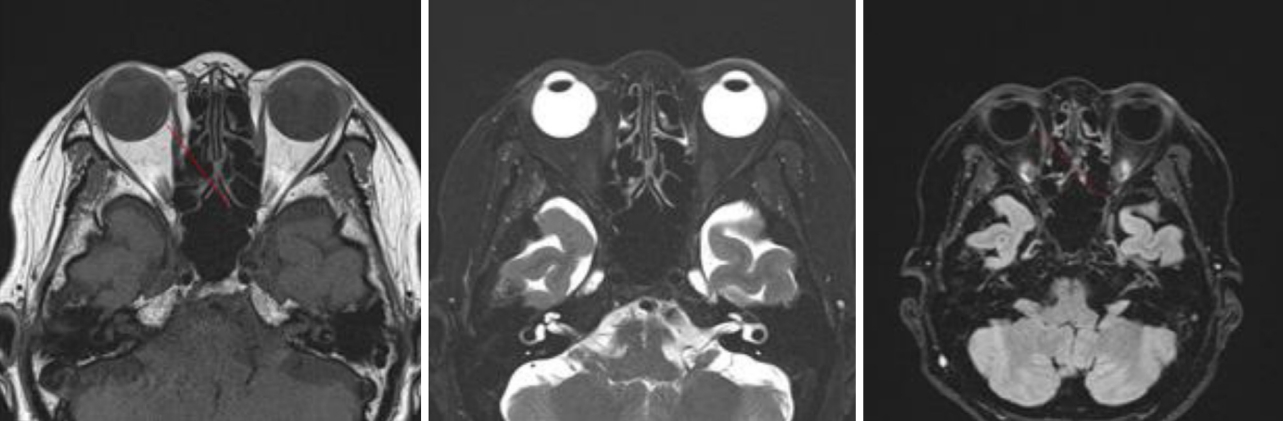
Figure 3.
Widefield fundus photo after 4th intravitreal methotrexate injection, slight regression of vitreous opacity compared to Figure 1 (pretreatment fundus photo).
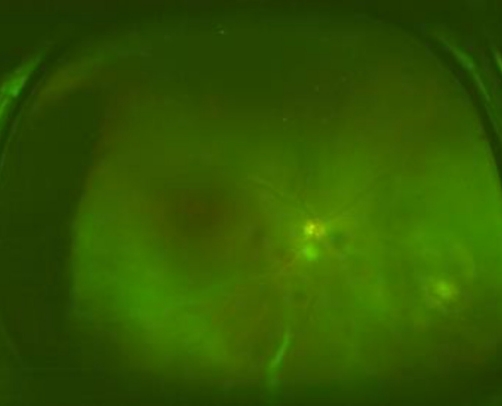
Figure 4.
Graph of cytokine levels of aqueous humor in case 1 (72-year-old woman), interleukin (IL)-10/IL-6 ratio >1 at before treatment (August 13, 2021), IL-10/IL-6 ratio <1 after treatment (September 24, 2021), IL-10/IL-6 ratio >1 after relapse (October 19, 2021).
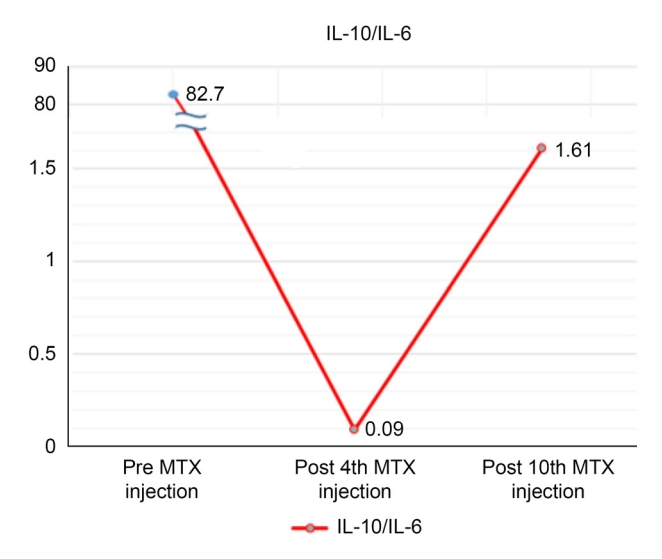
Figure 5.
Widefield fundus photograph of 51-year-old man diagnosed under diffuse large B cell lymphoma with primary intraocular lymphoma. (A) Widefield fundus photograph of 51-year-old man at first visit, both fundus shows vitreous haziness at whole. (B) Widefield fundus photograph of 51-year-old man after 1 year follow up. Fundus shows worsened vitreous haziness, which strongly suggests a lymphoma recurrence.
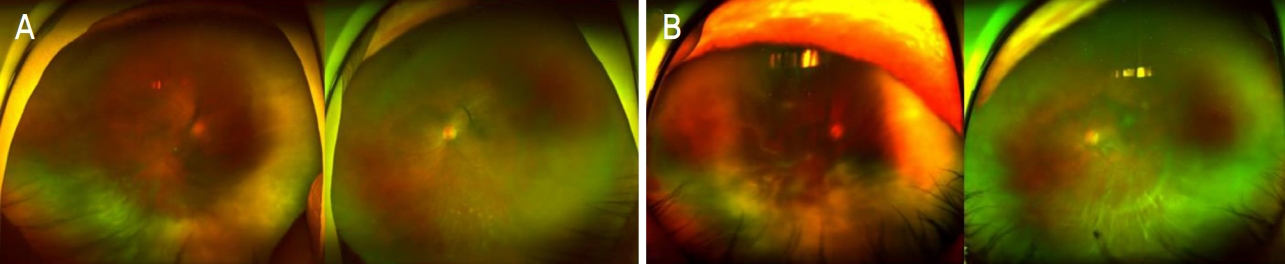
Figure 6.
Cytokine level changes at vitreous and aqueous humor after methotrexate (MTX) treatment of 51-year-old man (case 2). (A) Graph of interleukin (IL)-10/IL-6 ratio at pre MTX injection, post 1st MTX injection and post 14st MTX injection on right eye. (B) Graph of IL-10/IL-6 ratio at pre MTX injection, post 1st MTX injection on left eye. OD = oculus dexter; AH = queous humor; OS = oculus sinister.
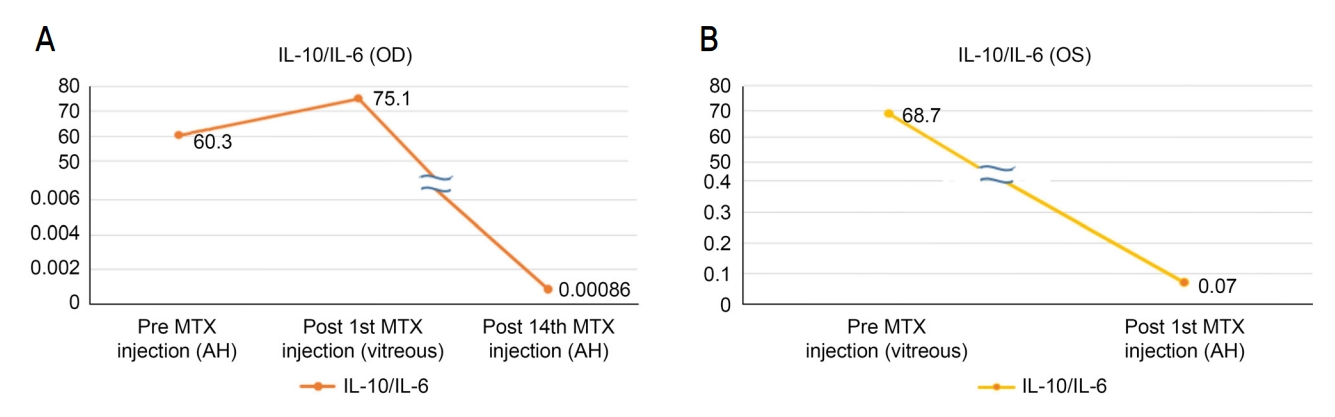
Table 1.
Cytokine levels of aqueous humor in case 1 (72-year-old woman)
Table 2.
Cytokine levels at aqueous humor and vitreous in 51-year-old man (case 2)
REFERENCES
1) Sagoo MS, Mehta H, Swampillai AJ, et al. Primary intraocular lymphoma. Surv Ophthalmol 2014;59:503-16.


2) Soussain C, Malaise D, Cassoux N. Primary vitreoretinal lymphoma: a diagnostic and management challenge. Blood 2021;138:1519-34.


3) Chan CC, Wallace DJ. Intraocular lymphoma: update on diagnosis and management. Cancer Control 2004;11:285-95.



4) Belhouachi N, Xochelli A, Boudjoghra M, et al. Primary vitreoretinal lymphomas display a remarkably restricted immunoglobulin gene repertoire. Blood Adv 2020;4:1357-66.



5) Yang Y, Shaffer AL 3rd, Emre NC, et al. Exploiting synthetic lethality for the therapy of ABC diffuse large B cell lymphoma. Cancer Cell 2012;21:723-37.



6) Montesinos-Rongen M, Purschke FG, Brunn A, et al. Primary central nervous system (CNS) lymphoma B cell receptors recognize CNS proteins. J Immunol 2015;195:1312-9.


8) Shin SH, Park SP. A case report of primary central nervous system lymphoma which was misdiagnosed as posterior uveitis in local clinic. Ann Optom Contact Lens 2015;14:170-5.
9) Buggage RR, Chan CC, Nussenblatt RB. Ocular manifestations of central nervous system lymphoma. Curr Opin Oncol 2001;13:137-42.


10) Coupland SE, Heimann H, Bechrakis NE. Primary intraocular lymphoma: a review of the clinical, histopathological and molecular biological features. Graefes Arch Clin Exp Ophthalmol 2004;242:901-13.


11) Gass JD, Sever RJ, Grizzard WS, et al. Multifocal pigment epithelial detachments by reticulum cell sarcoma. A characteristic funduscopic picture. Retina 1984;4:135-43.


12) Fardeau C, Lee CP, Merle-Béral H, et al. Retinal fluorescein, indocyanine green angiography, and optic coherence tomography in non-Hodgkin primary intraocular lymphoma. Am J Ophthalmol 2009;147:886-94.e1.


13) Gill MK, Jampol LM. Variations in the presentation of primary intraocular lymphoma: case reports and a review. Surv Ophthalmol 2001;45:463-71.

14) Hedayatfar A, Phaik Chee S. Presumptive primary intraocular lymphoma presented as an intraocular mass involving the optic nerve head. J Ophthalmic Inflamm Infect 2012;2:49-51.



15) Grimm SA, McCannel CA, Omuro AM, et al. Primary CNS lymphoma with intraocular involvement: International PCNSL Collaborative Group report. Neurology 2008;71:1355-60.



16) Venkatesh R, Gurav P, Abhishek Dave P, Gandhi A. Capillary dropout: a novel fluorescein angiography finding in primary vitreoretinal lymphoma. Ocul Oncol Pathol 2017;3:324-7.



17) Takase H, Arai A, Iwasaki Y, et al. Challenges in the diagnosis and management of vitreoretinal lymphoma - clinical and basic approaches. Prog Retin Eye Res 2022;101053.


18) Casady M, Faia L, Nazemzadeh M, et al. Fundus autofluorescence patterns in primary intraocular lymphoma. Retina 2014;34:366-72.


19) Zhou X, Tian S, Zhou X, et al. Optical coherence tomography benefits the diagnosis and follow-up of primary central nervous system lymphoma with intraocular involvement. Cancer Manag Res 2022;14:1007-18.



20) Küker W, Herrlinger U, Grönewäller E, et al. Ocular manifestation of primary nervous system lymphoma: what can be expected from imaging? J Neurol 2002;249:1713-6.


21) Bessell EM, Hoang-Xuan K, Ferreri AJ, Reni M. Primary central nervous system lymphoma: biological aspects and controversies in management. Eur J Cancer 2007;43:1141-52.


22) Matsuoka M, Yoshida H, Kinoshita Y, Nishimura T. Two cases of intraocular lymphoma diagnosed by analyses of vitreous and infusion fluid. Clin Ophthalmol 2013;7:691-4.



23) Char DH, Ljung BM, Miller T, Phillips T. Primary intraocular lymphoma (ocular reticulum cell sarcoma) diagnosis and management. Ophthalmology 1988;95:625-30.


24) Buggage RR, Velez G, Myers-Powell B, et al. Primary intraocular lymphoma with a low interleukin 10 to interleukin 6 ratio and heterogeneous IgH gene rearrangement. Arch Ophthalmol 1999;117:1239-42.


25) Park YG, Park WK, Kim RY, et al. Serial changes in the aqueous IL-10 level after intravitreal methotrexate injection as an indicator of primary vitreoretinal lymphoma recurrence. Sci Rep 2020;10:15992.



26) Pulido JS, Johnston PB, Nowakowski GS, et al. The diagnosis and treatment of primary vitreoretinal lymphoma: a review. Int J Retina Vitreous 2018;4:18.



27) Cassoux N, Giron A, Bodaghi B, et al. IL-10 measurement in aqueous humor for screening patients with suspicion of primary intraocular lymphoma. Invest Ophthalmol Vis Sci 2007;48:3253-9.



29) Raja H, Snyder MR, Johnston PB, et al. Effect of intravitreal methotrexate and rituximab on interleukin-10 levels in aqueous humor of treated eyes with vitreoretinal lymphoma. PLoS One 2013;8:e65627.



30) Anthony CL, Bavinger JC, Shantha JG, et al. Clinical outcomes following intravitreal methotrexate for primary vitreoretinal lymphoma. Int J Retina Vitreous 2021;7:72.



31) Jeong Y, Ryu JS, Park UC, Oh JY. Corneal epithelial toxicity after intravitreal methotrexate injection for vitreoretinal lymphoma: clinical and in vitro studies. J Clin Med 2020;9:2672.



32) Huang YC, Jou JR. Intravitreal injections of methotrexate in treatment of primary central nervous system lymphoma with intraocular involvement. Kaohsiung J Med Sci 2016;32:638-9.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print