공막 내 인공수정체고정술(야마네 술기)은 2017년 Yamane et al [1]에 의해 제안된 방식으로 27게이지 혹은 30게이지의 주사 바늘 2개를 이용하여 공막을 통해 three piece 인공수정체를 봉합사 없이 공막에 고정하는 방식이다. 봉합사를 이용한 인공수정체공막고정술은 많게는 27.9%까지도 봉합사손상에 따른 문제 발생이 보고된 데에 반해 봉합사로 인한 인공수정체 이상이 발생하지 않는다는 점 때문에 최근 무수정체안에서 야마네 술기가 많이 이용되고 있다[2]. 또한 야마네 술기는 이전에 Gabor and Pavlidis [3], Agarwal et al [4]에 의해 보고된 22게이지 주사 바늘을 이용한 공막 내 인공수정체고정술보다 27게이지 혹은 30게이지 주사바늘을 이용하기 때문에 저안압의 위험성이 이론적으로 낮을 것으로 알려져 있으며[1], 실제로 25게이지와 27게이지만을 비교해 봤을 때에도 27게이지를 사용하여 수술을 시행하였을 때 술 후 합병증이 적고, 시력회복이 더 빠른 것으로 보고된 바 있다[5]. 이러한 점은 수술에 더 짧은 시간이 소요되며, 창상절개도 최소화하기 때문으로 보인다. 합병증으로는 동공물림, 유리체출혈, 각막부종, 저안압으로 인한 맥락막박리 등이 있으나, 일반적인 백내장수술 후 발생할 수 있는 합병증들이 대부분으로 알려져 있다[6]. 백내장수술 후 발생하는 망막앞막은 의인성 망막앞막 중에서는 비교적 흔한 합병증이다. 빠르게는 수술 후 1개월 뒤에도 발견되고, 레이저 시술 후에는 평균 11개월 후에 발생하는 등 시기는 다양하지만 망막앞막의 진행 및 악화는 일반적으로 서서히 얼마간의 시간을 가지고 일어나거나 유지 퇴행하는 것이 대부분이라 알려져 있다[7-9].
본 증례는 인공수정체 탈구로 인해 탈구 인공수정체제거술, 유리체절제술 및 야마네 술기를 이용한 인공수정체공막고정술을 시행받은 환자에서 빠르게 증식하는 견인성 망막앞막 및 낭포황반부종이 발생한 경우이다. 망막앞막은 보통 잘 진행하지 않거나 서서히 악화되지만 야마네 술기 이후에 발생한 급격히 진행하는 견인성 망막앞막의 경우 국내외 보고된 바가 없기에 보고하고자 한다.
증 례
59세의 남자 환자가 이틀 전부터 발생한 우안의 시력저하를 주소로 내원하였다. 수년 전 타 병원에서 양안 백내장수술을 시행하였고, 당뇨병, 고혈압으로 약을 복용하고 있었다. 한천석 시력표를 이용하여 측정한 나안 시력은 우안 0.04, 좌안 1.0이었다. 전안부 세극등현미경검사상 우안 인공수정체가 하부로 탈구되어 있는 것이 관찰되었으며 좌안은 인공수정체안 외에 특이 소견이 없었다. 안저검사 및 빛간섭단층촬영검사에서 양안에 특이 소견은 관찰되지 않았다.
구후부 국소마취하 우안 유리체절제술, 탈구 인공수정체제거술 및 야마네 술기를 이용한 인공수정체공막고정술을 계획하고 시행하였다. 먼저 측면절개창을 만들어 점탄물질을 채운 후 2.75 mm 폭의 상측부 투명각막절개술로 주절개창을 만든 후 23게이지 미세집게(endgripping forcep)를 이용하여 홍채 위에 탈구된 인공수정체를 위치시켰다. 그리고 vannas 가위로 인공수정체 광학부의 중심부를 80%까지 절단한 후 미세집게를 이용하여 인공수정체를 제거하였다. 이후 23게이지 평면부 유리체절제술(EVA®; Dutch Ophthalmic Research Center Inc., Zuidland, The Netherlands)을 시행하였다. 중심부 유리체절제술 후 유리체절제침을 이용하여 후유리체박리를 유도하였고, 주변부 유리체절제술을 시행하였다. Three piece 인공수정체(Tecnis® ZA9003; Johnson & Johnson vision, Jacksonville, FL, USA)를 30게이지 바늘(Ultra-thin wall needle; TSK Laboratory Europe, Oisterwijk, The Netherlands)을 이용한 야마네 술기로 공막에 고정시켰다. 각막의 주절개창에 한 땀 봉합을 시행하였고 3개의 포트를 제거 후 누출 소견이 없는 것이 확인되어 수술을 마무리하였다.
수술 후 1일째 골드만압평안압계로 측정한 우안 안압은 5 mmHg로 측정되었고, 안저검사상 이측과 비측에 맥락막 박리가 관찰되었다. 수술 부위에 누출 소견이 없어 전방내 평형염액을 주입하였고, 이후 안압이 11 mmHg로 측정되어 퇴원 후 외래 경과 관찰하기로 하였다.
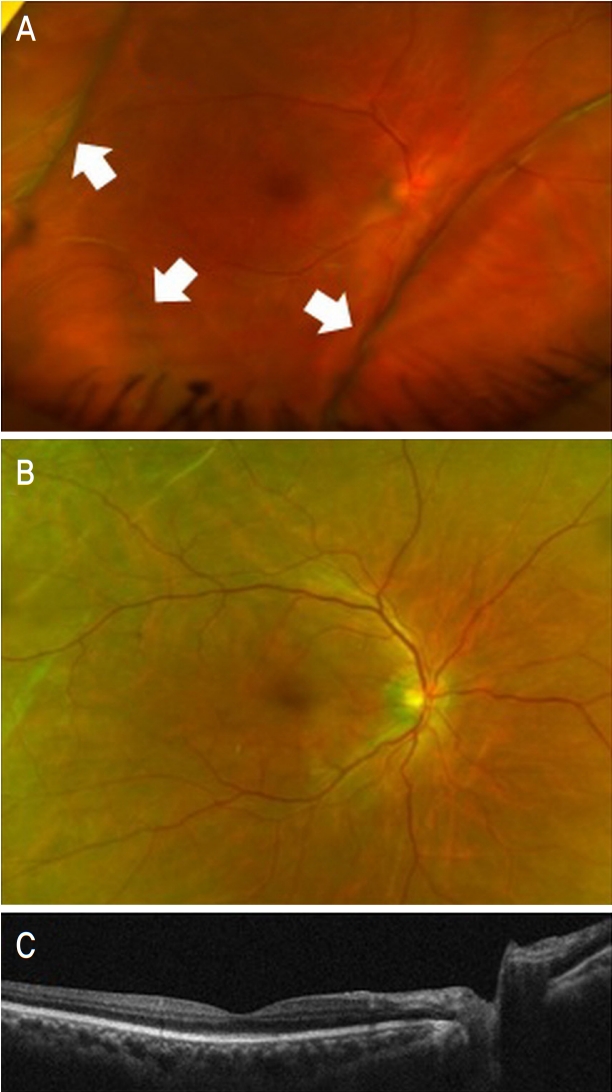
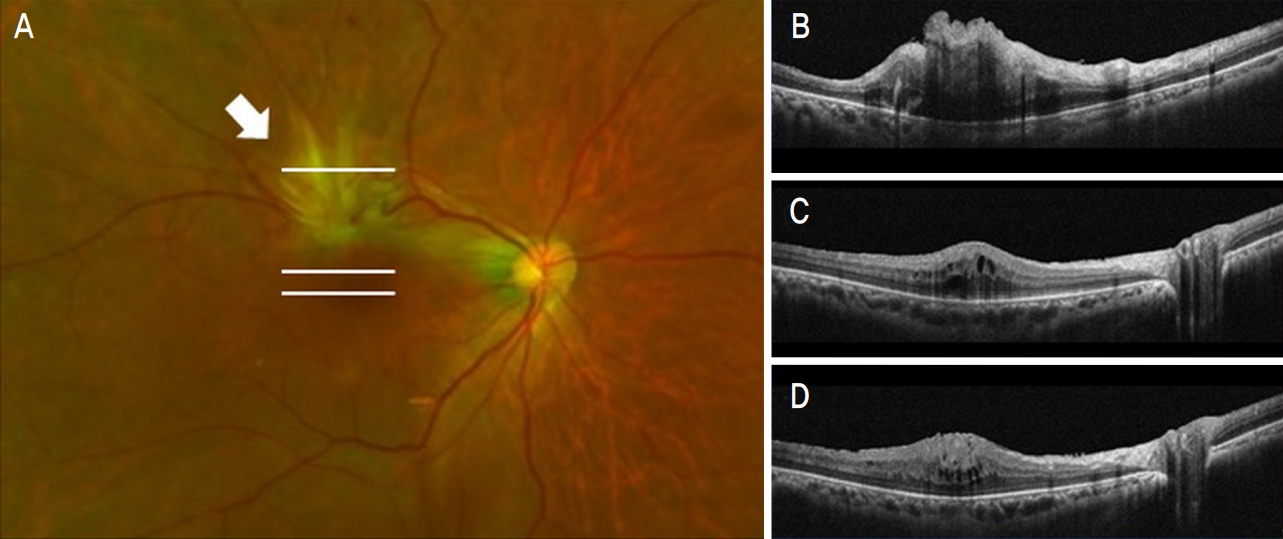
수술 후 7일째 외래 방문 시 안압은 9 mmHg로 측정되었으며, 시행한 광각안저촬영(Optomap®; Optos PLC, Dunfermline, UK)에서도 이측과 하비측 망막 부위에 맥락막박리가 여전히 관찰되었다(Fig. 1A). 수술 후 1개월째 우안의 나안 시력은 1.0, 안압은 10.5 mmHg로 측정되었으며 인공수정체는 적절한 위치에 잘 고정되어 있었다. 광각안저촬영에서 맥락막박리는 호전되었으며 빛간섭단층촬영(AngioVue®; Optovue, Fremont, CA, USA)에서도 특이 소견을 보이지 않았다(Fig. 1B, C).
수술 후 2개월째 방문하여 시행한 검사상 우안 나안 시력은 0.6, 안압은 13 mmHg로 다소 떨어졌으며, 안저검사상 낭포황반부종 및 상이측 혈관궁 부위에 국소적인 견인성 망막앞막 병변이 관찰되었다(Fig. 2). 환자에게 현재 상태 및 앞막 제거 재수술을 가능성을 설명하였으나 수술에 대한 거부감을 보여 일단 경과를 조금 더 지켜보기로 하였다. 수술 3개월째 안저검사상 낭포황반부종이 악화되었으며, 견인성 망막앞막이 더욱 진행하여 혈관궁이 황반부로 당겨지는 것이 관찰되었으며(Fig. 3), 나안 시력도 0.2로 떨어졌다. 환자분에게 수술이 필요함을 누차 강조하여 2차 유리체절제술, 망막전막 및 내경계막제거술을 계획하였다.
23게이지 평면부 유리체절제술 시스템을 이용하였으며 스테로이드(Maqaid®; Wakamoto Pharmaceutical, Tokyo, Japan)를 이용하여 견인 부위의 망막앞막을 제거하였다. 이후 인도시아닌그린(DID-Indocuanine Green®; DongKwang Pharm Co., Seoul, Korea)을 이용하여 내경계막을 염색하여 혈관궁 주변과 황반부의 견인성 망막앞막과 내경계막을 제거하였다. 9시 방향의 주변부 망막에 열공으로 의심되는 부위가 관찰되어 예방적으로 안내 레이저광응고술을 시행하였고 망막이 구겨진 혈관 궁 바깥쪽에 미세한 망막열공의 가능성을 염려하여 예방적으로 레이저광응고술을 추가로 시행 후 수술을 마쳤다.
두 번째 수술 후 1개월째 우안 나안 시력은 0.6, 안압은 16 mmHg로 호전되었다. 안저검사상에서도 혈관 구부러짐이 완화되었으며 황반부종도 중심 망막두께 511 µm에서 289 µm로 감소된 안정적인 소견을 관찰하였다(Fig. 4).
고 찰
일반적으로 망막앞막의 발생은 불완전한 후유리체박리 혹은 유리체 층간분리 상황에서 유리체세포의 증식으로 특발성으로 발생하거나 망막혈관질환, 망막열공, 망막박리, 백내장수술, 레이저 치료 등에서 이주된 세포 및 세포 외 성분의 증식으로 인해 이차적으로 발생한다고 알려져 있다[7,10-12]. 백내장수술 후의 망막앞막 발생은 익히 보고된 바가 있으나 그 진행은 일반적으로 더디거나 드물다고 알려져 있다. 한 보고에 따르면 망막앞막은 약 20% 정도가 서서히 얼마간의 시간을 가지고 진행하며, 나머지는 유지 혹은 퇴행하는 경과를 보인다[7].
본 증례는 유리체절제술 및 탈구 인공수정체제거술 후 야마네 술기를 이용한 공막 내 인공수정체고정술을 시행한 환자에서 술 후 2개월째 견인성 망막앞막 및 낭포황반부종의 발생이 발견된 후 급격히 진행한 경우이다. 급격히 진행하는 양상뿐 아니라 황반부 내경계막 위가 아닌 황반 상부에 매우 국소적으로 발생하는 소견은 일반적인 망막앞막과는 거리가 있으며, 세포증식으로 인해 막이 형성된다는 점에서 증식유리체망막병증과도 연관성을 생각해 볼 수 있으나 마찬가지로 발생 시기, 부위 및 양상에 차이가 있다[13-15]. 야마네 술기 시행 후 견인성 망막앞막이 발생하고 급격하게 진행하는 경우는 저자들이 알기로 국내외에 보고된 바가 없다. 이에 저자들은 견인성 망막앞막이 발생 가능한 기전과 그 예방적인 방안들에 대해 생각해 보았다.
먼저 첫 번째 수술 당시 일부 남은 뒤유리체피질잔여물, 즉 유리체막의 불완전한 제거(층간분리)와 두 번째 수술 당시 발견된 주변부 망막열공을 급격히 진행하는 견인성 망막앞막의 원인으로 고려해 볼 수 있다. 과거 유리체피질잔여물은 보통 황반질환을 발생시키는 것으로 알려졌지만, van Overdam [16]은 최근 유리체피질잔여물이 조금 더 광범위하게 여러 질환에 관계하고 있으며, 주변부 뒤유리체피질잔여물이 증식유리체망막병증과 연관이 있을 수 있음을 보고한 바 있다. 유리체잔여물의 유리체세포도 마찬가지로 섬유세포증식에 이어 질환으로 이어질 수 있다는 것이다[16]. 본 증례에서 두 번째 수술에서 섬유증식막을 제거할 때 많은 유리체피질잔여물이 관찰되거나 한 것은 아니었으나 첫번째 수술에서 스테로이드를 사용하여 남은 유리체피질잔여물을 적극적으로 살피지 않았다는 측면에서 위쪽 혈관궁과 중간주변부 견인성 망막앞막의 원인으로 고려해 볼 수 있다.
한편 두 번째 수술 시 발견한 주변부 망막열공 또한 일반적으로 망막앞막의 발생에 영향을 줄 수 있는 인자이므로 원인으로서 생각해 볼 수 있겠다. 다만 Lee et al [17]이 주변부 망막열공으로 인한 망막앞막이 특발성 망막앞막에 비해 그 모양이 비구심성인 경우가 많다고 보고한 바는 있었으나 본 증례에서 보이는 소견은 비구심성을 넘어서 혈관궁 부위로, 아예 동떨어진 부위에 국소적으로 발생하였으며 그 진행이 급격한 것으로 이러한 예는 저자들이 알기로 아직 보고된 바가 없다. 또한 크기가 작았으며 열공이 의심되어 예방적으로 레이저 치료를 한 것으로 본 증례에서 주된 요소로서 망막앞막의 발생에 영향을 주지는 않았을 것으로 보인다.
수술 후 1일째부터 환자는 저안압 및 맥락막박리의 합병증 소견이 한동안 관찰되었다. 관련하여 수술로 인한 염증 상황 및 저안압 등을 발생 관련 기전으로 생각해볼 수 있겠다. Yamane et al [1]는 야마네 술기 후 저안압을 보고하였으나 이는 인공수정체 제거를 위한 각공막절개 부위 혹은 유리체절제술 시 공막절개 부위에서 유출로 인한 것이라고 말하고 있으며, Vote et al [18]도 저안압 증례가 없다고 보고하였다. 야마네 술기는 보통 인공수정체 탈구 혹은 아탈구로 인해 유리체절제술이 같이 필요한 경우가 많고 해당 증례에서도 시행했다는 것을 생각해 본다면 우선적으로는 야마네 술기 자체보다는 이와 동반되는 수술 과정으로 인해 유발된 저안압으로 인한 맥락막박리와 염증이 영향을 주었을 것으로 생각된다. 이와 관련하여 맥락막박리와 염증이 유리체증식망막병증의 위험요소라는 점에서 우리 증례에서도 일부분 영향을 주었을 것으로 생각된다[19].
망막앞막도 일종의 유리체 및 망막세포가 증식하고 막을 형성하는 경한 증식망막병증의 일종이라는 점에서 망막박리수술 뒤 잘 발생할 수 있는 증식유리체망막병증의 생성 과정을 참고해 볼 수 있다. 다만 누출된 성분들은 보통 하부에 축적되어 증식막의 발생이 하부에 두드러지는 것에 반해 이번 증례는 상측 혈관궁 부위에 일차적으로 증식막이 발생하여 급격히 진행하였다는 점과 망막박리 등의 추가 소견은 없다는 것이 일반적인 증식유리체망막병증과는 다른 점들이 분명히 있다. 하지만 이차망막전막 혹은 증식막들이 수술 후나 세포들이 많이 발생할 수 있는 염증 상황들에서 잘 발생할 수 있다는 점을 미루어 볼 때 명확한 기전을 주장하기는 어려우나 수술로 인한 스트레스 및 저안압의 상황은 그 원인이 유리체절제술 혹은 인공수정체고정술이든지 간에 망막앞막의 발생에 영향을 주었으리라고 추론해 볼 수 있다.
마지막으로 수술 후 창상의 누출 소견이 없었다는 점에서는 야마네 술기 방법 그 자체가 모양체손상을 유발할 가능성이 있어 술 후 저안압 및 견인성 망막앞막을 발생시키는 것을 생각해 볼 수 있다. 물론 유리체절제술 후 맥락막 혹은 모양체박리는 흔히 발생하는 합병증이나 보통 저절로 회복되는 경우가 많다[20,21]. 최근 무봉합 유리체절제술 후 창상누출 관련 일시적 저안압 및 맥락막박리가 적지 않게 발생하지만 10일 전후로 잘 회복되고는 한다. 모양체박리의 경우 보통 공막절개부를 너무 앞에 만들거나 좁게 만들 시 발생할 수 있다. 야마네 술기를 이용한 공막고정술을 시행해 보면 일시봉합을 시행하기는 하지만 기존의 인공수정체 제거를 위한 절개창 때문에 창상유출이 일어나기 쉽고, 유리체절제술까지 시행하였기 때문에 이후 27게이지 혹은 30게이지 바늘을 이용하여 터널을 만들 때 생각보다 안구에 많은 힘이 가해지는 것을 이따금씩 경험하게 된다. 윤부로부터 2 mm 부위에 인공수정체 다리에 부담을 주지 않기 위해 20° 정도로 비스듬하게 모양체고랑 부위로 터널을 시도하는데[1], 이때 안구 및 모양체 부위에 힘이 가해진다. 여러 보고에서 더 얇은 게이지의 바늘을 이용한 수술이 상대적으로 여러 합병증을 줄이고 좋은 수술 결과를 낳는다는 보고들이 있다[5]. 바늘이 얇아 상대적으로 그 위험성이 낮다고 생각할 수도 있겠지만 저자는 몇 차례 터널 공막절개 시에 창상을 통한 누출 및 절개지연을 경험한 바 망막전막의 발생 양상 및 진행 경과로 유추했을 때 이것이 저안압 및 이차적인 염증 반응을 일으킬 수 있을 것으로 생각한다. 각각 3시, 9시 방향에서 4시, 10시 방향으로 힘이 가해지는 부위에 박리가 발생한 점도 이러한 것들과 연관이 있을 것으로 생각한다.
아쉬운 점은 수술 후 초음파 생체현미경이 없어 정확한 모양제 상태 측정을 시행하지 못한 점이다. 또한 상이측과 하비측 맥락막 부위는 야마네 술기 시 힘이 가해지는 방향이기도 하지만 유리체절제술 시 이 부위에 23게이지 포트 또한 꽂혀 있기도 하므로 1차 수술 후 창상누출이 없는 것을 확인하고 수술을 마무리하기는 하였으나 수술로 인한 저안압 및 염증 상황을 완전히 배제할 수는 없겠다. 추가적으로 1차 수술 시 뒤유리체피질잔여물의 발생 여부를 스테로이드로 확인하였다면 조금 더 기전에 대해 명확하게 고민해 볼 수 있었을 것이다.
저자들은 상대적으로 합병증이 적은 야마네 술기를 이용하여 수술한 환자에서 드물게 급격히 진행하는 견인성 망막앞막을 경험하고 이에 이차 수술을 시행하였다. 질병 양상 및 경과로 미루어 볼 때 불충분한 유리체막 제거와 저안압으로 인한 맥락막박리 그리고 염증 등이 그 원인으로 생각된다. 이런 점 등을 고려하여 야마네 술기 후에도 후안부 망막질환이 발생할 수도 있으므로 야마네 술기를 시행할 때는 유리체막의 완전한 제거를 위해 노력하고, 수술 마지막 단계에서 저안압 유무를 잘 확인하는 것이 합병증을 줄일 수 있을 것이다. 또한 무봉합 공막고정술은 그 이점이 명확하지만 아직까지 장기 합병증에 대한 연구 보고가 부족하기에 조금 더 면밀한 검토가 이루어져야 할 것이다.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print