|
 |
| Ann Optom Contact Lens > Volume 20(4); 2021 > Article |
|
Abstract
ļ¬®ņĀü
ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ļ¦ēņŖżņäĀņØś ņĢ×ņ¬Į ņØ┤ļÅÖ ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØś ņ×äņāüņĀü ĒŖ╣ņ¦ĢņØä ļČäņäØĒĢ┤ ļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ļĪ£ņä£ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×É 127ļ¬ģņØś 127ņĢłņØä ļīĆņāüņ£╝ļĪ£ ļ¦ēņŖżņäĀņØś ņ£äņ╣śļź╝ Ļ▓Ćņé¼ĒĢśĻ│Ā ļČäņäØĒĢśņśĆļŗż. ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØĆ 1ĻĄ░ ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒(ņć╝ĻĘĖļĀīņ”ØĒøäĻĄ░ ĒżĒĢ©), 2ĻĄ░ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀä, 3ĻĄ░ ĻĖ░ĒāĆ ļłłļ¼╝ņĖĄ ļČłņĢłņĀĢņ£╝ļĪ£ ļéśļłäņŚłļŗż. ļ¬©ļōĀ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ņ×ÉĻ░ü ņ”Øņāü ņĀÉņłś ņäżļ¼Ė ņĪ░ņé¼(Ocular Surface Disease Index), Ļ░üļ¦ē ĒöīļŻ©ļĀłņŗĀ ņŚ╝ņāē ņĀĢļÅä(score 0-15), Ļ▓░ļ¦ē ļ”¼ņé¼ļ»╝ĻĘĖļ”░ ņŚ╝ņāēņĀĢļÅä(score 0-12), ļłłļ¼╝ļ¦ēĒīīĻ┤┤ņŗ£Ļ░ä(tear break up time), ņē¼ļź┤ļ©ĖĻ▓Ćņé¼(Shirmer test)ļź╝ ņĖĪņĀĢĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņ׳ļŖö ĻĄ░ņŚÉņä£ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀä(2ĻĄ░)ņØś ļ╣äņ£©ņØ┤ Ļ░Ćņן ļåÆņĢśļŗż(p<0.05). ļśÉĒĢ£ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äņÖĆ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø Ļ░ØĻ┤ĆņĀü ņ¦ĆĒæ£ļōżņØś ņāüĻ┤Ćņä▒ņØä ļČäņäØĒĢ┤ ļ│┤ņĢśņØä ļĢī, ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņ׳ļŖö Ļ▓ĮņÜ░ ņē¼ļź┤ļ©ĖĻ▓Ćņé¼ņØś ņĖĪņĀĢņ╣śĻ░Ć ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ļé«Ļ▓ī ļéśņÖöļŗż(p<0.05)
Abstract
Purpose
To evaluate the clinical characteristics of patients with dry eye syndrome according to anterior displacement of the Marx line.
Methods
This retrospective study involved 127 eyes in 127 patients with dry eye, who were divided into three groups: group 1, aqueous-deficient, including Sj├Čgren syndrome; group 2, meibomian gland dysfunction (MGD) dry eye; and group 3, other tear layer instability. A detailed assessment was conducted, involving the Ocular Surface Disease Index, corneal fluorescein staining (score: 0-15), conjunctival Lissamine green staining (score: 0-12), measurement of tear breakup time, and SchirmerŌĆÖs test.
Results
The proportion of patients with MGD was highest in the group with anterior displacement of the Marx line (p < 0.05). The correlation between anterior dislocation of the Marx line and SchirmerŌĆÖs test, an objective indicator of dry eye syndrome, was significantly weaker when there was anterior displacement of the Marx line.
ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØ┤ļ×Ć ļłłļ¼╝ņØś ļČĆņĪ▒ ļ░Å ļłłļ¼╝ļ¦ēņØś Ļ│╝ļÅäĒĢ£ ņ”Øļ░£ļĪ£ ņØĖĒĢ┤ ņĢłĻĄ¼Ēæ£ļ®┤ņØś ņåÉņāüņŚÉņä£ ņśżļŖö ļłłņØś ļČłņŠīĻ░É ļ░Å ņ×ÉĻĘ╣ņ”ØņāüņØä ļÅÖļ░śĒĢśļŖö ļłłļ¼╝ļ¦ēņØś ņ¦łĒÖśņØ┤ļŗż[1,2]. ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØś ņ”ØņāüņØĆ ņŗ£ļĀźĻ│╝ ņéČņØś ņ¦łņŚÉļÅä ļČĆņĀĢņĀüņØĖ ņśüĒ¢źņØä ļü╝ņ╣śļ®░ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØś ļ│æņØĖņŚÉ ļłłļ¼╝ņĖĄĻ│╝ ņĢłĻĄ¼ Ēæ£ļ®┤ņØś ļŗżņ¢æĒĢ£ ņØĖņ×ÉļōżņØ┤ ļ│ĄĒĢ®ņĀüņ£╝ļĪ£ ņ×æņÜ®ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[3,4]. 2007ļģä Dry Eye WorkshopņŚÉ ņØśĒĢśļ®┤ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØĆ ļłłļ¼╝ ļČĆņĪ▒ĒśĢ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØĻ│╝ ļłłļ¼╝ ņ”Øļ░£ĒśĢ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Øņ£╝ļĪ£ ļéśļłäļ®░, ņØ┤ ņżæ ļłłļ¼╝ ņ”Øļ░£ĒśĢ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØĆ ļłłļ¼╝ņØś ļČäļ╣äļ¤ēņØĆ ņĀĢņāüņØ┤ļéś ļŗżņ¢æĒĢ£ ņøÉņØĖņ£╝ļĪ£ ņØĖĒĢ┤ ļłłļ¼╝ļ¦ēņØ┤ ļČłņĢłņĀĢĒĢ┤ņ¦ĆĻ│Ā ņ”Øļ░£ņØ┤ ņ”ØĻ░ĆĒĢśņŚ¼ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļīĆĒæ£ņĀüņØĖ ņøÉņØĖņ£╝ļĪ£ļŖö ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØ┤ ņ׳ļŗż[5]. ĒŖ╣Ē׳ ļ¦łņØ┤ļ┤äņāśņ£╝ļĪ£ļČĆĒä░ ļČäļ╣äļÉśļŖö ņ¦Ćņ¦łņØĆ ļłłņØä Ļ╣£ļ╣Īņ×äņ£╝ļĪ£ņŹ© ļłłļ¼╝ņĖĄņØś ļ░öĻ╣źņĖĄņØä ĒśĢņä▒ĒĢśņŚ¼ ļłłļ¼╝ņØś ņ”Øļ░£ņØä ņ¢ĄņĀ£ĒĢśļ®░ ļłłĻ║╝ĒÆĆņØś Ļ░Ćņןņ×Éļ”¼ņŚÉņä£ ņåīņłśņä▒ņØś ņןļ▓ĮņØä ĒśĢņä▒ĒĢśņŚ¼ ļłłļ¼╝ņØś ņåÉņŗżņØä ļ¦ēņĢäņŻ╝ļŖö ņŚŁĒĢĀņØä ĒĢ£ļŗż[6,7]. ļö░ļØ╝ņä£ ņ×äņāüņĀüņ£╝ļĪ£ ļ¦łņØ┤ļ┤äņāśņØś ņØ┤ņāüņØä ļ░£Ļ▓¼ĒĢśļŖö Ļ▓āņØĆ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØś ņøÉņØĖņØä ņ░ŠļŖö ļŹ░ņŚÉ ļ¦ÄņØĆ ļÅäņøĆņØ┤ ļÉ£ļŗż. ļ¦łņØ┤ļ┤äņāśņØś ĻĖ░ļŖźņØä ĒÅēĻ░ĆĒĢśļŖö ļ░®ļ▓Ģņ£╝ļĪ£ ņäĖĻĘ╣ļō▒ņØä ĒåĄĒĢ┤ ļ¦łņØ┤ļ┤äņāś Ļ░£ĻĄ¼ļČĆļź╝ ĒÅēĻ░ĆĒĢśĻ▒░ļéś, ļ¦łņØ┤ļ┤äņāśņ┤¼ņśüņłĀ(meibography)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ╣äņ╣©ņŖĄņĀüņ£╝ļĪ£ ļÅäĻ┤ĆĻ│╝ ņåīņŚĮņØä ĒżĒĢ©ĒĢ£ ļ¦łņØ┤ļ┤äņāśņØś ĻĄ¼ņĪ░ļź╝ Ļ░ØĻ┤ĆņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ĒĢśļŖö ļ░®ļ▓Ģ ļśÉļŖö ļ¦łņØ┤ļ┤äņāśņĖĪņĀĢĻ│ä(meibometry)ļĪ£ ņ¦Ćņ¦ł ļČäļ╣äļź╝ ņĖĪņĀĢĒĢśļŖö ļ░®ļ▓ĢņØ┤ ņ׳ļŗż[8-12]. ĻĘĖļ¤¼ļéś ļłłļ¼╝ ņ”Øļ░£ĒśĢ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØä ņ¦äļŗ©ĒĢĀ ļĢī ļ¦łņØ┤ļ┤äņāśņØś ĻĖ░ļŖźņØä Ļ░äļŗ©ĒĢśļ®┤ņä£ ļ╣Āļź┤Ļ│Ā ņĀĢĒÖĢĒĢśĻ▓ī ĒÅēĻ░ĆĒĢĀ ņłś ņ׳ļŖö ņäĀļ│äĻ▓Ćņé¼ļŖö ņŚ¼ņĀäĒ׳ ĒĢäņÜöĒĢ£ ņāüĒÖ®ņØ┤ļŗż.
ļłłĻ║╝ĒÆĆņØś ļ¦ēņŖżņäĀņØĆ ļ”¼ņé¼ļ»╝ĻĘĖļ”░ņØ┤ļéś ĒöīļŻ©ļĀłņŗĀņ£╝ļĪ£ ļłłĻ║╝ĒÆĆņØś Ļ░Ćņןņ×Éļ”¼ļź╝ ņŚ╝ņāēĒ¢łņØä ļĢī, ņĀÉļ¦ē Ēö╝ļČĆ Ļ▓ĮĻ│äņØś ļÆżņ¬Į ņĀÉļ¦ēņØ┤ ļīĆĻĖ░ņŚÉ ļģĖņČ£ļÉśļ®┤ņä£ ĒśĢņä▒ļÉśļŖö Ļ▓āņ£╝ļĪ£ ņĀĢņāüņĀüņ£╝ļĪ£ļŖö ļ¦łņØ┤ļ┤äņāś Ļ░£ĻĄ¼ļČĆņØś ņĀÉļ¦ē ņ¬ĮņŚÉ ņ£äņ╣śĒĢ£ļŗż(Fig. 1). ĻĘĖļ¤¼ļéś ņØ╝ļČĆ ĒÖśņ×ÉņŚÉņä£ļŖö ļłłĻ║╝ĒÆĆņØś ļ¦ēņŖżņäĀņØ┤ ļ¦łņØ┤ļ┤äņāś Ļ░£ĻĄ¼ļČĆņØś Ēö╝ļČĆ ņ¬Įņ£╝ļĪ£ ļČĆļČäņĀüņ£╝ļĪ£ ņ╣©ļ▓öĒĢśĻ▒░ļéś ņĀäņ£äļÉ£ Ļ▓ĮņÜ░Ļ░Ć ņ׳ļŗż(Fig. 2).
ļ¦ēņŖżņäĀņØś Ļ┤ĆļĀ©ļÉ£ ņØ┤ņĀä ņŚ░ĻĄ¼ļōżņŚÉņä£ ļ¦ēņŖżņäĀņØś ņ£äņ╣śĻ░Ć ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźņןņĢĀļź╝ ĒÅēĻ░ĆĒĢśļŖö ņäĀļ│äļÅäĻĄ¼Ļ░Ć ļÉĀ ņłś ņ׳ļŗżĻ│Ā ļģ╝ņØśļÉ£ ņĀüņØ┤ ņ׳ņ£╝ļ®░[13], ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀä ĒÖśņ×ÉņŚÉņä£ ļłłĻ║╝ĒÆĆ Ļ░Ćņןņ×Éļ”¼ņØś ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć Ļ┤ĆļĀ© ņ׳ļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņŚłļŗż[14]. ĻĘĖļ¤¼ļéś ņ¦ĆĻĖłĻ╣īņ¦Ć ļłłļ¼╝ ļČĆņĪ▒ĒśĢ ĒÖśņ×ÉļōżņØä ĒżĒĢ©ĒĢ£ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉļōżņŚÉņä£ ļ¦ēņŖżņäĀņØś ņĢ×ņ¬Į ņØ┤ļÅÖ ņ£Āļ¼┤ņŚÉ ļīĆĒĢ£ ļ│┤Ļ│ĀļŖö ņØ┤ļŻ©ņ¢┤ņ¦Ćņ¦Ć ņĢŖņĢśļŗż. ņĀĆņ×ÉļōżņØĆ ļ¦ēņŖżņäĀņØś ņØ┤ļ¤¼ĒĢ£ ņ£äņ╣ś ļ│ĆĒÖöĻ░Ć ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØä ĒżĒĢ©ĒĢ£ ļ¬©ļōĀ ĒśĢĒā£ņØś ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØĻ│╝ Ļ┤ĆĻ│äļÉśņ¢┤ ņ׳ņ¦Ć ņĢŖņØäĻ╣īļØ╝ļŖö Ļ░ĆņĀĢĒĢśņŚÉ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ļ¦ēņŖżņäĀņØś ņĢ×ņ¬Į ņØ┤ļÅÖ ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØś ņ×äņāüņĀü ĒŖ╣ņ¦ĢņØä ļČäņäØĒĢ┤ ļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
2016ļģä 4ņøöļČĆĒä░ 2016ļģä 9ņøöĻ╣īņ¦Ć ļŗ©ĻĄŁļīĆĒĢÖĻĄÉļ│æņøÉ ņĢłĻ│╝ņŚÉņä£ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Øņ£╝ļĪ£ ņ¦äļŗ©ļ░øņØĆ ĒÖśņ×É 127ļ¬ģņØś 127ņĢłņØä ļīĆņāüņ£╝ļĪ£ ĒøäĒ¢źņĀü ļŗ©ļ®┤ņŚ░ĻĄ¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ļīĆņāüņ×ÉļōżņØĆ ļ¬©ļæÉ ļłłļ¼╝ļ¦ēĒīīĻ┤┤ņŗ£Ļ░äņØ┤ ņ¦¦ņØĆ ņĢłņØś Ļ▓Ćņé¼ Ļ▓░Ļ│╝ļź╝ ņé¼ņÜ®ĒĢśņśĆņ£╝ļ®░, ņ¢æņĢłņØś ļłłļ¼╝ļ¦ēĒīīĻ┤┤ņŗ£Ļ░äņØ┤ Ļ░ÖņØä Ļ▓ĮņÜ░ ņÜ░ņĢłņØä ņäĀĒāØĒĢśņŚ¼ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśņśĆļŗż. ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØĻ│╝ ņĢłĻ▓ĆņŚ╝ ņÖĖ ļŗżļźĖ Ļ░üļ¦ēņ¦łĒÖśņØä Ļ░Ćņ¦ä Ļ▓ĮņÜ░, Ļ░üļ¦ēļÅģņä▒ņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņ¦ä ņĀäņŗĀ ņĢĮļ¼╝ņ╣śļŻīļź╝ ļ░øļŖö Ļ▓ĮņÜ░, ņĢłĻ│╝ņĀü ņÖĖņāüļĀźņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░, 3Ļ░£ņøö ņØ┤ļé┤ ņĢłĻ│╝ ņłśņłĀņØä ļ░øņØĆ Ļ▓ĮņÜ░ļŖö ņŚ░ĻĄ¼ ļīĆņāüņŚÉņä£ ņĀ£ņÖĖļÉśņŚłļŗż.
ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×É ņżæ ņē¼ļź┤ļ©ĖĻ▓Ćņé¼(Schirmer test)Ļ░Ć 10 mm ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ 1ĻĄ░ ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒(ņć╝ĻĘĖļĀīņ”ØĒøäĻĄ░ ĒżĒĢ©)ņ£╝ļĪ£, ņē¼ļź┤ļ©ĖĻ▓Ćņé¼Ļ░Ć 10 mm ņØ┤ņāüņØ┤ļ®┤ņä£ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØä ņłśļ░śĒĢ£ Ļ▓ĮņÜ░ 2ĻĄ░ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņ£╝ļĪ£, 1ĻĄ░Ļ│╝ 2ĻĄ░ņŚÉ ĒżĒĢ©ļÉśņ¦Ć ņĢŖļŖö ĒÖśņ×ÉļōżņØä 3ĻĄ░ ĻĖ░ĒāĆ ļłłļ¼╝ņĖĄ ļČłņĢłņĀĢņ£╝ļĪ£ ļéśļłäņŚłņ£╝ļ®░, ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒Ļ│╝ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØ┤ ļÅÖļ░śļÉśļŖö Ļ▓ĮņÜ░ļŖö ĒåĄĻ│äņĀü ņśżļźśļź╝ ņżäņØ┤ĻĖ░ ņ£äĒĢśņŚ¼ ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ĻĄ░ņŚÉ ĒżĒĢ©ĒĢśņśĆļŗż. ļ¬©ļōĀ ļīĆņāüņ×ÉņØś ņĢłĻ│╝ņĀü ņØ┤ĒĢÖņĀü Ļ▓Ćņé¼ļŖö ĒĢ£ ļ¬ģņØś ņĢłĻ│╝ ņĀäļ¼ĖņØśņŚÉ ņØśĒĢ┤ņä£ Ē¢ēĒĢ┤ņĪīļŗż. ņØ┤ĒĢÖņĀü Ļ▓Ćņé¼ ņĀä ĒÖśņ×ÉļōżņØĆ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ņ×ÉĻ░ü ņ”Øņāü ņĀÉņłś ņäżļ¼Ė ņĪ░ņé¼(Ocular Surface Disease Index, OSDI)ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. OSDIļŖö ņØ╝ņāüņāØĒÖ£Ļ│╝ ĒŖ╣ņĀĢ ņāüĒÖ®ņŚÉ ļö░ļźĖ ņ”Øņāü ņĀĢļÅäļź╝ ļ¼╗ļŖö 12Ļ░£ņØś ĒĢŁļ¬®ņ£╝ļĪ£ ĻĄ¼ņä▒ļÉśņ¢┤ ņ׳Ļ│Ā, ĒÖśņ×ÉļŖö Ļ░ü ĒĢŁļ¬®ņŚÉ ļīĆĒĢśņŚ¼ 0ņŚÉņä£ 4ņĀÉņ£╝ļĪ£ ņĀÉņłśļź╝ ļ¦żĻĖ░ļ®░ ņĀäņ▓┤ ņĀÉņłśļŖö Ļ░ü ņĀÉņłśņØś ņ┤ØĒĢ®ņØä ļŗĄļ│ĆĒĢ£ ņ¦łļ¼Ė ņłśļĪ£ ļéśļłäņ¢┤ Ļ│äņé░ĒĢ£ Ēøä 0ņŚÉņä£ 100ņĀÉņ£╝ļĪ£ ĒÖśņé░ĒĢśņśĆļŗż. Ļ░üļ¦ē ĒöīļŻ©ļĀłņŗĀ ņŚ╝ņāē ņĀĢļÅä(cornea staining score)ļŖö ĒöīļŻ©ļĀłņŗĀ ĒśĢĻ┤æņāēņåī(Haag-Streit AG, K├Čniz, Switzerland)ļĪ£ ņŚ╝ņāēĒĢ£ Ēøä Ļ░üļ¦ēņØä 5ĻĄ░ļŹ░ļĪ£ ļéśļłäņ¢┤ Ļ░üĻ░ü 0ņĀÉņŚÉņä£ 3ņĀÉņ£╝ļĪ£ ņĀÉņłśļź╝ ņŻ╝Ļ│Ā ļ¬©ļæÉ ĒĢ®ĒĢśņŚ¼ 0ņĀÉ(ņŚ╝ņāē ņĢł ļÉ©)ņŚÉņä£ 15ņĀÉ(Ļ░Ćņן ņŗ¼ĒĢśĻ▓ī ņŚ╝ņāēļÉ©)Ļ╣īņ¦Ć ņĀÉņłśļź╝ ļéśļłäņŚłļŗż. Ļ▓░ļ¦ē ļ”¼ņé¼ļ»╝ĻĘĖļ”░ ņŚ╝ņāē ņĀĢļÅä(conjunctival staining score)ļŖö Ļ▓░ļ¦ēņØä ņ£ä, ņĢäļל, ņĮöņ¬Į, ĻĘĆņ¬Į 4ĻĄ░ļŹ░ļĪ£ ļéśļłäņ¢┤ ļ”¼ņé¼ļ»╝ĻĘĖļ”░ņØä ņØ┤ņÜ®ĒĢ┤ Ļ░üĻ░ü 0ņĀÉļČĆĒä░ 3ņĀÉņ£╝ļĪ£ ņĀÉņłśļź╝ ņŻ╝Ļ│Ā ļ¬©ļæÉ ĒĢ®ĒĢśņŚ¼ 0ļČĆĒä░ 12ņĀÉĻ╣īņ¦Ć ņĀÉņłśļź╝ ļéśļłäņŚłļŗż. ļłłļ¼╝ļ¦ēĒīīĻ┤┤ņŗ£Ļ░ä(tear break up time)ņØĆ ĒöīļŻ©ļĀłņŗĀ ĒśĢĻ┤æņāēņåīļź╝ Ļ▓░ļ¦ēļéŁņŚÉ ņĀæņ┤ēņŗ£Ēé© Ēøä Ēö╝Ļ▓Ćņ×ÉĻ░Ć ņłś ņ┤łĻ░ä ļ¬ć ļ▓ł ļłłņØä Ļ╣£ļ╣ĪņØ┤Ļ▓ī ĒĢ£ Ēøä ņŚ╝ņāēļÉ£ ļłłļ¼╝ļ¦ēņĖĄņŚÉņä£ Ļ▓ĆņØĆ ņĀÉ, ĻĄ¼ļ®Ź ļśÉļŖö ņżäņØś ĒśĢĒā£ļĪ£ ĒśĢĻ┤æ ņāēņåī ņŚ╝ņāēņØś Ļ▓░ņåÉņØ┤ Ļ┤Ćņ░░ļÉĀ ļĢīĻ╣īņ¦Ć ņŗ£Ļ░äņØä ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓ĮņØś ņĮöļ░£ĒŖĖļĖöļŻ© Ļ┤æņøÉņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪņĀĢĒĢśņśĆļŗż. ņē¼ļź┤ļ©ĖĻ▓Ćņé¼(Shirmer test)ļŖö ņĀÉņĢłļ¦łņĘ©ņĀ£ļź╝ ņØ┤ņÜ®ĒĢśņ¦Ć ņĢŖĻ│Ā ņē¼ļź┤ļ©ĖĻ▓Ćņé¼ņ¦Ć(Colorbar┬«, EagleVision, Memphis, TN, USA)ļź╝ ņÖĖņĖĪ Ļ▓░ļ¦ēļéŁņŚÉ ļäŻĻ│Ā 5ļČä ĒøäņŚÉ ņĀüņģöņ¦ä ĻĖĖņØ┤ļź╝ ņĖĪņĀĢĒĢśņśĆļŗż. ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äļŖö ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓ĮņØä ĒåĄĒĢ┤ ļłłĻ║╝ĒÆĆņØś Ļ░Ćņןņ×Éļ”¼ļź╝ Ļ┤Ćņ░░Ē¢łņØä ļĢī, ļ¦łņØ┤ļ┤äņāś Ļ░£ĻĄ¼ļČĆņØś Ēö╝ļČĆ ņ¬Įņ£╝ļĪ£ ļČĆļČäņĀüņ£╝ļĪ£ ņ╣©ļ▓öĒĢśĻ▒░ļéś ņĀäņ£äļÉśņ¢┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀüņØĖ ņØśļ¼┤ĻĖ░ļĪØ ļČäņäØņ£╝ļĪ£ ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņØä ņżĆņłśĒĢśņśĆņ£╝ļ®░ ļŗ©ĻĄŁļīĆĒĢÖĻĄÉļ│æņøÉ IRBņŚÉ ņŖ╣ņØĖņØä ļ░øņĢśļŗż(IRB number: 2021-07-002). ĒåĄĻ│äļČäņäØņØĆ R version 3.1.3 (The Comprehensive R Archive Network)ņØä ņé¼ņÜ®Ē¢łļŗż. ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØĻĄ░ Ļ░äņØś ļ╣äĻĄÉļź╝ ņ£äĒĢ┤ chi-square test, analysis of variance, Kruskal-Wallis testļź╝ ņØ┤ņÜ®ĒĢśņśĆĻ│Ā, ļłłĻ║╝ĒÆĆ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£ä ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ļ╣äĻĄÉļź╝ ņ£äĒĢ┤ chi-square test, t-test, Wilcoxon rank-sum testļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. ņČöĻ░ĆņĀüņ£╝ļĪ£ multiple linear regression modelņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņä▒ļ│äĻ│╝ ĻĄ░ņØä ĒåĄņĀ£ĒĢśņŚ¼ ļłłĻ║╝ĒÆĆ ļ¦ēņŖżņäĀņØś ņĀäļ░® ņĀäņ£äņÖĆ ļŗżļźĖ ņ¦ĆĒæ£ļōż Ļ░äņØś ņŚ░Ļ┤Ćņä▒ņØä ļČäņäØĒĢ┤ļ│┤ņĢśļŗż. pĻ░ÆņØ┤ 0.05 ņØ┤ĒĢśņØĖ Ļ▓ĮņÜ░ļź╝ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ▓āņ£╝ļĪ£ ĒīÉņĀĢĒ¢łļŗż.
127ļ¬ģ ĒÖśņ×ÉņØś 127ņĢłņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗż. ņĀäņ▓┤ ĒÖśņ×ÉņØś ĒÅēĻĘĀ ņŚ░ļĀ╣ņØĆ 55.77 ┬▒ 13.84ņäĖņśĆņ£╝ļ®░, ļé©ņä▒ 52ļ¬ģ(40.9%), ņŚ¼ņä▒ 75ļ¬ģ(59.1%)ņØ┤ņŚłļŗż. OSDI, Ļ░üļ¦ēņŚ╝ņāēņĀÉņłś Ļ▓░ļ¦ēņŚ╝ņāēņĀÉņłś, ļłłļ¼╝ļ¦ēĒīīĻ┤┤ņŗ£Ļ░ä, ņē¼ļź┤ļ©ĖĻ▓Ćņé¼ņØś ĒÅēĻĘĀĻ░ÆņØĆ Ļ░üĻ░ü 37.0 ┬▒ 20.6, 2.2 ┬▒ 2.6, 1.9 ┬▒ 1.7, 4.2 ┬▒ 1.7ņ┤ł ļ░Å 9.0 ┬▒ 6.1 mmņśĆļŗż(Table 1).
ļīĆņāü ĒÖśņ×ÉļōżņØä ĻĄ░ļ│äļĪ£ ļéśļłäņŚłņØä ļĢī 1ĻĄ░ ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ 69ļ¬ģ(54.3%), 2ĻĄ░ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀä 33ļ¬ģ(26.0%), 3ĻĄ░ ĻĖ░ĒāĆ ļłłļ¼╝ņĖĄ ļČłņĢłņĀĢ 25ļ¬ģ(19.7%)ņØ┤ņŚłļŗż(Table 2). ĒÅēĻĘĀļéśņØ┤ļŖö 1, 2, 3ĻĄ░ņŚÉņä£ Ļ░üĻ░ü 58.6 ┬▒ 12.2ņäĖ, 52.9 ┬▒ 15.5ņäĖ, 51.7 ┬▒ 14.8ņäĖņśĆĻ│Ā Ļ░ü ĻĄ░ Ļ░äņŚÉ ĒåĄĻ│äĒĢÖņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņśĆļŗż(p=0.038). OSDI scoreļŖö 1, 2, 3ĻĄ░ņŚÉņä£ Ļ░üĻ░ü 40.2 ┬▒ 20.5ņĀÉ, 31.4 ┬▒ 19.7ņĀÉ, 35.8 ┬▒ 21.4ņĀÉņØ┤ņŚłņ£╝ļ®░ Ļ░ü ĻĄ░ Ļ░äņŚÉ ĒåĄĻ│äĒĢÖņĀü ņ£ĀņØśņä▒ņØĆ ņŚåņŚłļŗż(p=0.124).
ļłłĻ║╝ĒÆĆ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£ä ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ ļīĆņāü ĒÖśņ×ÉļōżņØś ņ×äņāüņ¢æņāüņØä ļČäņäØĒĢśņśĆņØä ļĢī ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņŚåļŖö ĒÖśņ×É 88ļ¬ģ(69.3%), ņĀäļ░®ņĀäņ£äĻ░Ć ņ׳ļŖö ĒÖśņ×É 39ļ¬ģ(30.7%)ņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż(Table 3). ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņŚåļŖö ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉņØś ņä▒ļ╣äļŖö 3.3:6.7 (ļé©ņä▒:ņŚ¼ņä▒), ņĀäļ░®ņĀäņ£äĻ░Ć ņ׳ļŖö ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉņØś ņä▒ļ╣äļŖö 5.9:4.1 (ļé©ņä▒:ņŚ¼ņä▒)ļĪ£ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£ä ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ ņä▒ļ╣äņØś ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņśĆļŗż(p=0.011). ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņŚåļŖö ĒÖśņ×ÉļōżņØĆ 1, 2, 3ĻĄ░ņŚÉņä£ Ļ░üĻ░ü 53ļ¬ģ(60.2%), 10ļ¬ģ(11.4%), 25ļ¬ģ(28.4%)ņ£╝ļĪ£ ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ĻĄ░ņŚÉņä£ Ļ░Ćņן ļ¦ÄņĢśĻ│Ā ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņ׳ļŖö ĒÖśņ×ÉļōżņØĆ 1, 2, 3ĻĄ░ņŚÉņä£ Ļ░üĻ░ü 16ļ¬ģ(41.0%), 23ļ¬ģ(59.0%), 0ļ¬ģ(0%)ņ£╝ļĪ£ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņŚÉņä£ Ļ░Ćņן ļ¦ÄņĢśņ£╝ļ®░ ņØ┤ļŖö ĒåĄĻ│äĒĢÖņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņśĆļŗż(p<0.0001).
ļ│Ė ņŚ░ĻĄ¼ļŖö ļłłĻ║╝ĒÆĆ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£ä ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ OSDI, Ļ░üļ¦ēņŚ╝ņāē ņĀÉņłś Ļ▓░ļ¦ēņŚ╝ņāē ņĀÉņłś, ļłłļ¼╝ļ¦ēĒīīĻ┤┤ņŗ£Ļ░ä, ņē¼ļź┤ļ©ĖĻ▓Ćņé¼Ļ░Ć ņ¢┤ļ¢╗Ļ▓ī ļ│ĆĒĢśļŖöņ¦Ć ņŚ░Ļ┤Ćņä▒ņØä ņĀĢĒÖĢĒ׳ ņĢīņĢäļ│┤ĻĖ░ ņ£äĒĢśņŚ¼ Table 3ņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŹś ņä▒ļ│äĻ│╝ ĻĄ░ņØä ĒåĄņĀ£ĒĢśņŚ¼ ļŗżņżæ ņäĀĒśĢĒÜīĻĘĆļČäņäØņØä ĒĢśņśĆļŗż(Table 4). ĻĘĖ Ļ▓░Ļ│╝ OSDI, Ļ░üļ¦ēņŚ╝ņāē ņĀÉņłś, Ļ▓░ļ¦ēņŚ╝ņāē ņĀÉņłś, ļłłļ¼╝ļ¦ēĒīīĻ┤┤ņŗ£Ļ░äņØĆ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£ä ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ ĒåĄĻ│äĒĢÖņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż. ņē¼ļź┤ļ©ĖĻ▓Ćņé¼ļŖö ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņŚåļŖö ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉņŚÉ ļ╣äĒĢ┤ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņ׳ļŖö ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉņŚÉņä£ ņē¼ļź┤ļ©ĖĻ▓Ćņé¼ Ļ▓░Ļ│╝Ļ░Ć -3.33 mm ļ¦īĒü╝ ļé«Ļ▓ī ņĖĪņĀĢļÉ£ļŗżļŖö Ļ▓░Ļ│╝Ļ░Ć ļéśĒāĆļé¼ļŗż(p=0.019).
ļ¦łņØ┤ļ┤äņāśņØĆ ņ¦Ćļ░®ņØä ļČäļ╣äĒĢśņŚ¼ ļłłļ¼╝ļ¦ēņØś ņ¦Ćļ░®ņĖĄņØä ĻĄ¼ņä▒ĒĢśļŖö ņŚŁĒĢĀņØä ĒĢ£ļŗż[15]. ņ¦Ćļ░®ņĖĄņØĆ ņĢłĻĄ¼ņØś ņ£żĒÖ£ņĢĪņ£╝ļĪ£ņØś ņ×æņÜ® ļ░Å Ēö╝ļČĆņŚÉņä£ ļČäļ╣äļÉ£ ņ¦Ćļ░®ņØś ļłłļ¼╝ļ¦ēņ£╝ļĪ£ņØś ņ╣©ņ×ģņØä ļ░®ņ¦ĆĒĢśļŖö ņןļ▓Į ņŚŁĒĢĀņØä ĒĢśĻ│Ā, ļłłļ¼╝ņØ┤ ļłłĻ║╝ĒÆĆĒģīļĪ£ļČĆĒä░ ĒØśļ¤¼ļé┤ļ”¼ļŖö Ļ▓āņØä ļ░®ņ¦ĆĒĢśļ®░, ņĢłĻĄ¼ Ēæ£ļ®┤ņ£╝ļĪ£ļČĆĒä░ ņłśļČäņØś ņ”Øļ░£ņØä ņ¢ĄņĀ£ĒĢśļŖö ĻĖ░ļŖźņØä ĒĢ£ļŗż[6,16,17]. ļ¦łņØ┤ļ┤äņāśņØś ĻĖ░ļŖźņØ┤ņāüņ£╝ļĪ£ ņØĖĒĢśņŚ¼ ņ¦Ćļ░®ņĖĄņŚÉ ņØ┤ņāüņØ┤ ņāØĻĖ┤ļŗżļ®┤ ņ£äņŚÉņä£ ņ¢ĖĻĖēĒĢ£ ĻĖ░ļŖźļōżņŚÉ ņØ╝ļČĆ ļśÉļŖö ņĀäņ▓┤ņŚÉ ļ¼ĖņĀ£Ļ░Ć ņāØĻĖ░Ļ▓ī ļÉśĻ│Ā, ņĢłĻĄ¼ņØś ļČłĒÄĖĻ░É ļ░Å Ļ▒┤ņä▒ņĢł ņ”ØņāüņØä ņØ╝ņ£╝Ēé¼ ņłś ņ׳ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉļōżņØś ĒÅēĻĘĀ ļéśņØ┤Ļ░Ć Ļ░üĻ░ü ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ĻĄ░ 58.6ņäĖ, ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØ┤ĻĄ░ 52.9ņäĖ, ĻĖ░ĒāĆ ļłłļ¼╝ņĖĄ ļČłņĢłņĀĢĻĄ░ 51.7ņäĖļĪ£ ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ĻĄ░ņŚÉņä£ ĒÖśņ×ÉļōżņØś ĒÅēĻĘĀ ļéśņØ┤Ļ░Ć ļ¦ÄņĢśļŗż(p=0.038). ļéśņØ┤Ļ░Ć ļōżņłśļĪØ ņāØļ”¼ĒĢÖņĀüņ£╝ļĪ£ ļłłļ¼╝ļ¤ēņØ┤ Ļ░ÉņåīĒĢśĻ│Ā ļłłļ¼╝ņØś ņé╝Ēł¼ņĢĢņØ┤ ņ”ØĻ░ĆĒĢĀ ļ┐Éļ¦ī ņĢäļŗłļØ╝, ļ¦łņØ┤ļ┤äņāśņŚÉņä£ ļČäļ╣äļÉśļŖö ņ¦Ćņ¦łņØś ņä▒ļČäņØ┤ ļ│ĆĒÖöĒĢśņŚ¼ ļłłļ¼╝ņĖĄņØś ņĢłņĀĢņä▒ņØ┤ Ļ░ÉņåīĒĢ£ļŗż[18-20]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØś ĒÅēĻĘĀ ļéśņØ┤Ļ░Ć 55.77ņäĖļĪ£ ļåÆņĢśņ¦Ćļ¦ī, ĻĘĖņżæņŚÉņä£ļÅä ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ĻĄ░ņŚÉņä£ ĒÅēĻĘĀ ļéśņØ┤Ļ░Ć Ļ░Ćņן ļåÆņĢä Ļ│ĀļĀ╣ņØ┤ ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ņØś Ēü░ ņ£äĒŚśņØĖņ×ÉļØ╝ļŖö Ļ▓āņØä ņāØĻ░üĒĢ┤ ļ│╝ ņłś ņ׳ņŚłļŗż.
ĻĘĖļ”¼Ļ│Ā ņŚ¼ņä▒ņØ┤ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”ØņØś Ēü░ ņ£äĒŚśņØĖņ×ÉļĪ£ ļ░ØĒśĆņĪīļŖöļŹ░ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉņØś ņä▒ļ╣äĻ░Ć 4.9:5.9 (ļé©ņä▒:ņŚ¼ņä▒)ļĪ£ ņŚ¼ņä▒ņØ┤ ļŹö ļ¦ÄĻ▓ī ļéśņÖĆ ņŚ¼ņä▒ņØ┤ Ēü░ ņ£äĒŚśņØĖņ×ÉļĪ£ ņ×æņÜ®ĒĢ£ļŗżļŖö ņØ┤ņĀä ņŚ░ĻĄ¼ļōżĻ│╝ ļČĆĒĢ®ĒĢśļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż[20]. ĒĢśņ¦Ćļ¦ī ļ¦ēņŖżņäĀņØś ņĀäļ░®ņØ┤ļÅÖ ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ņä£ ņä▒ļ╣äĻ░Ć ļŗżļź┤Ļ▓ī ļéśĒāĆļé¼ļŖöļŹ░, ļ¦ēņŖżņäĀņØ┤ ņĀĢņāüņØ╝ Ļ▓ĮņÜ░ ņŚ¼ņä▒ņØ┤ ļŹö ļ¦ÄņĢśņ¦Ćļ¦ī ļ¦ēņŖżņäĀņØś ņĀäļ░® ņĀäņ£äĻ░Ć ņ׳ņØä Ļ▓ĮņÜ░ ļé©ņä▒ņØ┤ ļŹö ļ¦ÄņØĆ Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņŚåļŖö Ļ▓ĮņÜ░ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×É ņżæ ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ĻĄ░ņØ┤ 60.2%ļĪ£ Ļ░Ćņן ļ¦ÄņĢśņ¦Ćļ¦ī, ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņ׳ļŖö Ļ▓ĮņÜ░ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØ┤ 59%ļĪ£ Ļ░Ćņן ļ¦ÄņĢśļŗż(p<0.0001). ļ¦łņØ┤ļ┤äņāśņŚÉņä£ ļČäļ╣äļÉśļŖö ņ¦Ćņ¦łņØ┤ ļłłņØä Ļ╣£ļ╣Īņ×äņ£╝ļĪ£ņŹ© ļłłļ¼╝ņĖĄņØś ļ░öĻ╣źņĖĄņØä ĒśĢņä▒ĒĢśņŚ¼ ļłłļ¼╝ņØś ņ”Øļ░£ņØä ņ¢ĄņĀ£ĒĢśļŖö ņŚŁĒĢĀļ┐É ņĢäļŗłļØ╝ ļłłĻ║╝ĒÆĆņØś Ļ░Ćņןņ×Éļ”¼ņŚÉņä£ ņåīņłśņä▒ņØś ņןļ▓ĮņØä ĒśĢņä▒ĒĢśļŖö ņŚŁĒĢĀņØä ĒĢ£ļŗż[6,7]. ņØ┤ņŚÉ ņĀĆņ×ÉļōżņØĆ ļłłĻ║╝ĒÆĆņØś ņ¦Ćņ¦ł ņןļ▓ĮņØ┤ ļ¦ēņŖżņäĀņ£╝ļĪ£ ļéśĒāĆļéśĻĖ░ ļĢīļ¼ĖņŚÉ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØ┤ ņ׳ņ£╝ļ®┤ ņ¦Ćņ¦ł ņןļ▓ĮņØ┤ Ļ╣©ņĀĖņä£ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ļéśĒāĆļéśļŖö Ļ▓āņØ┤ ņĢäļŗīĻ░Ć ņāØĻ░üĒĢ┤ ļ│┤ņĢśļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņä▒ļ│äĻ│╝ ĻĄ░ņØä ĒåĄņĀ£ĒĢśņśĆņØä ļĢī ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ņ׳ļŖö Ļ▓ĮņÜ░Ļ░Ć ņŚåļŖö Ļ▓ĮņÜ░ņŚÉ ļ╣äĒĢ┤ ņē¼ļź┤ļ©ĖĻ▓Ćņé¼ņāü ļłłļ¼╝ ņāØņä▒ņØ┤ ļŹ£ ļÉ£ļŗżļŖö Ļ▓░Ļ│╝Ļ░Ć ļéśĒāĆļé¼ļŗż(p=0.019). ņØ┤ļŖö ļłłļ¼╝ ņāØņä▒ ļČĆņĪ▒ ņŚŁņŗ£ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äņÖĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ņØīņØä ņŗ£ņé¼ĒĢ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņØĆ ļŗ©ļ®┤ ņŚ░ĻĄ¼Ļ░Ć Ļ░Ćņ¦ĆļŖö ĒĢ£Ļ│äņÖĆ ĒĢ©Ļ╗ś Ēæ£ļ│ĖņłśĻ░Ć ņĀüļŗżļŖö Ļ▓āņØ┤ļŗż. ļśÉĒĢ£ ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśņśĆĻĖ░ņŚÉ ņĀĢņāü ļīĆņĪ░ĻĄ░Ļ│╝ņØś ļ╣äĻĄÉļŖö ĒĢśņ¦Ć ļ¬╗ ĒĢśņśĆļŗż. ņČöĒøä ļŹö ļ¦ÄņØĆ Ēæ£ļ│Ėņ£╝ļĪ£ ņĀĢņāü ļīĆņĪ░ĻĄ░Ļ│╝ ļ╣äĻĄÉĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśĻ▓Āņ£╝ļ®░, ņĢłĻĄ¼Ļ▒┤ņĪ░ņ”Ø ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ļ¦ēņŖżņäĀņØś ļ│ĆĒÖöļź╝ ļ│┤ļŖö ņĀäĒ¢źņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśļ”¼ļØ╝ ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ļź╝ ņóģĒĢ®ņĀüņ£╝ļĪ£ ļ│┤ļ®┤ ļé©ņä▒, ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ļśÉļŖö ļłłļ¼╝ ņāØņä▒ņØ┤ ļČĆņĪ▒ĒĢĀ Ļ▓ĮņÜ░ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ļ¦ÄņØ┤ ļéśĒāĆļé£ļŗż. ĒŖ╣Ē׳ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀä ĒÖśņ×ÉļōżņŚÉņä£ ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äĻ░Ć ļ¦ÄņØ┤ Ļ┤Ćņ░░ļÉśļ®░, ļłłļ¼╝ ņāØņä▒ņØ┤ ļČĆņĪ▒ĒĢĀ Ļ▓ĮņÜ░ ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØä ļŹö ņĢģĒÖöņŗ£ĒéżĻ│Ā ļ¦ēņŖżņäĀņØś ņĀäļ░®ņĀäņ£äļź╝ ļŹö ņ¦äĒ¢ēĒĢśĻ▓ī ļ¦īļō£ļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. Ē¢źĒøä ļ¦łņØ┤ļ┤äņāśĻĖ░ļŖźļČĆņĀäņØä ņ¦äļŗ© ļ░Å ņ╣śļŻīĒĢśļŖö ļŹ░ņŚÉ ņ׳ņ¢┤ ļ¦ēņŖżņäĀņØä ņ£ĀņÜ®ĒĢ£ ļ│┤ņĪ░ņĀü ļ¦łņ╗żļĪ£ņä£ ĒÖ£ņÜ®ĒĢ┤ļ│╝ Ļ░Ćņ╣śĻ░Ć ņ׳Ļ▓Āļŗż.
Figure┬Ā1.
Slit-lamp photograph of normal Marx line. When the upper eyelid margin was stained with lissamine green, mucocutaneous junction is clearly stained.
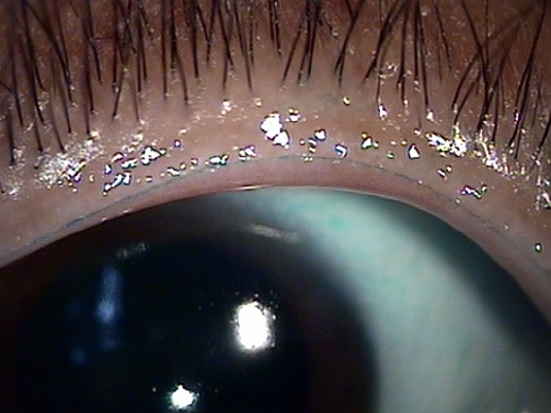
Figure┬Ā2.
Slit-lamp photographs of anterior dislocated Marx line. The lissamine green staining line (Marx line) is spread broadly along the eyelid margin and is invading meibomian orifices.

Table┬Ā1.
Demographics of patients with dry eye syndrome
Table┬Ā2.
Clinical characteristics between groups
| Characteristic |
Group (n = 127) |
p-value | ||
|---|---|---|---|---|
| Aqueous-deficient (n = 69) | MGD (n = 33) | Other tear layer instability (n = 25) | ||
| Sex | ||||
| ŌĆāMale | 26 (37.7) | 17 (51.5) | 9 (36.0) | |
| ŌĆāFemale | 43 (62.3) | 16 (48.5) | 16 (64.0) | 0.353* |
| Age (years) | 58.6 ┬▒ 12.2 | 52.9 ┬▒ 15.5 | 51.7 ┬▒ 14.8 | 0.038ŌĆĀ |
| OSDI score | 40.2 ┬▒ 20.5 | 31.4 ┬▒ 19.7 | 35.8 ┬▒ 21.4 | 0.124ŌĆĀ |
| TBUT | 3.9 ┬▒ 1.4 | 4.6 ┬▒ 2.2 | 4.2 ┬▒ 1.8 | 0.168ŌĆĀ |
| Cornea staining score (median [IQR]) | 2.0 (3.0) | 1.0 (3.0) | 1.0 (2.0) | 0.189ŌĆĪ |
| Conjunctival staining score (median [IQR]) | 2.0 (2.0) | 1.0 (2.0) | 1.0 (1.0) | 0.090ŌĆĪ |
Table┬Ā3.
Clinical characteristics with or without forward movement of Marx line
| Characteristic |
Forward movement of Marx line (n = 127) |
p-value | |
|---|---|---|---|
| Normal (n = 88) | Forward movement (n = 39) | ||
| Sex | |||
| ŌĆāMale | 29 (33.0) | 23 (59.0) | |
| ŌĆāFemale | 59 (67.0) | 16 (41.0) | 0.011* |
| Group | |||
| ŌĆāAqueous-deficient | 53 (60.2) | 16 (41.0) | |
| ŌĆāMeibomein gland dysfunction | 10 (11.4) | 23 (59.0) | |
| ŌĆāOther tear layer instability | 25 (28.4) | 0 | <0.0001* |
| Age (years) | 55.4 ┬▒ 13.7 | 56.7 ┬▒ 14.5 | 0.624ŌĆĀ |
| OSDI score | 37.4 ┬▒ 20.2 | 36.4 ┬▒ 22.0 | 0.819ŌĆĀ |
| TBUT | 4.0 ┬▒ 1.6 | 4.6 ┬▒ 2.0 | 0.090ŌĆĀ |
| Cornea staining score (median [IQR]) | 2.0 (3.0) | 1.0 (2.5) | 0.189ŌĆĪ |
| Conjunctival staining score (median [IQR]) | 1.0 (2.0) | 1.0 (3.0) | 0.131ŌĆĪ |
| Schirmer test score (median [IQR]) | 7.0 (6.0) | 7.0 (5.5) | 0.772ŌĆĪ |
Table┬Ā4.
Comparison of normal Marx line and anterior dislocated Marx line
|
Forward movement of Marx line |
||
|---|---|---|
| ╬▓ (SE) | p-value* | |
| OSDI score | 3.22 (4.81) | 0.504 |
| TBUT | 0.41 (0.40) | 0.311 |
| Cornea staining score | -0.81 (0.62) | 0.189 |
| Conjunctival staining score | -0.31 (0.40) | 0.436 |
| Schirmer test score | -3.33 (1.40) | 0.019 |
REFERENCES
1) Lemp MA. Report of the national eye institute/industry workshop on clinical trials in dry eyes. CLAO J 1995;21:221-32.

2) Heo H, Kang IS, Wu MH, Yoon KC. Therapeutic effect of topical testosterone gel in patients with dry eye syndrome. J Korean Ophthalmol Soc 2006;47:1259-65.
3) Yamada M, Mizuno Y, Shigeyasu C. Impact of dry eye on work productivity. Clinicoecon Outcomes Res 2012;4:307-12.



4) Cuevas M, Gonz├Īlez-Garc├Ła MJ, Castellanos E, et al. Correlations among symptoms, signs, and clinical tests in evaporative-type dry eye disease caused by Meibomian gland dysfunction (MGD). Curr Eye Res 2012;37:855-63.


5) The definition and classification of dry eye disease: report of the definition and classification subcommittee of the International Dry Eye WorkShop (2007). Ocul Surf 2007;5:75-92.


6) Mishima S, Maurice DM. The oily layer of the tear film and evaporation from the corneal surface. Exp Eye Res 1961;1:39-45.


7) Hart WM Jr. In: Levin LA, Nilsson SF, Ver Hoeve J, AdlerŌĆÖs physiology of the eye. 9th ed. St. Louis: Mosby-Year Book Inc.; 1992. p. 1-17.
8) Mathers WD, Shields WJ, Sachdev MS, et al. Meibomian gland dysfunction in chronic blepharitis. Cornea 1991;10:277-85.


9) Tomlinson A, Bron AJ, Korb DR, et al. The international workshop on meibomian gland dysfunction: report of the diagnosis subcommittee. Invest Ophthalmol Vis Sci 2011;52:2006-49.



10) Ibrahim OM, Matsumoto Y, Dogru M, et al. The efficacy, sensitivity, and specificity of in vivo laser confocal microscopy in the diagnosis of meibomian gland dysfunction. Ophthalmology 2010;117:665-72.


11) Chew CK, Jansweijer C, Tiffany JM, et al. An instrument for quantifying meibomian lipid on the lid margin: the Meibometer. Curr Eye Res 1993;12:247-54.


12) Yokoi N, Mossa F, Tiffany JM, Bron AJ. Assessment of meibomian gland function in dry eye using meibometry. Arch Ophthalmol 1999;117:723-9.


13) Feuerman J, Pflugfelder S. Tear meniscus dimensions and location of MarxŌĆÖs line in Meibomian gland dysfunction. Invest Ophthalmol Vis Sci 2013;54:925.
14) Yamaguchi M, Kutsuna M, Uno T, et al. Marx line: fluorescein staining line on the inner lid as indicator of meibomian gland function. Am J Ophthalmol 2006;141:669-75.


17) Mathers WD, Lane JA, Zimmerman MB. Tear film changes associated with normal aging. Cornea 1996;15:229-34.


18) Patel S, Farrell JC. Age-related changes in precorneal tear film stability. Optom Vis Sci 1989;66:175-8.


-
METRICS

-
- 1 Crossref
- 0 Scopus
- 2,627 View
- 32 Download
- Related articles



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print