|
 |
| Ann Optom Contact Lens > Volume 21(4); 2022 > Article |
|
Abstract
증례요약
86세 남자가 3일 전부터 발생한 좌안의 시력저하로 내원하였다. 좌안 시력은 안전수동이었고 시신경유두부종을 보였다. 근육통과 측두통이 동반되고 양쪽 표재측두동맥 혈관벽이 조영증강되고 두꺼워져 있어 동맥염성 앞허혈시신경병증을 진단하였고 스테로이드 치료하였지만 좌안 시력은 호전되지 않고 우안은 0.8로 유지되었다. 94세 남자가 3일 전부터 발생한 좌안의 시력저하로 내원하였다. 좌안 시력은 광각유였고 망막하출혈로 진단하였다. 2주 뒤 우안의 시력저하로 재내원하였고 우안의 시신경유두부종과 좌안의 시신경유두부종이 감소하여 위축된 소견을 보였다. 측두통과 저작통을 동반하여 동맥염성 앞허혈시신경병증을 고려하였고 측두동맥 조직검사 결과 거대세포동맥염으로 진단되었다. 스테로이드 치료에도 양안 시력 모두 호전되지 않았다.
Abstract
Purpose
To report two cases of arteritic anterior ischemic optic neuropathy (AAION) caused by giant cell arteritis (GCA) that occurred sequentially in both eyes.
Case summary
An 86-year-old man presented with decreased visual acuity in the left eye that had commenced 3 days earlier. The left eye visual acuity was hand motion, and there was chalky-white optic disc swelling. AAION was diagnosed based on the myalgia, temporal headache, and temporal artery wall thickening. After steroid treatment, the visual acuity had not improved, while the visual acuity in the right eye was stable. A 94-year-old man presented with decreased visual acuity in the left eye that began 3 days earlier. The visual acuity in the left eye was light perception, and a subretinal hemorrhage was diagnosed. Two weeks later, he returned with decreased visual acuity in the right eye, and had chalky-white optic disc swelling in the right eye and decreased optic disc swelling in the left eye. AAION was considered based on the temporal headache and jaw claudication, and GCA was diagnosed after a temporal artery biopsy. Although systemic steroid was given, the visual acuity did not improve.
Conclusions
The visual acuity of the eye that first developed AAION did not improve, but the prognosis of the later-onset eyes differed. Although GCA is rarely reported in Korea, delayed treatment can cause permanent visual loss. Therefore, in older adults with rapid visual loss and optic disc swelling, the possibility of GCA and a temporal artery biopsy should be considered.
거대세포동맥염(giant cell arteritis)은 주로 50세 이상 고령에서 중간 및 큰 크기의 동맥을 침범하여 육아종성 염증을 일으키는 자가면역 질환에 의한 전신 혈관염이다. 주된 침범 부위는 대동맥과 주위의 분지동맥들로 거대세포동맥염에 의한 혈관 손상은 혈관 협착과 폐색을 유발할 수 있다. 거대세포동맥염이 침범한 위치에 따라 뇌졸중, 대동맥 박리, 심근경색, 사지파행 등의 전신 질환이 나타날 수 있으며 안과적으로는 주로 동맥염성 앞허혈시신경병증(arteritic anterior ischemic optic neuropathy)을 일으켜 급격하고 영구적인 시력 손상을 일으킬 수 있어 응급 질환에 해당한다. 거대세포동맥염에 의한 동맥염성 앞허혈시신경병증은 양안을 차례로 침범할 수 있으며 치료가 지연될 경우 영구적인 시력저하를 일으키기 때문에 신속한 진단과 전신 스테로이드 치료의 시작이 중요하다. 거대세포동맥염의 진단은 American College of Rheumatologists (ACR) 진단 기준을 따르며 측두동맥 조직검사가 gold standard이나 추가 초음파검사나 자기공명영상검사가 진단에 도움을 줄 수 있다. 거대세포동맥염의 주된 임상 증상은 두통, 두피의 압통 그리고 턱파행 등이 있으며, 백인에서 주로 진단되나 아시아에서는 매우 드물게 나타나는 것으로 알려져 있다[1-3]. 국내에서도 거대세포동맥염의 진단은 매우 드물게 보고되고 있으며 본 증례에서는 거대세포동맥염에 의한 동맥염성 앞허혈시신경병증이 양안을 침범하였지만 최종 시력 예후에서 차이를 보인 2예를 보고하고자 한다.
86세 남자가 3일 전부터 발생한 좌안의 시력저하로 내원하였다. 과거력에서 고혈압과 위암수술력 있었으며 가족력이나 외상, 약물 복용력은 특이 사항이 없었다. 3년 전 양안 백내장수술을 시행받은 것 외에 안과적으로 특별한 과거력은 없었다. 초진 시 우안 최대교정시력은 0.7, 좌안 시력은 안전수동으로 교정되지 않았으며 세극등현미경검사에서 특이 소견은 없었다. 두통이나 눈운동 시 통증은 없었고 좌안의 상대구심동공 장애가 관찰되었으며 심한 시력저하로 좌안의 색각검사는 정확한 평가가 어려웠다. 안저검사에서 좌안은 전반적으로 창백한 흰색(Chalky-white)의 시신경유두부종을 보였고, 우안은 시신경의 아래쪽 경계가 불분명한 소견을 보였다(Fig. 1A). 망막신경섬유층 광간섭단층촬영에서 시신경유두주변 망막신경섬유층두께가 좌안은 222 μm(정상 범위 102.7 ± 6.8 μm)로 증가되어 있었고 우안은 비교적 정상이었다(Fig. 1B). 시야검사에서 좌안은 시력저하로 정확한 평가가 어려웠으며 우안은 낮은 신뢰도지만 흐릿한 시신경의 아래쪽 경계 부위에 상응하는 일부 상측 시야 결손이 의심되었다(Fig. 2A). 혈액검사에서 적혈구침강속도(erythrocyte sedimentation rate, ESR)는 51 mm/h, C반응단백질(c-reactive protein, CRP)은 36.98 mg/L로 상승되었고, 추가 문진에서 1달 전부터 전신에 근육통이 있었으며, 3일 전 시력저하 발생 당시 좌측 측두부에 통증이 동반되었음을 확인하였다. 임상 소견과 증상으로부터 거대세포동맥염에 의한 좌안의 동맥염성 앞허혈시신경병증을 진단하였고 시신경염 등의 타 질환 가능성을 배제하기 위해 안와 자기공명영상검사를 시행하였다. 안와 자기공명영상검사에서 양쪽 시신경 주위로 조영증강된 소견과 양쪽 표재측두동맥 혈관벽이 조영증강되고 두꺼워진 소견이 확인되었고 이로부터 동맥염성 앞허혈시신경병증이 좌안에 먼저 발병하고 이어서 우안도 발병한 것으로 생각되었다(Fig. 2B). 양안의 동맥염성 앞허혈시신경병증 진단하 3일간 정맥주사로 메틸프레드니솔론(Predisol®, Reyon Pharm, Ltd., Seoul, Korea) 을 하루 1 g 투여하였고 거대세포동맥염의 최종 진단을 위해 측두동맥 조직검사를 시도하였으나 환자 협조저하로 실패하였다. 이후 우안의 동맥염성 앞허혈시신경병증 진행을 억제하기 위해 경구 프레드니솔론(Solondz®, Yuhan Medical Corp., Seoul, Korea)을 하루 60 mg 2주, 50 mg 2주, 40 mg 2주, 30 mg 1주, 20 mg 2주, 15 mg 2주, 10 mg 4주, 5 mg 4주, 2.5 mg 4주, 이틀에 한 번씩 2.5 mg 8주 투여하였다. 발병 6개월 후 우안 최대시력은 0.8, 좌안은 안전수동으로 호전되지 않았으며, 안저검사에서 좌안의 시신경유두부종은 호전되었으나 점차 시신경이 창백하게 위축되었고 우안은 비교적 잘 유지되었다(Fig. 1C). 망막신경섬유층 광간섭단층촬영에서 시신경유두주변 망막신경섬유층두께가 좌안은 74 μm로 전반적으로 감소되어 있었고 우안은 정상이었다(Fig. 1D).
94세 남자가 3일 전부터 발생한 급격한 좌안의 시력저하로 내원하였다. 고혈압 과거력 및 3년 전 우안 백내장수술력 있었으며 가족력이나 외상, 약물 복용력은 특이 사항이 없었다. 수십 년 전부터 양안 환반변성을 진단받아 수차례 우안 안구 내 주사 치료를 받았으며, 원래 시력은 우안 0.2, 좌안 안전수지 30 cm라고 하였으나 초진 시 우안 시력은 0.2(교정 안됨), 좌안 시력은 광각유로 확인되었다. 세극등현미경검사에서 특이 소견은 없었으며 안저검사에서 발견된 양안 황반부 변성과 좌안 망막하출혈(Fig. 3A)로 인한 시력저하가 의심되어 좌안 bevacizumab 안구 내 주사를 계획하고 경과 관찰하였다. 하지만 초진으로부터 2주 후 3일 전부터 발생한 급격한 우안의 시력저하로 재내원하였고 우안 시력은 0.1, 좌안 시력은 광각무로 확인되었다. 추가 문진 과정에서 1주 전부터 우안 통증과 10일 전부터 양쪽 측두통이 있었으며 저작통이 동반되었음을 확인하였다. 안저 검사에서 우안 하측 시신경에 창백한 흰색(Chalky-white)의 시신경유두부종을 보였고, 좌안은 백내장 때문에 명확하지는 않으나 위축된 시신경 소견을 보였다(Fig. 3B). 초진 당시 안저 사진과 비교해보니 우안은 원래 없었던 시신경유두부종이 발생하였고, 좌안은 원래 있었던 시신경유두부종이 감소하고 위축되었음을 알 수 있었다. 망막신경섬유층 광간섭단층촬영에서 시신경유두주변 망막신경섬유층두께가 우안은 150 μm (정상 범위 101.9 ± 6.8 μm)로 하측이 주로 증가되어 있었고 좌안은 119 μm로 측정되었다(Fig. 3C). 시야검사에서 우안은 하측 시신경유두부종과 상응하는 상측의 심한 시야 결손을 보였고 좌안은 시력저하로 정확한 평가가 어려웠다(Fig. 4A). 혈액검사에서 ESR은 66 mm/h, CRP는 82.18 mg/L로 상승되었고 임상 소견과 증상으로부터 좌안에서 우안 순서로 발생한 거대세포동맥염에 의한 동맥염성 앞허혈시신경병증을 진단하였고 타 질환 가능성을 배제하기 위해 안와 자기공명영상검사를 시행하였다. 안와 자기공명영상검사에서 거대세포동맥염을 시사하는 양쪽 표재측두동맥 혈관벽이 조영증강되고 두꺼워진 소견과 양안 시신경 주위 혈관확장 소견이 관찰되었다(Fig. 4B). 양안의 동맥염성 앞허혈시신경병증 진단하 3일간 정맥 주사로 메틸프레드니솔론(Predisol®, Reyon Pharm, Ltd.)을 하루 1 g 투여하였고 거대세포동맥염의 최종 진단을 위해 양쪽 측두동맥 조직검사를 시행하였다. 조직검사에서 양측 모두 동맥 내벽의 비후와 내탄력판의 국소적인 손상이 관찰되었고 좌측의 염증세포 침윤이 더 심하였으며, 다핵거대세포를 동반한 만성 염증 소견이 확인되었다(Fig. 4C). 이후 경구 스테로이드 복용을 유지하며 류마티스내과의 평가를 계획하였으나 환자가 더 이상 내원하지 않았고 마지막 진료 시 시력은 우안 0.05, 좌안 광각무였다. 안저검사에서 우안 시신경유두부종은 악화되었고 좌안 시신경은 위축 된 상태로 유지되었으며(Fig. 3D), 시신경유두주변 망막신경섬유층두께는 우안이 182 μm로 스테로이드 치료에도 불구하고 악화되었고, 좌안은 100 μm로 유지되었다(Fig. 3E).
거대세포동맥염은 고령에서 주로 발병하는 전신 혈관염으로, 전체 환자의 15% 정도에서 대동맥 기능부전, 대동맥류 파열, 대동맥 박리, 뇌졸중, 또는 심근경색과 같은 중증 질환들로 진행할 수 있는 혈관조영술 소견을 나타내어 응급 질환에 해당한다[4]. 거대세포동맥염이 눈을 침범한 경우는 대부분 뒤섬모체동맥 폐색에 따른 시신경유두경색으로부터 기인한 앞허혈시신경병증을 일으키며, 이는 급격한 영구적인 시력저하를 유발하고 수일에서 수주 사이에 반대안을 침범할 수 있어 안과적으로도 응급 질환에 해당한다[1,2,5].
거대세포동맥염의 일반적인 전신 증상은 주로 측두부에 국한된 두통, 머리를 빗을 때 느끼는 두피 압통, 위턱동맥의 염증과 저작근의 허혈에 의한 턱파행, 근육통이 있으며 앞의 증상들은 한국에서 진단된 거대세포동맥염 환자들에서 주로 나타났다[6]. 그 밖에 측두동맥의 압통과 결절 소견, 발열, 체중 감소, 관절통 등의 증상들을 호소한다[1-3]. 거대세포동맥염에 의한 영구적인 시력저하는 8.2%에서 발생하였고 이들 중 21%의 최종시력이 광각무일 정도로 예후가 매우 불량하다[7]. 그 밖의 안구 증상으로는 31%의 환자에서 일과성흑암시가 전조 증상으로 나타났고, 안구통, 복시, 상대구심동공장애 이상이 있다. 일부(5-38%)에서는 전신 증상 없이 눈만 침범하기도 하며 이러한 비전형적인 경우에는 늦은 진단과 치료로 인해 영구적인 시력저하가 발생하기 쉬워 더욱 주의하여야 한다[1,2].
거대세포동맥염의 유병률은 고령일수록 높고, 여자가 남자보다 두 배 이상 높으며, HLA-DR4와 HLA-DRB1 유전자를 가질 경우 더 높았다[1-3]. 또한 북유럽과 미국에서 조직 검사로 확진된 거대세포동맥염 환자는 10만 명당 6.9-29.1명인 반면 일본에서 거대세포동맥염으로 치료받은 환자는 10만명당 1.47명으로 알려졌으며, 백인이 아시아인보다 20배 이상 거대세포동맥염이 잘 발병하는 것으로 밝혀졌다[8]. 한국에서 거대세포동맥염의 진단 역시 매우 드물게 보고되고 있으며 아직 정확한 유병률은 알려지지 않았다.
거대세포동맥염의 진단은 ACR의 5가지 진단 기준 중 3가지 이상을 만족하여야 하며 기준은 다음과 같다. 첫 번째 50세 이상의 연령, 두 번째 새로 발생한 두통, 세 번째 측두 동맥의 압통 혹은 맥박 감소, 네 번째 ESR 상승(50 mm/hr 이상), 다섯 번째 주로 다핵거대세포가 동반된 육아종성 염증이나 단핵구가 우세한 침윤을 보이는 측두동맥의 괴사성 동맥염 조직학적 증거이다[1]. 하지만 ACR만으로 진단할 경우 25% 정도에서 진단을 놓치는 경우가 있어 측두동맥 조직검사가 진단의 표준이 되었다. 조직검사 소견으로 내탄력판의 손상이 동반된 혈관벽의 섬유화와 림프구, 대식세포, 다핵거대세포들의 침윤에 의한 동맥벽의 비후가 일반적이나 다핵거대세포의 동반이 반드시 필요하지는 않다[2]. 그 밖의 진단 도구로 혈관벽의 부종 발견에 도움이 되는 자기공명영상이나 측두동맥 평가에 유용한 초음파검사가 있으며[3], 심한 시신경유두 허혈로 인해 거대세포동맥염에서 전형적으로 나타나는 창백한 흰색(Chalky-white)의 시신경유두부종이 안저검사에서 관찰되고 안와 자기공명영상검사에서 시신경주위의 비정상적인 조영증강 소견이 관찰되기도 한다[6]. ESR, CRP, 혈소판 수와 같은 혈액검사 소견이 거대세포동맥염의 유용한 지표로 작용하는데, Hayreh et al [9]은 CRP 수치가 100%의 민감도를 가지며 CRP와 ESR 수치의 조합은 97%의 특이도를 가진다고 보고하였다. 또한 Walvick and Walvick [10]은 측두동맥의 양성 생검 확률에 대해 ESR이 47-100 mm/h인 경우 1.5배, CRP가 2.45 mg/dL 이상인 경우 5.3배, 혈소판 수가 400,000 μL 이상인 경우 4.2배 더 크다고 보고하였다.
거대세포동맥염의 치료는 면역 반응과 허혈에 따른 부작용을 줄이기 위한 고용량 전신 스테로이드의 사용으로 실명 예방과 반대안으로의 발생 위험을 낮추기 위해 빠른 진단과 치료의 시작이 중요하다. 스테로이드 투여 방법 중 경정맥 투여가 경구 투여보다 예후가 좋다는 근거는 없으며 고용량 스테로이드 투여 후 점차 용량을 줄여가며 경구 투여를 유지할 때 ESR과 CRP 수치를 모니터링하면서 용량을 조절하여야 한다[1]. 스테로이드 투여량을 줄이기 위해 메토트렉세이트를 사용할 수 있으며, tocilizumab이 거대세포동맥염의 재발을 줄이고 스테로이드 투여량을 줄이는 데 도움이 된다[3].
한국에서 거대세포동맥염의 진단은 매우 드물게 보고되어 왔으나 점차 늘어나는 추세이며 본 증례와 같이 양안을 차례로 침범하는 경우도 보고된 바 있다. 본 증례에서는 두 증례의 비교를 통해 적절한 진단과 빠른 스테로이드 치료의 시작이 반대안의 재발과 시력 예후에 있어서 매우 중요함을 보여주고 있다. 따라서 갑작스러운 시력저하와 시신경유두부종이 동반된 고령의 환자에서 거대세포동맥염에 의한 동맥염성 앞허혈시신경병증의 가능성을 고려하여야 하며 적절한 문진과 혈액 및 영상검사, 특히 측두동맥 조직 검사를 통한 진단과 신속한 치료의 시작이 필요하다.
Figure 1.
Fundus photographs and optical coherence tomography findings at the initial visit and 5 months later. Initially, (A) there was chalky-white optic disc swelling in the left eye and a blurry inferior optic disc margin in the right eye. (B) There was severe swelling of the peripapillary retinal nerve fiber layer (RNFL) in the left eye. After 5 months, (C) the left optic disc swelling had improved, but it became pale and atrophic, while the right optic disc remained stable. (D) There was diffuse RNFL (define) thinning in the left eye. ONH = optic nerve head; OU = oculus uterque; OD = oculus dexter; OS = oculus sinister; C/D = cup/disc.
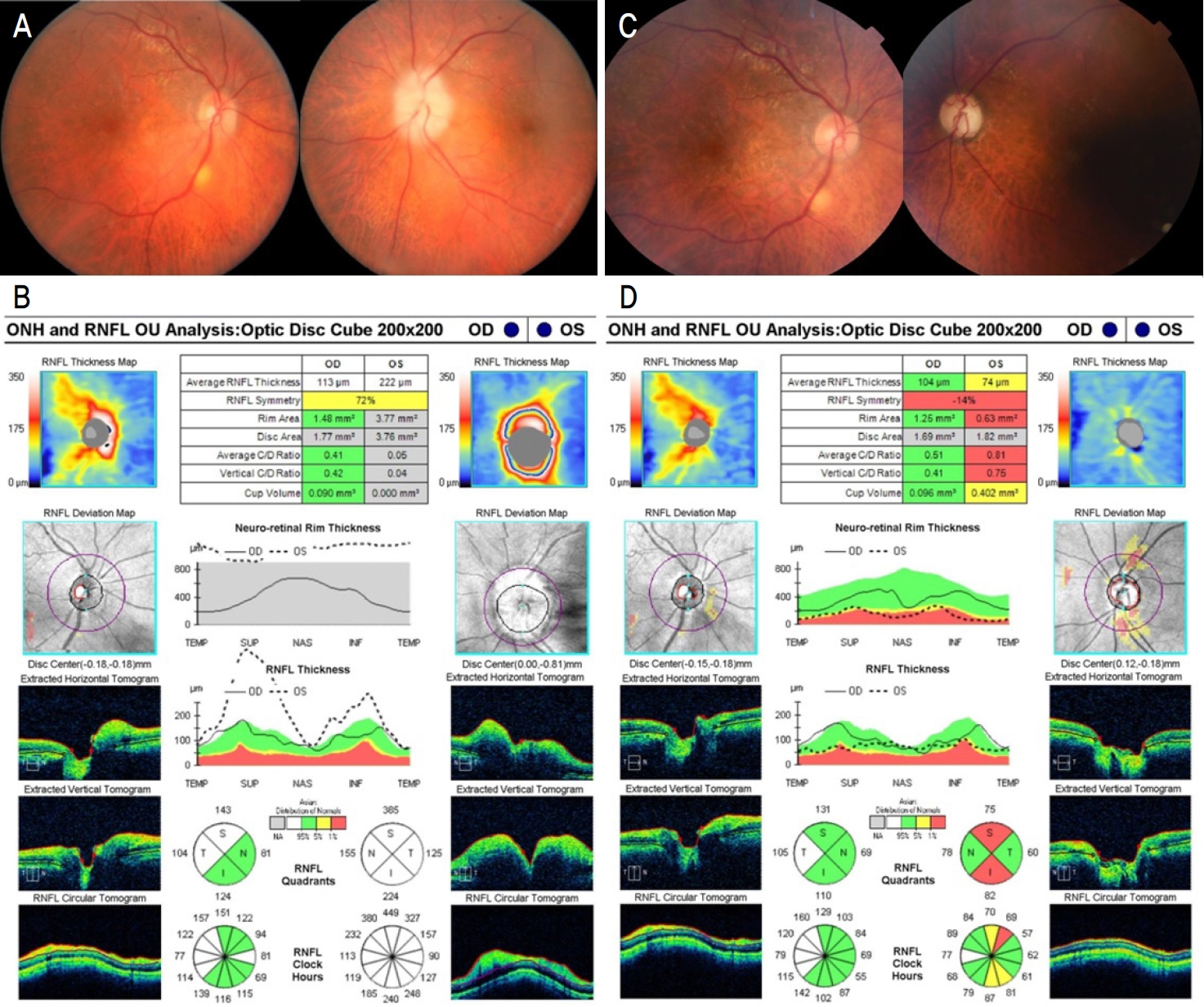
Figure 2.
Initially, (A) the visual field examination showed a suspicious superior visual field defect corresponding to the blurry inferior optic disc margin in the right eye, and a total visual field defect in the left eye. (B) Axial contrast-enhanced T1 weighted orbital magnetic resonance imaging showed mural enhancement and wall thickening of the superficial temporal arteries bilaterally (red arrows). OD = oculus dexter; OS = oculus sinister.
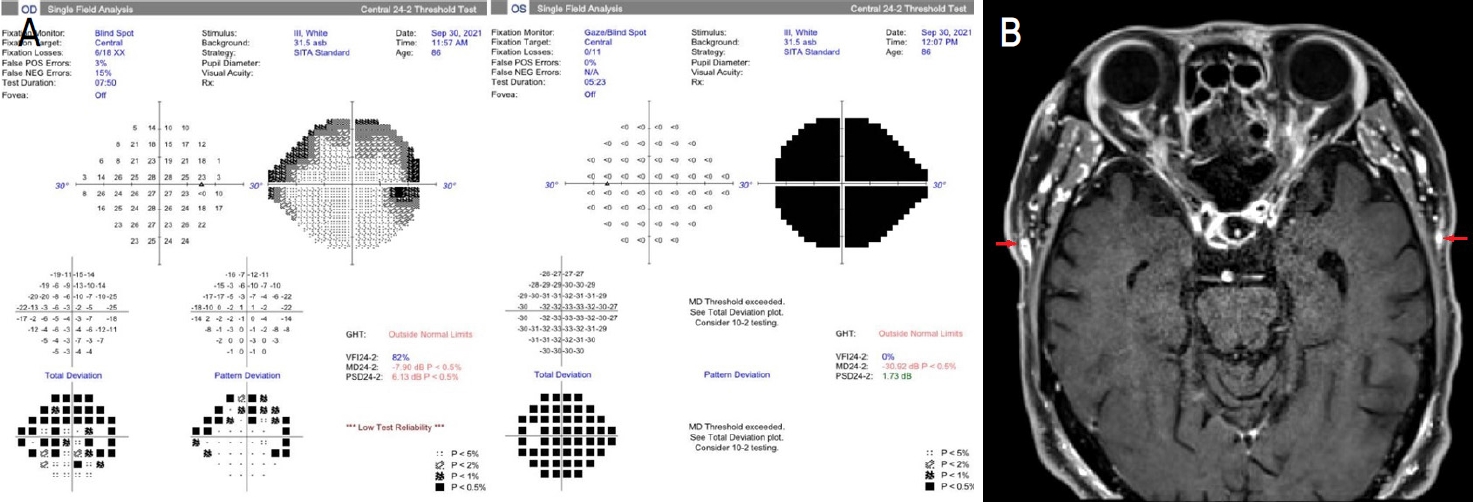
Figure 3.
Fundus photographs and optical coherence tomography (OCT) findings at the initial visit, return visit 2 weeks later, and after steroid treatment. (A) At presentation, macular OCT showed macular degeneration in both eyes and a subretinal hemorrhage in the left eye. After 2 weeks, (B) the right eye showed Chalky-white optic disc swelling that was more severe in the lower optic disc, while the left eye showed an atrophic optic disc. (C) There was severe peripapillary retinal nerve fiber layer (RNFL) swelling, which was prominent lower in the right eye and mildly increased RNFL thickness of the left eye. Despite steroid treatment, (D) the optic disc swelling of the right eye worsened, while the atrophic optic disc of the left eye remained stable. (E) The peripapillary RNFL thickness was increased in the right eye. ONH = optic nerve head; OU = oculus uterque; OD = oculus dexter; OS = oculus sinister; C/D = cup/disc.

Figure 4.
(A) At the second visit, the visual field examination showed a severe superior visual field defect corresponding to the inferior optic disc swelling in the right eye and low reliability in the left eye. (B) Axial contrast-enhanced T1 weighted orbital magnetic resonance imaging showed mural enhancement and wall thickening of both superficial temporal arteries (red arrows); the coronal image showed blood vessel dilatation around the optic nerve in both eyes (yellow arrows). (C) Transverse sections of both superficial temporal artery specimens showed intimal thickening and focal destruction of the internal elastic lamina in the right and left artery, respectively (Hematoxylin and Eosin [H&E] stain, ×100). The third figure shows chronic inflammation with multinucleated giant cells (red arrows) (H&E stain, ×200).

REFERENCES
1) Rahman W, Rahman FZ. Giant cell (temporal) arteritis: an overview and update. Surv Ophthalmol 2005;50:415-28.


2) Chacko JG, Chacko JA, Salter MW. Review of giant cell arteritis. Saudi J Ophthalmol 2015;29:48-52.



4) Lie JT. Aortic and extracranial large vessel giant cell arteritis: a review of 72 cases with histopathologic documentation. Semin Arthritis Rheum 1995;24:422-31.


6) Choi JH, Shin JH, Jung JH. Arteritic anterior ischemic optic neuropathy associated with giant-cell arteritis in Korean patients: a retrospective single-center analysis and review of the literature. J Clin Neurol 2019;15:386-92.



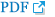
7) Chen JJ, Leavitt JA, Fang C, et al. Evaluating the incidence of arteritic ischemic optic neuropathy and other causes of vision loss from giant cell arteritis. Ophthalmology 2016;123:1999-2003.



8) Pereira LS, Yoon MK, Hwang TN, et al. Giant cell arteritis in Asians: a comparative study. Br J Ophthalmol 2011;95:214-6.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print