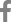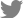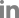|
 |
| Ann Optom Contact Lens > Volume 21(2); 2022 > Article |
|
Abstract
증례요약
64세 남자가 우안의 시력감소로 내원하였으며, 교정시력이 (0.5)로 감소되어 있었다. 황반부 빛간섭단층혈관조영술상 혈관 밀도는 표층에서 우안 56.03, 좌안 88.15 (optical density)로 우안이 감소되어 있었으며, 심층에서는 각각 116.33, 113.35 (optical density)로 차이가 없었다. 52세 남자가 좌안의 시력감소로 내원하였으며, 교정시력이 (0.5)로 감소되어 있었다. 황반부 혈관 밀도는 표층에서 우안 131.28, 좌안 115.55 (optical density)로 좌안이 감소되어 있었으며, 심층에서는 118.16, 125.17 (optical density)로 차이가 없었다. 두 증례에서 모두 안저검사 및 황반부 빛간섭단층촬영상 황반부에 특이 소견은 없었으며, 시야검사상 중심암점을 보였고 정상안압녹내장 소견이 있었다.
Abstract
Purpose
To report two cases of decreased visual acuity (VA) accompanied with central scotomas in normal tension glaucoma (NTG) patients investigated with macular optical coherence tomography (OCT) angiography between the eye with decreased VA and the fellow eye.
Case summary
A 64-year-old male visited with decreased VA in the right eye as best corrected VA of (0.5). On OCT Angiography, macular vessel density (VD) from superficial layer was smaller in the right eye than the fellow eye as 56.03 and 88.15 (optical density), respectively. Macular VD from deep layer was similar between the two eyes as 116.33 and 113.35 (optical density), respectively. A 52-year-old male presented with decreased VA in the left eye as best corrected VA of (0.5). Macular VD from superficial layer was smaller in the left eye than the fellow eye as 115.55 (optical density) and 131.28 (optical density). VD from deep layer did not show much difference, which was 118.16 and 125.17 (optical density), respectively. On both cases no specific finding was observed at macula on funduscopy or macular OCT. Central scotomas on visual fields and findings of NTG were observed.
중심시야결손은 녹내장 환자의 삶의 질과 시력의 관점에서 매우 중요하다. 주시점의 5도 이내의 시야결손은 시력이 떨어질 가능성이 더 높으며[1], 독서장애를 유발할 수 있고[2], 운전 기능에 지장을 줄 수도 있다[3]. 우리나라에는 정상안압 녹내장이 개방각녹내장의 77%를 차지하며 대부분을 이루 고 있으며[4], 정상안압녹내장의 시야결손은 원발개방각녹내장에 비해 중심 주시점에 가깝게 나타나는 경향을 보인다[5].
녹내장은 특징적으로 망막신경절 세포의 소실을 가져오는데, 이 망막신경절 세포들은 황반에 집중되어 있으며, 30% 이상의 망막신경절 세포가 황반에 위치하고 있다[6]. 이전 연구에 의하면 시신경유두, 시신경유두 주변 그리고 황반의 혈관 밀도는 시신경 유두테, 망막신경섬유층 두께, 신경절세포 복합체(ganglion cell complex)의 두께로 반영되는 녹내장성 구조적 손상과 관련이 있다고 하였다[7].
최근에 개발된 빛간섭단층혈관조영술로 조영제 없이 비침습적으로 시신경유두 주변 망막, 시신경유두 주위 그리고 황반의 혈관 밀도를 정량적으로 측정할 수 있게 되었으며, 재현성도 높은 것으로 보고되어 있다[8]. 빛간섭단층혈관 조영술로 망막의 고해상도 단면 영상을 얻을 수 있으며, 빠른 속도로 스캔된 망막 영상의 반사율과 위상 변화를 영상처리 알고리즘을 통해 분석하여 모세혈관의 혈액 흐름을 영상화할 수 있다[8]. 조영제를 사용하지 않기 때문에 조영제에 의한 위험성도 없으며, 망막중심오목무혈관부위로의 조영제 누출 없이 깨끗한 영상을 얻을 수 있으며, 표층모세혈관총과 심부모세혈관총의 혈류와 혈관 밀도를 분리하여 측정할 수 있다는 장점이 있다[9].
시력감소를 보이는 환자에서 정상안압녹내장과 중심시야결손을 동반하였을 때, 시력감소를 보이는 눈과 반대안에서 황반부의 빛간섭단층혈관조영술 소견의 차이를 경험하였기에 이를 보고하고자 한다.
64세 남자 환자가 우안의 시력감소를 호소하며 내원하였다. 당뇨, 고혈압은 없었으며, 특별한 전신 질환은 없다고 하였다. 우안의 나안시력은 0.4, 좌안의 나안시력은 0.9였으며, 최대교정시력은 우안 (0.5), 좌안 (1.0)으로 우안의 교정시력감소를 보였다. 구면렌즈대응치(spherical equivalent)는 우안 +0.5 diopter, 좌안 +1.125 diopter로 측정되었으며, 백내장 소견은 Lens Opacities Classification System III grading에 따라 NO(1-2+), CO(1+) 정도의 경미한 소견을 보였다. 초기 안압은 13/13 mmHg였으며, 중심각막두께는 546/530 μm로 측정되었다. 안저검사 및 황반부 빛간섭단층 촬영상 양안 모두 황반부종이나 출혈 등의 황반부에 특이사항은 없었다(Fig. 1). 안저검사상 양안의 시신경유두함몰비가 0.8-0.9로 증가되어 있었으며, 상이측과 하이측의 시신경유두테의 얇아진 소견이 관찰되었다. 시신경 빛간섭단층촬영상 양안 모두 상이측과 하이측의 망막시신경섬유층 소실 소견을 보였으며(Fig. 1), 시야검사상 양안 모두 중심암점 소견을 보였다. 특히 우안의 중심부근 암점이 더 중심부에 가까운 양상을 보였으며, 중심 5도 이내에 3방향에서 암점을 보였다(Fig. 2). 우안의 mean deviation (MD)은 -6.04 dB, pattern standard deviation (PSD)은 9.75 dB, visual field index (VFI)는 77%였고, 좌안은 각각 -6.76 dB, 11.77 dB, 78%였다. 중심와에서 맥락막 두께는 우안은 274 μm, 좌안은 264 μm로 측정되었다.
황반부 빛간섭단층혈관조영술(Heidelberg Engineering, Heidelberg, Germany)을 15°×10° (약 4.5×3.0 mm)로 시행 한 뒤 혈관 밀도를 custom software (K.P.)를 이용하여 망막혈관표층(superficial layer)과 심층부(deep layer)에서 양안을 비교해 보았다. 혈관 밀도는 황반 중심을 기준으로 3.0 mm 지름에서 안쪽 1.0 mm 지름을 제외한 면적에서 pixel의 density를 custom software (K.P.)에서 변환하여 optical density로 측정하였다. 표층 망막혈관층은 망막의 내경계막(Internal limiting membrane)에서부터 내망상층(Inner plexiform layer)까지 포함하였고, 심층부 망막혈관층은 망막의 내망상층(Inner plexiform layer)에서 외망상층(outer plexiform layer)까지 포함하였다. 3.0 mm 지름 내에서 전체 혈관 밀도를 측정하였으며, 위, 아래 반원 구역과 6개의 구획(하비측, 하측, 하이측, 상비측, 상측, 상이측)으로도 나누어 측정하였다. 오목무혈관부위는 한 관찰자(H.K.C.)가 그린 뒤 software 상에서 자동으로 면적(mm2)을 계산하였다.
본 연구에 사용한 Spectralis optical coherence tomography (OCT) (Heidelberg Engineering)에서 제공하는 영상 quality score는 15 또는 20 이상을 양질의 영상으로 평가하는데, 본 증례에서는 우안 30, 좌안 27로 우수한 quality score를 보였다. 오목무혈관부위 면적은 표층에서 우안이 1.016 mm2, 좌안은 0.766 mm2로 우안이 더 넓은 소견을 보였으며, 심층부에서는 각각 0.573/0.572 mm2로 차이가 없었다 (Fig. 3). 혈관 밀도는 표층에서 우안은 56.03, 좌안은 88.15(optical density)로 우안이 떨어져 있었으며, 특히 상측 구획에서 차이를 보였다. 상측 세 구획의 평균 혈관 밀도는 우안은 8.06, 좌안은 18.69 (optical density)였으며, 하측 세 구획의 평균 혈관 밀도는 우안은 10.61, 좌안은 10.69 (optical density)로 나타났다. 심층에서의 혈관 밀도는 우안 116.33, 좌안 113.35 (optical density)로 차이가 없었으며, 상측 세 구획의 평균 혈관 밀도는 우안 18.66, 좌안 20.36 (optical density) 그리고 하측 세 구획의 평균 혈관 밀도는 우안 20.11, 좌안 17.43 (optical density)로 큰 차이가 없었다 (Fig. 3). 혈관 밀도를 3.0 mm 이외 4.0 mm 및 2.5 mm (Table에는 생략함)의 지름의 원에서 계산하였을 때도 동일한 결과를 보였다(Table 1).
뇌 병변을 배제하기 위해 뇌와 안와의 자기공명영상과 뇌혈관을 촬영하는 자기공명영상 혈관조영술을 시행하였으며, 상기 검사에서 특이 소견은 보이지 않았다. 뇌의 자기공명영상에서 mild diffuse brain atrophy in both frontal regions의 소견을 보였으나 특이 소견은 아닌 것으로 판독되었다. 뇌혈관에서도 특별한 혈관의 이상은 발견되지 않았다.
52세 남자가 좌안의 시력감소로 내원하였다. 당뇨, 고혈압을 비롯한 다른 전신 질환은 없다고 하였으며, 뇌병변도 알고 있는 바로는 없다고 하였다. 교정시력은 우안 (1.0), 좌안 (0.5)로 측정되었으며, 좌안의 교정시력감소를 보였다. 구면렌즈대응치(spherical equivalent)는 각각 -3.875/-4.0 diopter로 측정되었으며, 백내장 소견은 거의 없었다. 초기 안압은 20/18 mmHg였으며, 중심각막두께는 544/537 μm였다. 시신경유두함몰비가 양안에서 0.7-0.8로 증가되어 있었으며(Fig. 4), 시야검사상 양안에 중심암점 소견이 있었으며, 좌안에서 특히 중심 5도 이내에 4방향 모두에서 암점을 보였다(Fig. 2). 우안의 MD는 -10.59 dB, PSD는 15.11 dB, VFI는 64%였고, 좌안은 각각 -8.84 dB, 14.34 dB, 59%였다. 중심와에서 맥락막두께는 우안은 252 μm, 좌안은 279 μm 로 측정되었다.
이번 증례에서도 OCT 영상의 quality score는 우안 31, 좌안 29로, 역시 우수한 quality score를 보였다. 황반부 빛간섭단층혈관조영술을 15°×15° (약 4.5×4.5 mm)로 시행하였으며, 망막중심오목무혈관부위 면적은 표층에서 우안이 0.417 mm2, 좌안은 0.502 mm2로 양안의 큰 차이는 없었으며, 심층부에서도 0.321/0.275 mm2로 양안의 차이가 없었다. 혈관 밀도는 표층에서 우안은 131.28, 좌안은 115.55 (optical density)로 좌안이 차이를 보이며 떨어져 있었으며, 심층에서는 각각 118.16/125.17 (optical density)로 차이가 상대적으로 적었다(Fig. 3). 이 증례에서도 혈관 밀도를 3.0 mm 이외 4.0 mm 및 2.5 mm (Table에는 생략함)의 지름의 원에서 계산하였을 때도 동일한 결과를 보였다.
최근에 빛간섭단층혈관조영술을 이용한 연구가 특히 망막과 녹내장 분야에서 활발히 이루어지고 있으나, 본 증례와 같이 시력이 감소된 경우 정상안압녹내장이 중심암점을 동반하고 있는 경우, 빛간섭단층혈관조영술에서 반대안과 혈관 밀도 소견을 비교한 증례는 아직까지 국내 학회지 및 해외 학회지에도 보고된 바가 없다. 동일한 환자에서 양안을 비교하였으므로, 전신인자 및 다른 영향은 두 눈에서 동일한 조건으로 비교할 수 있었다. 또한 두 환자 모두 당뇨나 고혈압 등의 동반된 전신 질환은 없었다.
정상안압녹내장은 multifactorial disorder이며, 안압은 통계학적인 정상 범위 내로 측정된다. 안압은 녹내장의 가장 중요한 위험인자이며 주요 병인으로 사료되지만, 다른 여러 요인들도 녹내장성 시신경손상에 기여하며[10], 이런 요인들이 더 낮은 안압에서도 시신경손상을 유발할 수 있는 환경을 만들 수 있다[10]. 평균 혈류가 녹내장 환자에서 감소되어 있었다는 보고가 있으며, primary vascular dysregulation 역시 녹내장, 특히 정상안압녹내장에서 중요한 위험인자로 제시되고 있다[10]. Park et al [11]의 연구에서 정상안압녹내장 subgroup 안에서 중심시야결손을 보인 군이 주변시야결손을 보인 군보다 전신 저혈압이 더 저명하게 나타났다. 전신 저혈압은 안 혈류장애와 관련이 있는 기저 질환이라고 할 수 있다.
망막중심오목무혈관부위는 황반 중심부위에 원형의 모세혈관이 없는 부위이며, 서로 연결된 모세혈관 구조로 둘러 싸여 있다[9]. 오목무혈관부위는 허혈성 손상에 매우 취약하며, 고령, 당뇨병성 망막병증, 망막혈관폐쇄 등의 경우에 넓어진다[9]. 국내 보고에 따르면 정상 한국인의 망막 중심오목무혈관부위 면적은 전 연령군에서 표층모세혈관총과 심부모세혈관총에서 0.32 ± 0.11 mm2와 0.41 ± 0.14 mm2라고 하였다[12]. 본 증례 1 환자의 연령은 64세로 국내 연구에서 60대 이상의 망막중심오목무혈관부위 면적은 표층모세혈관총과 심부모세혈관총에서 각각 0.39 ± 0.06 mm2와 0.50 ± 0.09 mm2로 보고하였다. 이는 본 증례 1 환자의 망막중심오목무혈관부위 면적이 표층에서 우안이 1.016 mm2, 좌안은 0.766 mm2였고, 심층부에서는 각각 0.556/0.530 mm2로 한국 정상인에서보다 양안 모두 월등히 증가되어 있는 소견을 보였다. 증례 2 환자에서는 망막중심오목무혈관부위 면적이 표층에서 우안 0.417 mm2, 좌안은 0.502 mm2였으며, 심층부에서는 0.321/0.275 mm2로 평균치와 큰 차이가 없었으며, 양안 차이도 관찰되지 않았다. 망막중심오목무혈관부위 면적은 당뇨나 녹내장 등에서 확장되는 것으로 알려져 있으나, 시력감소가 있을 때 반드시 확장되는 것은 아닐 수 있겠다. 하지만 추후 더 많은 수의 환자에서 연구가 필요할 것으로 생각된다.
최근 빛간섭단층혈관조영술을 이용한 Takusagawa et al [6]의 보고에 의하면 녹내장 안에서 표층 망막혈관층의 황반 관류가 심층 망막혈관층보다 더 우선적으로 영향을 받는다고 하였다. 그들의 연구에서 표층 망막혈관층은 망막신경섬유층(nerve fiber layer), 신경절세포층(ganglion cell layer) 그리고 내망상층(Inner plexiform layer)을 포함하였으며, 이는 본 연구와 동일한 기준이 되겠다. 황반부에서는 망막신경섬유층(nerve fiber layer)은 굉장히 얇으며 대부분의 표층 망막혈관층은 신경절세포층에서 유래한다[6]. 결국, 표층 망막혈관층이 대부분의 망막신경절세포(retinal ganglion cells)에 혈류를 공급하게 되는 것이다. 시신경유두, 시신경유두 주위 망막 그리고 황반에서의 미세혈류의 감소는 어느 정도 녹내장 안에서 보고가 되어 있으며, 특히 표층 망막혈관층에서 감소되어 있다고 하였다[8,9]. 최근 논문과 이전 보고에서도 녹내장은 심부 혈관층보다 표층 혈관층의 관류에 우선적인 영향을 준다고 하였다[13-15]. 이전 추적연구에 따르면 녹내장에서 황반부의 혈관 밀도, 특히 표층에서 혈관 밀도 감소의 진행이 있었으며, 이는 정상인 대조군보다 유의하게 빨랐고, 반면에 신경절세포층(ganglion cell complex) 의 변화는 없었다고 하였다[13]. 과거 우리나라에서 심부 황반 혈관 밀도가 시야 진행과 관련이 있었다는 보고가 있었고[16], 이는 본 연구 결과와는 상반된다. 하지만 최근 연구에 따르면 심부 황반 혈관 밀도가 아닌, 표층 황반 혈관 밀도의 감소가 event-based analysis와 trend-based analysis 모두에서 더 빠른 시야 진행과 유의한 관련이 있었다고 하였다[14]. 이러한 녹내장 및 시야 진행이 표층 혈관 밀도와 관련있다는 다수의 선행 연구들[6,13-15]은 본 증례의 결과와 상응하는 보고들이다. 뿐만 아니라 황반부의 미세혈류의 감소는 중심시야의 망막 감도(retinal sensitivity)의 정도와 관련성이 있다고 하였다[6]. 중심시야의 망막 감도는 특히 황반부 표층 혈관 밀도와 유의한 상관관계를 보였다[6]. 이는 본 증례에서 양안 중심시야결손을 보이는 양안 정상안압녹내장 환자에서 황반부의 혈관 밀도 중 특히 표층혈관층의 혈관 밀도가 시력감소가 있는 눈에서 반대 눈에 비해 큰 차이로 감소되어 있는 결과에 상응하는 내용이 되겠다.
본 증례에서 시력이 감소된 원인을 전적으로 정상안압녹내장성 변화로 인한 중심시야결손만으로 설명할 수 있을지는 명확하지 않다. 하지만 정상안압녹내장의 병인 중에 중요 요인으로 거론되는 허혈성 인자가 많이 작용하는 증례라고 생각된다. 또한 혈관 밀도의 감소가 녹내장으로 인한 결과인지 시력감소와 직접적인 관련이 있는지도 분명하지 않다. 하지만 동일한 환자에서 시력감소가 없는 반대 눈도 녹내장과 시야결손이 비슷한 정도로 있는데도 불구하고 황반 표층 혈관 밀도는 감소되어 있지 않았으며, 시력감소가 있는 눈에서는 저명하게 황반 표층 혈관 밀도가 더 감소되어 있었다. 30-2 험프리 시야검사에서는 중심부 5도의 시야 결손이 한 점으로만 나타나서, 자세한 변화를 알기는 어렵다. 그러므로 시력이 감소된 경우, 통상적인 시야검사보다는 기능적 검사로 10-2 험프리 시야검사와 더불어 구조적 검사로 빛간섭단층혈관조영술상 황반부 혈관 밀도가 황반 중심부의 구조적 변화에 대한 추가적인 정보를 줄 수 있을 것으로 생각된다. 본 연구의 제한점으로는 먼저, 적은 수의 증례라는 점이다. 단일 증례가 아닌 적어도 두 개의 증례를 포함하였지만, 추후 일반화를 위해서는 더 많은 수의 증례를 모아서 통계학적 분석을 해 보아야 할 것이다. 다만, 중심암점을 보이는 정상안압녹내장 환자는 다수 있지만, 양안에 모두 중심암점이 있고 단안의 시력만 감소되어 있는 경우가 그다지 많지 않아 현시점에서 추가 증례 모집이 어려웠다. 추후 다기관 연구를 통한 더 많은 수의 연구가 필요할 것이다. 또한, 중심시력저하를 유발할 수 있는 망막 질환을 배제하기 위한 추가검사로 조영제를 이용한 형광안저촬영 및 망막전위도검사 등을 시행하지 않은 점이다. 추가검사를 하였다면, 시력감소를 유발할 수 있는 acute zonal occult outer retinopathy, occult macular dystrophy 등의 망막 질환을 명확히 배제할 수 있었을 것이다. 마지막으로, 본 연구에서 혈관 밀도 분석을 위해 자체 제작한 software를 사용하였으므로 normative data와 비교가 어려운 제한점이 있다.
본 증례에서는 시력감소가 있는 환자에서 정상안압녹내장과 중심암점을 동반하였을 때, 시력감소와 관련된 황반부 빛간섭단층혈관조영술상의 소견을 제시하였으며, 양안의 차이를 보고하였다. 시력감소가 있는 눈의 망막 황반부 표층혈관 밀도가 반대 눈에 비해 상대적으로 감소되어 있는 소견을 보였다. 하지만 안저 소견이나 황반부 OCT에서는 양안에서 모두 특이 사항이 없었다. 이는 시력감소를 보이는 경우 황반부의 구조적 변화가 빛간섭단층혈관조영술상 혈관 밀도에 반영될 수 있음을 시사한다. 더 많은 수의 환자에서 연구를 한다면 시력감소와 연관된 기전이나 요인들을 더 찾아낼 수 있으리라 생각하며, 추후 연구가 더 필요할 것이다.
Figure 1.
Fundus photography and optical coherence tomography of case 1 patient. (A) Fundus photography shows no specific findings such as macular edema or hemorrhage at macula in both eyes. Optic disc cupping is increased and neuroretinal rim thinning is observed at superotemporal and inferotemporal region in both eyes. (B) Red-free fundus photography showing inferotemporal and suerotemporal retinal nerve fiber layer (RNFL) defect in both eyes. (C) Optic disc optical coherence tomography (OCT) also revelaed superotemporal and inferotemporal RNFL loss in both eyes. (D) Macular OCT showing no specific findings such as epiretinal membrane or macular edema/hemorrhage on both macula (left, OD/right, OS). OD = right eye; OS = left eye.
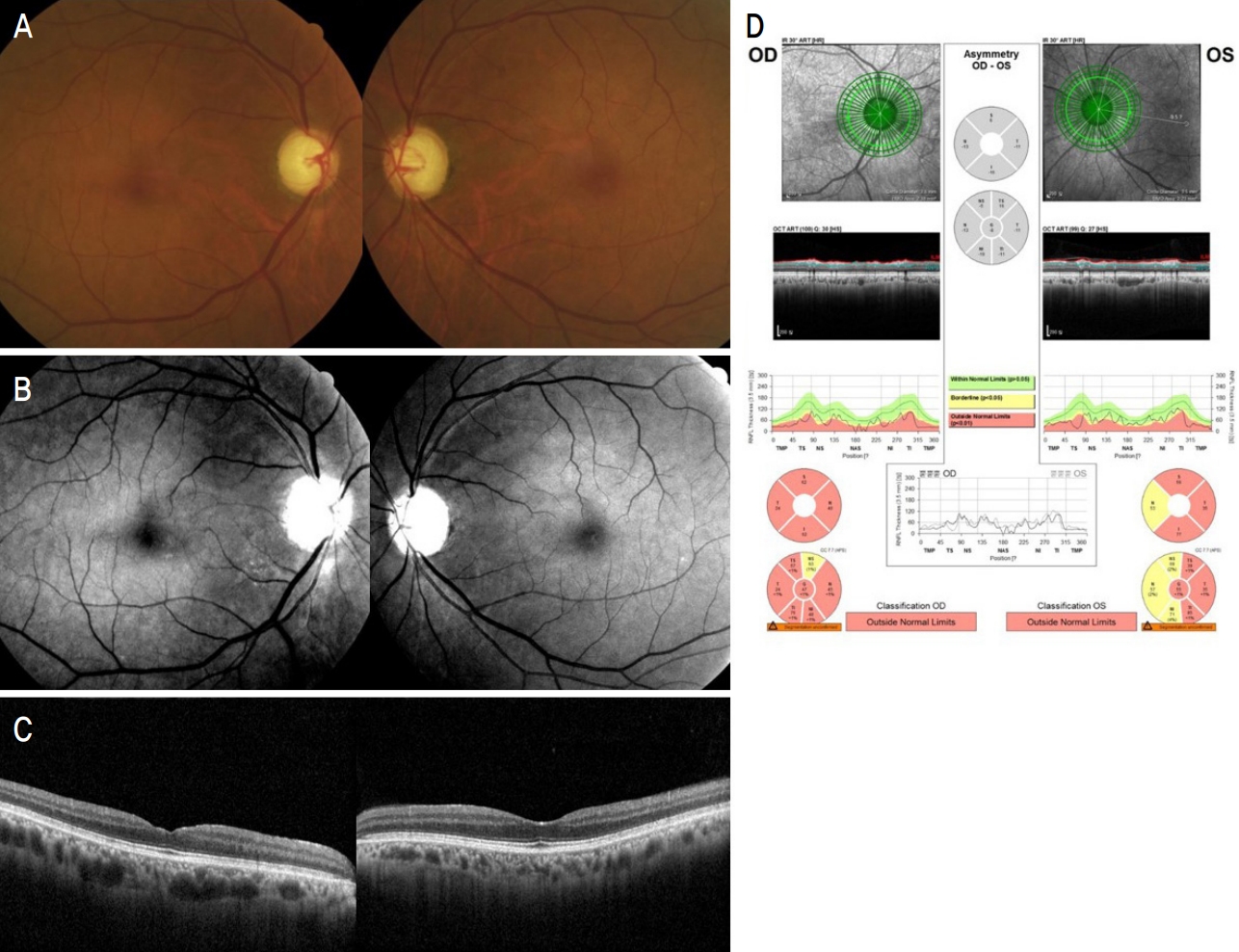
Figure 2.
Humphrey visual field test of case patients. Central scotomas are observed in both eyes in case 1 (A, B) and case 2 (C, D) patients. The best corrected visual acuity (BCVA) of the right eye was decreased to (0.5) compared to (1.0) in the left eye in case 1 patient. The left eye showed decreased BCVA in case 2 patient. BCVA was (1.0) in the right eye and (0.5) in the left eye. OD = right eye; POS = positive; NEG = negative; VFI = visual field index; MD = mean deviation; PSD = pattern standard deviation; OS = left eye.
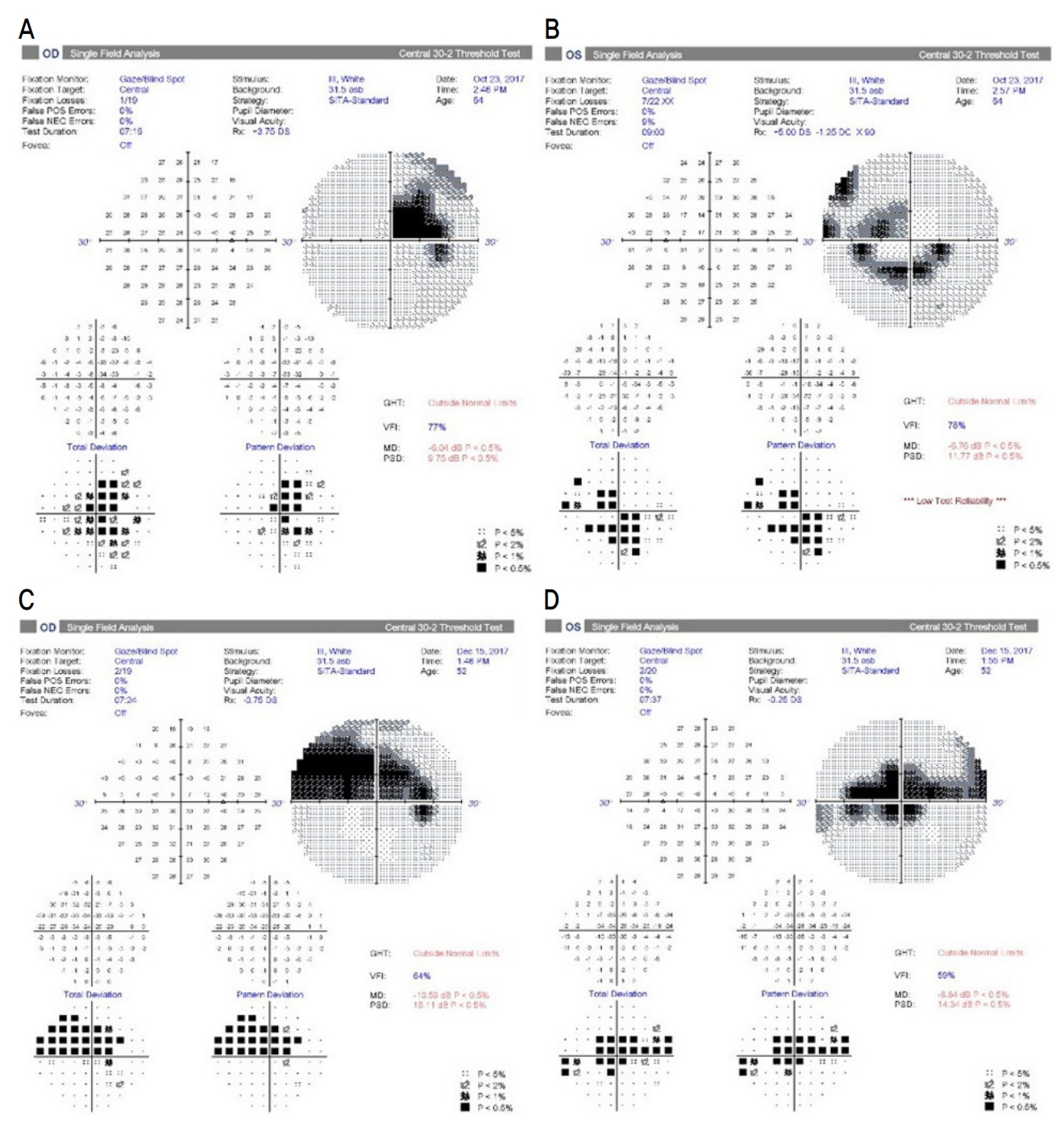
Figure 3.
Macular optical coherence tomography angiography of the case patients. Optical coherence tomography (OCT) angiography of case 1 (15 × 10 degree; A-D) and case 2 (15 × 15 degree; E-H) patients are demonstrated. Macular Vessel density (VD) within 3.0 mm diamter was caluated automatically using custom software. Macular VD in the right eye was 56.03 (optical density) (A) and in the left eye was 88.15 (optical density) (B) from superficial vascular layer in case 1 patient. Macular VD was smaller in the right eye with decreased visual acuity than in the left eye. However, Macular VD from deep vascular layer did not show much difference between the two eyes. Macular VD of the right eye was 116.33 (optical density) (C) and that of the left eye was 113.35 (optical density) (D). Macular VD in the right eye was 131.28 (optical density) (E) and in the left eye was 115.55 (optical density) (F) from superficial vascular layer in case 2 patient. Macular VD was smaller in the left eye with decreased visual acuity than in the fellow eye. However, macular VD from deep vascular layer did not show much difference between the two eyes. Macular VD of the right eye was 118.16 (optical density) (G) and that of the left eye was 125.17 (optical density) (H).
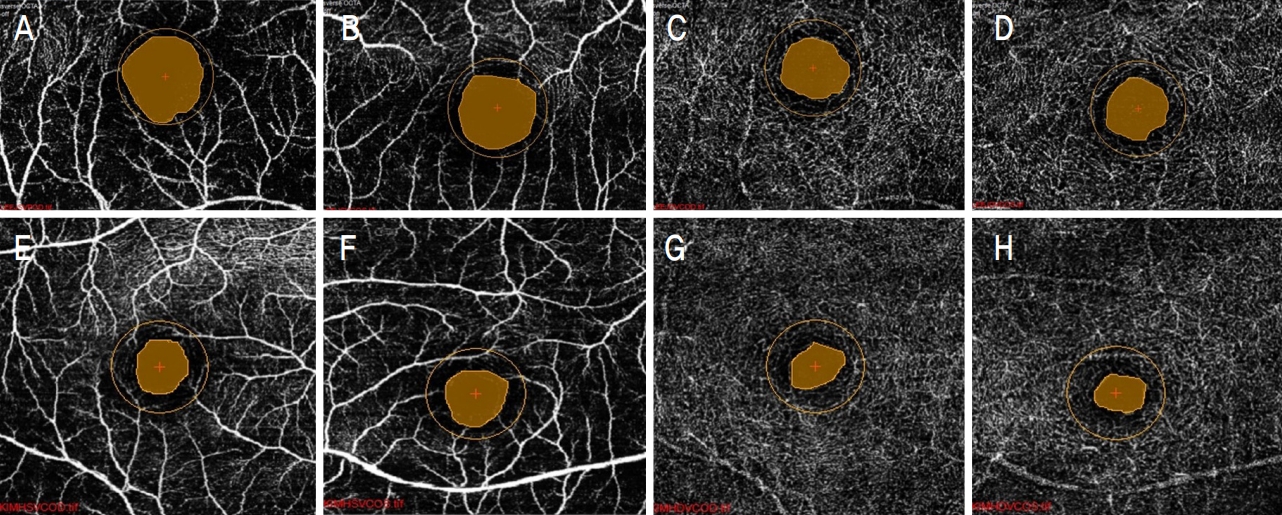
Figure 4.
Fundus photography and optical coherence tomography of case 2 patient. (A) Fundus photography demonstrates no specific findings on macula in both eyes. Optic disc cupping is increased and neuroretinal rim thinning is observed in both eyes. (B) Red-free fundus photography showing inferotemporal (IT) defect in the right eye and IT and suerotemporal retinal nerve fiber layer (RNFL) defect in the left eye. (C) Optic disc optical coherence tomography (OCT) also showed corresponding RNFL loss in both eyes. (D) Macular OCT showing no specific findings on both macula (left, OD/right, OS). OD = right eye; OS = left eye.
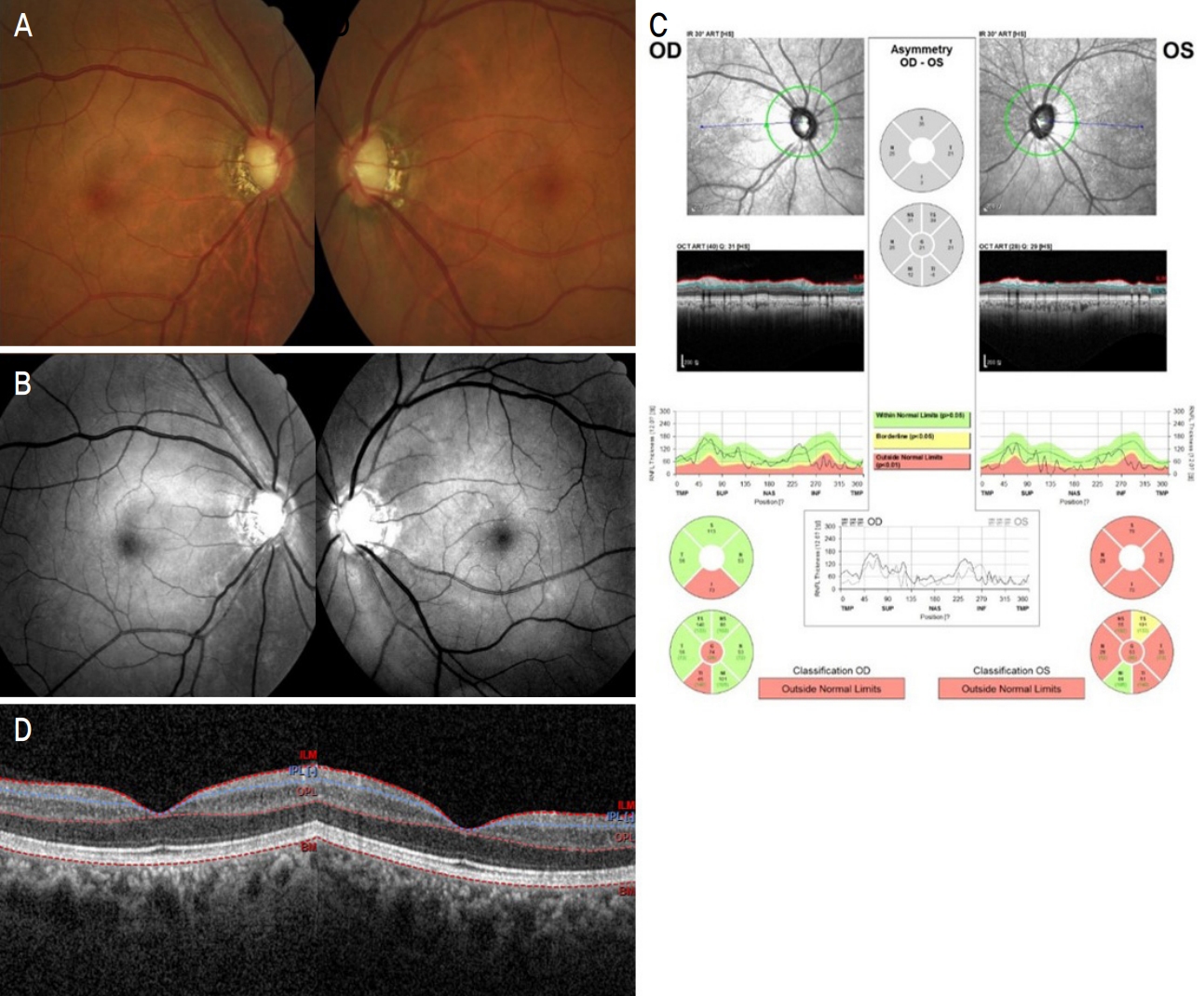
Table 1.
Macular vessel density from optical coherence tomography angiography in case patients
OD is the eye with decreased visual acuity in case 1 patient. OS is the eye with decreased visual acuity in case 2 patient. Macular vessel densities are presented in optical density. Outer diameter of scan circle is 4.0 mm, 3.0 mm, respectively and inner diameter of scan circle is 1.0 mm.
OD = right eye; OS = left eye; FAZ = fovea avascular zone; VD = vessel density; IN = inferonasal; I = inferior; IT = inferotemporal; ST = superotemporal; S = superior; SN = superonasal.
REFERENCES
1) Kolker AE. Visual prognosis in advanced glaucoma: a comparison of medical and surgical therapy for retention of vision in 101 eyes with advanced glaucoma. Trans Am Ophthalmol Soc 1977;75:539-55.


2) Fujita K, Yasuda N, Oda K, Yuzawa M. Reading performance in patients with central visual field disturbance due to glaucoma. Nippon Ganka Gakkai Zasshi 2006;110:914-8.

3) Coeckelbergh TR, Brouwer WH, Cornelissen FW, et al. The effect of visual field defects on driving performance: a driving simulator study. Arch Ophthalmol 2002;120:1509-16.


4) Kim CS, Seong GJ, Lee NH, et al. Prevalence of primary open-angle glaucoma in central South Korea the Namil study. Ophthalmology 2011;118:1024-30.


5) Thonginnetra O, Greenstein VC, Chu D, et al. Normal versus high tension glaucoma: a comparison of functional and structural defects. J Glaucoma 2010;19:151-7.


6) Takusagawa HL, Liu L, Ma KN, et al. Projection-resolved optical coherence tomography angiography of macular retinal circulation in glaucoma. Ophthalmology 2017;124:1589-99.



7) Lévêque PM, Zéboulon P, Brasnu E, et al. Optic disc vascularization in glaucoma: value of spectral-domain optical coherence tomography angiography. J Ophthalmol 2016;2016:6956717.


8) Jia Y, Morrison JC, Tokayer J, et al. Quantitative OCT angiography of optic nerve head blood flow. Biomed Opt Express 2012;3:3127-37.



9) Takase N, Nozaki M, Kato A, et al. Enlargement of foveal avascular zone in diabetic eyes evaluated by en face optical coherence tomography angiography. Retina 2015;35:2377-83.


10) Bito LZ. Impact of intraocular pressure on venous outflow from the globe: a hypothesis regarding IOP-dependent vascular damage in normal-tension and hypertensive glaucoma. J Glaucoma 1996;5:127-34.

11) Park SC, De Moraes CG, Teng CC, et al. Initial parafoveal versus peripheral scotomas in glaucoma: risk factors and visual field characteristics. Ophthalmology 2011;118:1782-9.


12) Noh D, Ryu G, Sagong M. Analysis of foveal microvascular structures using optical coherence tomography angiography in age-stratified healthy Koreans. J Korean Ophthalmol Soc 2017;58:1058-65.

13) Shoji T, Zangwill LM, Akagi T, et al. Progressive macula vessel density loss in primary open-angle glaucoma: a longitudinal study. Am J Ophthalmol 2017;182:107-17.



14) Kamalipour A, Moghimi S, Hou H, et al. Multilayer macula vessel density and visual field progression in glaucoma. Am J Ophthalmol 2022;237:193-203.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print