|
 |
| Ann Optom Contact Lens > Volume 21(2); 2022 > Article |
|
Abstract
ļ¬®ņĀü
ņØĖĻ│ĄņłśņĀĢņ▓┤ ĒāłĻĄ¼ ĒÖśņ×ÉņŚÉņä£ ĻĖ░ņĪ┤ņØś ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ ĻĄÉņ▓┤ĒĢśņ¦Ć ņĢŖĻ│Ā 5-0 polypropylene ņŗżņØä ņØ┤ņÜ®ĒĢ┤ Ēöīļ×£ņ¦Ć ĒśĢĒā£ļĪ£ Ļ│Ąļ¦ēņŚÉ Ļ│ĀņĀĢĒĢśļŖö ņłśņłĀ ļ░®ļ▓ĢņØä ņåīĻ░£ĒĢ£ļŗż.
ņ”ØļĪĆņÜöņĢĮ
Ļ░üļ¦ēņØś 11ņŗ£ņÖĆ 2ņŗ£ ļ░®Ē¢źņŚÉ 1.0 mm Ēü¼ĻĖ░ņØś ņĀłĻ░£ņ░ĮņØä ļ¦īļōĀ ļÆż ņĀäļ░®ņ£╝ļĪ£ ĒāłņČ£ļÉ£ ņ£Āļ”¼ņ▓┤ļź╝ ņĀ£Ļ▒░ĒĢśņśĆļŗż. ĻĄ¼ļČĆļ”░ 26Ļ▓īņØ┤ņ¦Ć ļ░öļŖśņØä ņ£żļČĆņŚÉņä£ 2 mm ļ¢©ņ¢┤ņ¦ä ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ Ļ│ĀņĀĢĒĢĀ Ļ│Ąļ¦ē ļČĆņ£äņŚÉ ĒåĄĻ│╝ņŗ£ĒéżĻ│Ā, ņĀłĻ░£ļÉ£ Ļ░üļ¦ēņØä ĒåĄĒĢ┤ 5-0 polypropylene ņŗżņØä ņ¦æņ¢┤ļäŻņ¢┤ ĒāłĻĄ¼ļÉ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ņ¦Ćņ¦ĆļČĆ(intraocular lens haptic) ĻĘ╝ņ▓ś ĻĄ¼ļ®Źņ£╝ļĪ£ ĒåĄĻ│╝ņŗ£ņ╝£ 26Ļ▓īņØ┤ņ¦Ć ļ░öļŖś ņĢłņ£╝ļĪ£ ļ░Ćņ¢┤ļäŻņØĆ Ēøä ļ░öļŖśņØä ļ╣╝ļé┤ņ¢┤ ņŗżņØä ļ╣╝ļé┤Ļ│Ā ņŗżņØś ļ░śļīĆņ¬Į ļüØļÅä Ļ░ÖņØĆ ļ░®ņŗØņ£╝ļĪ£ ļ╣╝ļāłļŗż. ņŗżņØä ļŗ╣Ļ▓© ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ ņל ņ£äņ╣śņŗ£Ēé© Ēøä ņŗżņØś ņ¢æņ¬Į ļüØņØä ņĀĆņś© ņåīņ×æĻĖ░(low-temperature cautery)ļĪ£ ļģ╣ņŚ¼ ļŁēĒłŁĒĢ£ Ēöīļ×£ņ¦Ć ĒśĢĒā£(flanged)ļĪ£ ļ¦īļōżņ¢┤ Ļ│Ąļ¦ēņŚÉ Ļ│ĀņĀĢĒĢśņśĆļŗż. ņłśņłĀ Ēøä ņ£ĀņØśĒĢ£ ĒĢ®ļ│æņ”ØņØĆ ļ░£ņāØĒĢśņ¦Ć ņĢŖņĢśļŗż.
Abstract
Purpose
In patient with intraocular lens dislocation, surgery was performed to fix the existing intraocular lens to the sclera by flanged fixation using 5-0 polypropylene without replacing the existing intraocular lens, and this is to be introduced.
Case summary
One mm incisions were made in the cornea at 11 and 2 o'clock and the prolapsed vitreous was removed. Through the incised cornea, the 5-0 polypropylene is inserted through one hole of the intraocular lens and drawn out of the eye, and the other end of the 5-0 polypropylene is also drawn out of the eye through the vitreous. The ends of the 5-0 polypropylene were melted with a Low-Temperature Cautery to form a flanged shape and fixed to the sclera. No significant complications occurred after the operation.
ļ░▒ļé┤ņןņłśņłĀ Ēøä Ēøäļ░®ņŚÉ ņ£äņ╣śĒĢ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ĒāłĻĄ¼ ĒÖśņ×ÉļŖö ļō£ļ¼╝ņ¦Ć ņĢŖĻ▓ī ļ░£ņāØĒĢ£ļŗż. ņØ┤ļź╝ ĒĢ┤Ļ▓░ĒĢśĻĖ░ ņ£äĒĢ┤ ņØĖĻ│ĄņłśņĀĢņ▓┤ Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØä ņŗ£Ē¢ēĒĢśļŖöļŹ░, ņØ┤ļĪ£ ņØĖĒĢ£ ĒĢ®ļ│æņ”Øņ£╝ļĪ£ļŖö ņĀäļ░® ņČ£Ēśł, ļé£ņŗ£, ļģ╣ļé┤ņן ļō▒ņØ┤ ņ׳ņ£╝ļ®░ ļśÉĒĢ£ ņłĀ Ēøä ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ĻĖ░ņÜĖņ×ä ĒśäņāüĻ│╝ ņżæņŗ¼ ņØ┤Ēāł ļō▒ņØ┤ ņ׳ļŗż[1-3]. ĻĘ╝ļלņŚÉļŖö ņØ┤ļź╝ ļ│┤ņÖäĒĢśĻĖ░ ņ£äĒĢ┤ ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ ļ░¢ņ£╝ļĪ£ Ļ║╝ļé┤ņ¦Ć ņĢŖĻ│Ā ņĢłĻĄ¼ ļé┤ņŚÉņä£ ņ£äņ╣śļź╝ ņĪ░ņĀĢĒĢśļŖö ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ļ░®ļ▓ĢņØś ļé┤ļČĆĻ│ĀņĀĢņłĀņØ┤ ņåīĻ░£ļÉ£ ļ░ö ņ׳ļŗż.
ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö ņØĖĻ│ĄņłśņĀĢņ▓┤ ĒāłĻĄ¼ ĒÖśņ×ÉņŚÉņä£ ĻĖ░ņĪ┤ņØś ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ ĻĄÉņ▓┤ĒĢśņ¦Ć ņĢŖĻ│Ā ĻĖ░ņĪ┤ ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ 5-0 polypropyleneņŗżĻ│╝ ņĀĆņś© ņåīņ×æĻĖ░(Low-Temperature Cautery, Accu-Temp┬«; Beaver-Visitec International Inc., Waltham, MA, USA)ļź╝ ņØ┤ņÜ®ĒĢ£ Ēöīļ×£ņ¦ĆĒśĢ Ļ│ĀņĀĢ(flanged fixation) ļ░®ņŗØņ£╝ļĪ£ Ļ│Ąļ¦ēņŚÉ Ļ│ĀņĀĢĒĢśļŖö ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆĻ│Ā, ņØ┤ļź╝ ņåīĻ░£ĒĢśĻ│Āņ×É ĒĢ£ļŗż.
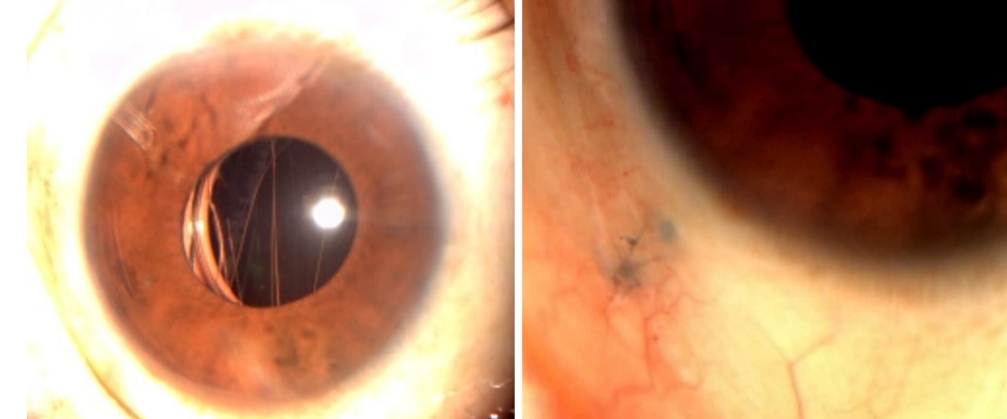
2020ļģä 1ņøö ļ│ĖņøÉ ņ┤łņ¦ä Ēøä ņÜ░ņĢłņØś Ļ░Ćņä▒ļ╣äļŖśņ”ØĒøäĻĄ░ ļ░Å Ļ│ĀņĢłņĢĢņ”Ø, ņóīņĢł ļČäņ¦Ćļ¦Øļ¦ēņĀĢļ¦źĒÅÉņćä ņ¦äļŗ© ĒĢś ļ│ĖņøÉ ļ¦Øļ¦ē ļ░Å ļģ╣ļé┤ņן ņÖĖļלļĪ£ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ĒĢśļŹś 74ņäĖ ļé©ņ×É ĒÖśņ×ÉĻ░Ć 4ņøöĻ▓Į Ļ░æņ×æņŖżļ¤░ ņÜ░ņĢł ņŗ£ļĀźņĀĆĒĢśļź╝ ņŻ╝ņåīļĪ£ ļ│ĖņøÉ ņÖĖļלļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. 2015ļģä ĒāĆ ņĢłĻ│╝ņŚÉņä£ ņ¢æņĢł ļ░▒ļé┤ņןņłśņłĀļĀź(ņØĖĻ│ĄņłśņĀĢņ▓┤ļŖö enVista┬« [Bausch + Lomb Inc., Laval, Canada]ļź╝ ņé¼ņÜ®ĒĢ©)ņØ┤ ņ׳ņ£╝ļ®░, 2020ļģä 1ņøö ļ│ĖņøÉņŚÉņä£ ņÜ░ņĢł ņĢäļ®öļō£ ļ░ĖļĖīņéĮņ×ģņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ļé┤ņøÉ ļŗ╣ņŗ£ ņÜ░ņĢłņØś ĒøäļéŁņØ┤ ņĀæĒśĆ ņ׳ņŚłĻ│Ā ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś 2Ļ░£ņØś haptic ņżæ 2ņŗ£ ļ░®Ē¢źņØś hapticņØĆ ņĢłņĀĢņĀüņ£╝ļĪ£ ļ│┤ņśĆņ£╝ļéś 8ņŗ£ ļ░®Ē¢ź haptic ļČĆņ£äĻ░Ć ĒāłĻĄ¼ļÉśņ¢┤ ņ׳ņŚłņ£╝ļ®░(Fig. 1A), ņ£Āļ”¼ņ▓┤Ļ░Ć ņĀäļ░®ņ£╝ļĪ£ ĒāłņČ£ļÉśņ¢┤ ņĢäļ®öļō£ ļ░ĖļĖīņØś tipņØä ļ¦ēņĢä ņĢłņĢĢņØ┤ 33 mmHgļĪ£ ļåÆņĢäņĀĖ ņ׳ņŚłļŗż. ņĢłņĢĢ ņāüņŖ╣ņØś ņøÉņØĖņØĖ ņ£Āļ”¼ņ▓┤ ņĀäļ░® ĒāłņČ£Ļ│╝ ņØĖĻ│ĄņłśņĀĢņ▓┤ ĒāłĻĄ¼ļź╝ ĻĄÉņĀĢĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņĀäņŗĀļ¦łņĘ© Ēøä ņ£żļČĆ ĻĘ╝ņ▓ś Ēł¼ļ¬ģ Ļ░üļ¦ēņØś 11ņŗ£, 2ņŗ£ ļ░®Ē¢źņŚÉ 1 mm Ēü¼ĻĖ░ņØś ņ×æņØĆ ņĀłĻ░£ņ░ĮņØä ļ¦īļōĀ ļÆż ņĀäļ░®Ļ│╝ ņĢäļ®öļō£ ļ░ĖļĖīņØś tipņØä ļ¦ēĻ│Ā ņ׳ļŖö ņĀäļ░®ļé┤ ĒāłņČ£ļÉ£ ņ£Āļ”¼ņ▓┤ļź╝ 27Ļ▓īņØ┤ņ¦Ć ņ£Āļ”¼ņ▓┤ ņĀłņĀ£ņ╣©ņØä ņĀäļ░® ļé┤ļĪ£ ņéĮņ×ģĒĢśņŚ¼ ņĀ£Ļ▒░ĒĢśņśĆļŗż. ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ Ļ│ĀņĀĢ ĒĢĀ ņ£äņ╣śņØĖ 8ņŗ£ ļ░®Ē¢źņØś Ļ▓░ļ¦ēņØä ņĀłĻ░£ĒĢ£ Ēøä ĻĄ¼ļČĆļ”░ 26Ļ▓īņØ┤ņ¦Ć ļ░öļŖśņØä ņ£żļČĆņŚÉņä£ 2 mm ļ¢©ņ¢┤ņ¦ä ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ Ļ│ĀņĀĢĒĢśĻ│Āņ×É ĒĢśļŖö Ļ│Ąļ¦ē ļČĆņ£äņŚÉ ĒåĄĻ│╝ņŗ£ņ╝£ ņ£äņ╣śņŗ£ĒéżĻ│Ā Ļ░üļ¦ē ņĀłĻ░£ņ░ĮņØä ĒåĄĒĢ┤ 5-0 polypropylene ņŗżņØä ņ¦æņ¢┤ļäŻņ¢┤ ņØĖĻ│ĄņłśņĀĢņ▓┤ņŚÉ ņ׳ļŖö ĻĄ¼ļ®Źņ£╝ļĪ£ ĒåĄĻ│╝ņŗ£ņ╝░ļŗż(Fig. 1B). 26Ļ▓īņØ┤ņ¦Ć ļ░öļŖś ļüØņŚÉ ņŗżņØś ĒĢ£ņ¬Į ļüØļČĆļČäņØä ņ¦æņ¢┤ļäŻĻ│Ā ļ░öļŖśņØä ļ╣╝ļé┤ņ¢┤ ņŗżņØä ņĢłĻĄ¼ ļ░¢ņ£╝ļĪ£ ļ╣╝ļāłļŗż(Fig. 2A). ņŗżņØś ļ░śļīĆņ¬Į ļüØļČĆļČä ļśÉĒĢ£ Ļ░üļ¦ē ņĀłĻ░£ņ░Įņ£╝ļĪ£ ņ¦æņ¢┤ļäŻņØĆ ļÆż ļ░śļīĆņ¬Į ņŗżņØ┤ ĒåĄĻ│╝ĒĢ£ Ļ│Ąļ¦ē ļ░öļĪ£ ņśå ļČĆņ£äļĪ£ 26Ļ▓īņØ┤ņ¦Ć ļ░öļŖśņØä ņ¦æņ¢┤ļäŻĻ│Ā ļ░öļŖś ļüØļČĆļČäņØä ĒåĄĒĢ┤ ņĢłĻĄ¼ ļ░¢ņ£╝ļĪ£ ļ╣╝ļāłļŗż. ņŗżņØä ļŗ╣Ļ▓©ņä£ ņØĖĻ│ĄņłśņĀĢņ▓┤Ļ░Ć ņżæņĢÖņŚÉ ņ£äņ╣śĒĢśĻ▓ī ĒĢ£ ļÆż Ļ│Ąļ¦ēņŚÉņä£ļČĆĒä░ ņĢĮ 1 mm ņĀĢļÅä ĻĖĖņØ┤ļĪ£ ņלļØ╝ņŻ╝Ļ│Ā ņĀĆņś© ņåīņ×æĻĖ░(Low-Temperature Cautery, Accu-Temp┬«; Beaver-Visitec International Inc., Waltham, MA, USA)ļĪ£ ņŗżņØś ļüØļČĆļČäņŚÉ ņŚ┤ņØä Ļ░ĆĒĢ┤ ļŁēĒłŁĒĢ£ Ēöīļ×£ņ¦Ć ĒśĢĒā£(flanged)ļĪ£ ļ¦īļōĀ Ēøä Ļ│Ąļ¦ēņ£╝ļĪ£ ļ░Ćņ¢┤ ļäŻņ¢┤ Ļ│ĀņĀĢĒĢśņśĆļŗż(Fig. 2B, C). ņØ┤Ēøä 10-0 Nylon ļ┤ēĒĢ®ņé¼ļĪ£ Ļ▓░ļ¦ēņØä ļ┤ēĒĢ®ĒĢśĻ│Ā ņłśņłĀņØä ņóģļŻīĒĢśņśĆļŗż(Fig. 2D).
ņłśņłĀ Ēøä 1ņŻ╝, 4ņŻ╝, 8ņŻ╝, 3Ļ░£ņøö, 6Ļ░£ņøöņ¦ĖņŚÉ ņÖĖļל Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ļ░Å Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ņłśņłĀ 6Ļ░£ņøö Ēøä ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ņ£äņ╣śļŖö ņ¢æĒśĖĒĢśņśĆĻ│Ā ņĢłņĢĢņØĆ 14 mmHgņśĆņ£╝ļ®░ Ļ░üļ¦ēņ¦ĆĒśĢļÅäĻ▓Ćņé¼ņāü ļé£ņŗ£ļŖö 1.3 ļööņśĄĒä░(ņłśņłĀ ņĀä 1.2 ļööņśĄĒä░)ļĪ£ ņĖĪņĀĢļÉśņŚłļŗż(Fig. 3). ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ 0.5 (+Sph 1.00 -Cyl 3.00 Axis 90ŌĆÖ)ņśĆļŗż. ņ£ĀņØśĒĢ£ ĒĢ®ļ│æņ”ØņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż.
ņØĖĻ│ĄņłśņĀĢņ▓┤ Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØĆ ļ¼┤ņłśņĀĢņ▓┤ņĢłņØ┤ļéś ļ░▒ļé┤ņןņłśņłĀ ņżæ ĒøäļéŁņØ┤ ĒīīņŚ┤ļÉśņ¢┤ ĒøäļéŁņØś ņ¦Ćņ¦ĆĻ░Ć ļČłņĢłņĀĢĒĢ£ Ļ▓ĮņÜ░, ĻĖ░ņĪ┤ņŚÉ ņéĮņ×ģļÉśņ¢┤ ņ׳ļŹś ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ĒāłĻĄ¼ ļō▒ņ£╝ļĪ£ ņØĖĒĢ┤ ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ĻĄÉĒÖśņØ┤ ĒĢäņÜöĒĢĀ ļĢīņŚÉ ļ¦ÄņØ┤ ņé¼ņÜ®ļÉśĻ│Ā ņ׳ļŗż[4]. ļśÉĒĢ£, ĻĖ░ņĪ┤ņØś Ļ│ĀņŗØņĀüņØĖ Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀ ļ░®ļ▓ĢņØĆ Ļ░üļ¦ē ņĀłĻ░£ņ░ĮņØ┤ Ēü¼ļ®░ Ļ░üĻ░üņØś ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ļŗżļ”¼ļź╝ Ļ│Ąļ¦ēņŚÉ ņŗżļĪ£ Ļ│ĀņĀĢĒĢśļŖö ļ░®ļ▓ĢņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņłśņłĀ ņŗ£Ļ░ä ļśÉĒĢ£ ņśżļל Ļ▒Ėļ”¼Ļ│Ā, Ļ│ĀņĀĢļÉ£ ņŗżņØ┤ ņśżļלļÉśļ®┤ ņŗżņØ┤ ņåÉņāüļÉśņ¢┤ ļüŖņ¢┤ņ¦ł ņłś ņ׳ļŗżļŖö ļŗ©ņĀÉņØ┤ ņ׳ņŚłļŗż.
Yamane and Ito [5]ļŖö ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś 2Ļ░£ņØś Ļ░ü hapticņØś ļüØļČĆļČäņØä ņĀĆņś© ņåīņ×æĻĖ░ļĪ£ ļģ╣ņŚ¼ Ļ│Ąļ¦ēņŚÉ Ļ│ĀņĀĢĒĢśļŖö ļ░®ļ▓ĢņØä ņ▓śņØī ļ│┤Ļ│ĀĒĢśņśĆĻ│Ā, Canabrava et al [6]ņØĆ ļ¼┤ņłśņĀĢņ▓┤ ĒÖśņ×ÉņŚÉņä£ 4Ļ░£ņØś hapticņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ļŖö ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ polypropylene ņŗżņØä ņØ┤ņÜ®ĒĢ£ Ēöīļ×£ņ¦Ć ĒśĢĒā£ļĪ£ Ļ│Ąļ¦ēņŚÉ Ļ│ĀņĀĢĒĢśļŖö ļ░®ļ▓ĢņØä ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļ│Ė ņ”ØļĪĆņŚÉņä£ņÖĆ ļŗ¼ļ”¼ Canabrava et al [6]ņØĆ ņłśņłĀ ņżæ Ļ▓░ļ¦ē ņĀłĻ░£ļź╝ ĒĢśņ¦Ć ņĢŖņĢśļŖöļŹ░, ņØ┤ Ļ▓ĮņÜ░ ņłśņłĀ Ēøä Ļ▓░ļ¦ēņČ®Ēśł, ņŚ╝ņ”Ø ļō▒ņØä ņżäņØ╝ ņłś ņ׳ļŖö ņןņĀÉņØ┤ ņ׳ņØä Ļ▓āņ£╝ļĪ£ ļ│┤ņŚ¼ ņČöĒøä ņØ┤ļ¤¼ĒĢ£ ļ░®ļ▓Ģņ£╝ļĪ£ ņŗ£ļÅäĒĢ┤ ļ│┤ļŖö Ļ▓āļÅä ņóŗņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļśÉĒĢ£, Kurimori et al [7]ņØĆ YamaneņØś ļ░®ļ▓Ģņ£╝ļĪ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØä ņŗ£Ē¢ēĒĢ£ Ēøä ņØĖĻ│ĄņłśņĀĢņ▓┤Ļ░Ć ņżæņŗ¼ ņØ┤ĒāłļÉ£ ĒÖśņ×ÉņŚÉņä£ ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś hapticņØä ņלļØ╝ļé┤Ļ│Ā ĻĖĖņØ┤ļź╝ Ļ░Éņåīņŗ£Ēé© Ēøä ņĀĆņś© ņåīņ×æĻĖ░ļĪ£ ļŗżņŗ£ Ēöīļ×£ņ¦Ćļź╝ ļ¦īļōżņ¢┤ Ļ│Ąļ¦ēņŚÉ ņ×¼Ļ│ĀņĀĢĒĢśņŚ¼ ņ£äņ╣śļź╝ ĻĄÉņĀĢĒĢśļŖö ļ░®ļ▓ĢņØä ļ│┤Ļ│ĀĒĢśņśĆļŗż.
ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö Canabrava et al6ņØ┤ ņé¼ņÜ®ĒĢśņśĆļŹś ļ░®ņŗØĻ│╝ ņ£Āņé¼ĒĢśĻ▓ī polypropylene ņŗżņØä ņØ┤ņÜ®ĒĢśņŚ¼ ĒāłĻĄ¼ļÉ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ĻĄ¼ļ®ŹņŚÉ ņŗżņØä Ļ▒Ėņ¢┤ Ļ│Ąļ¦ēņŚÉ Ļ│ĀņĀĢĒĢśļŖö ļ░®ņŗØņ£╝ļĪ£ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░, ņłśņłĀ ņżæ ņØĖĻ│ĄņłśņĀĢņ▓┤ ņ£äņ╣ś ņĪ░ņĀĢņØä ņ£äĒĢ┤ Kurimori et al [7]ņØ┤ ļ│┤Ļ│ĀĒĢśņśĆļŹś ļīĆļĪ£ ņ£äņ╣śĻ░Ć ņĀüņĀłĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ ņŗżņØä ņלļØ╝ļé┤Ļ│Ā ļŗżņŗ£ ņĀĆņś© ņåīņ×æĻĖ░ļĪ£ Ēöīļ×£ņ¦Ćļź╝ ļ¦īļōżņ¢┤ Ļ│Ąļ¦ēņŚÉ Ļ│ĀņĀĢĒĢśļŖö ļ░®ņŗØņØä ņé¼ņÜ®ĒĢśņŚ¼ ņ£äņ╣śļź╝ ņĪ░ņĀĢĒĢśņśĆļŗż. ļ│Ė ņ”ØļĪĆņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ĒāłĻĄ¼ļÉ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØĆ ņāüĻĖ░ ļ░®ļ▓ĢļōżņØś ņןņĀÉļōżņØä ņĀüņÜ®ĒĢśņŚ¼ ņóĆ ļŹö Ļ░äļŗ©ĒĢ£ ļ░®ļ▓Ģņ£╝ļĪ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ Ļ│ĀņĀĢĒĢśĻ│Āņ×É ĒĢśņśĆļŗż. Ļ░üļ¦ē ļ░Å Ļ▓░ļ¦ēņØś ņĀłĻ░£ ļ▓öņ£äĻ░Ć ņ×æņĢä ņØ┤ļĪ£ ņØĖĒĢ£ ņłśņłĀ ņŗ£Ļ░ä Ļ░ÉņČĢ ĒÜ©Ļ│╝ ļ░Å ņłĀ Ēøä ņŚ╝ņ”ØņØś Ļ░Éņåīļź╝ ĻĖ░ļīĆĒĢĀ ņłś ņ׳ņ£╝ļ®░, ĻĖ░ņĪ┤ņØś Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØś ļŗ©ņĀÉņØ┤ņŚłļŹś ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ Ļ│ĀņĀĢĒĢ£ ņŗżņØ┤ ļüŖņ¢┤ņ¦ĆļŖö ņ£äĒŚśņä▒ņØ┤ ņŚåļŗżļŖö Ļ▓ā, ņØ┤ņĀäņŚÉ Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŹś ĒÖśņ×ÉņŚÉņä£ ņłĀ Ēøä ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ņ£äņ╣śļź╝ ņĪ░ņĀĢņØ┤ ņÜ®ņØ┤ĒĢśļŗżļŖö ņĀÉ ļō▒ņØ┤ ņןņĀÉņØ┤ļØ╝Ļ│Ā ĒĢĀ ņłś ņ׳ļŗż. ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö Bausch + Lomb ņé¼ņØś 3-Piece ņØĖĻ│ĄņłśņĀĢņ▓┤ņØĖ enVista┬« ļź╝ ņé¼ņÜ®ĒĢśņśĆĻ│Ā ņØĖĻ│ĄņłśņĀĢņ▓┤ hapticņŚÉ ĻĄ¼ļ®ŹņØ┤ ņ׳ļŖö ņØĖĻ│ĄņłśņĀĢņ▓┤ņŚÉņä£ ņĀäļ░śņĀüņ£╝ļĪ£ ņØæņÜ®ņØ┤ Ļ░ĆļŖźĒĢĀ Ļ▓āņ£╝ļĪ£ ļ│┤ņØ┤ļ®░, Ēśäņ×¼ ņČ£ņŗ£ļÉ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ ņóģļźśļĪ£ļŖö Zeiss ņé¼ņØś Zeiss CT Asphina, Alcon ņé¼ņØś CZ70BD, MD Tech ņé¼ņØś ISP60M ļō▒ņØ┤ ņ׳ļŗż.
ĒĢśņ¦Ćļ¦ī ņØ┤ļ¤¼ĒĢ£ Ēöīļ×£ņ¦Ć ĒśĢĒā£ņØś Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØĆ ņØĖĻ│ĄņłśņĀĢņ▓┤ņŚÉ ņŗżņØ┤ ĒåĄĻ│╝ĒĢĀ ĻĄ¼ļ®ŹņØ┤ ņŚåņØä Ļ▓ĮņÜ░ ņĀüņÜ®ĒĢśĻĖ░ Ēלļōżļ®░ ņłśņłĀ Ēøä ņØĖĻ│ĄņłśņĀĢņ▓┤ Ļ│ĀņĀĢ ļČĆņ£äņØś Ļ│Ąļ¦ē ļśÉļŖö Ļ▓░ļ¦ēņØś ņŚ╝ņ”Ø ļ░Å ņåÉņāü ļō▒ņØś ĒĢ®ļ│æņ”ØņØ┤ ļ░£ņāØ Ļ░ĆļŖźĒĢśļŗżļŖö ĒĢ£Ļ│äņĀÉņØ┤ ņ׳ļŗż. Canabrava et al [8]ņØĆ ņØ┤ļ¤¼ĒĢ£ ņłĀ Ēøä ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ņ£äņ╣ś ņØ┤ņāüņØä Ēö╝ĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļŖö ņłśņĀĢņ▓┤ ņ║ĪņŖÉņØä ņ×öņŚ¼ļ¼╝ ņŚåņØ┤ ļ¬©ļæÉ ņĀ£Ļ▒░ĒĢśļŖö Ļ▓ā, ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ Ļ│ĀņĀĢĒĢśļŖö ņŗżņØś ņןļĀźņØä ņĀüņĀłĒ׳ ĒĢ┤ņĢ╝ ĒĢ£ļŗżĻ│Ā ĻĖ░ņłĀĒĢśņśĆļŗż.
ņ£äņÖĆ ņ£Āņé¼ĒĢśĻ▓ī ņØ┤ļ▓ł ņ”ØļĪĆņŚÉņä£ļŖö ņØĖĻ│ĄņłśņĀĢņ▓┤ļź╝ Ļ│ĀņĀĢĒĢśĻĖ░ ņĀäņŚÉ ņĀäļ░®ņ£╝ļĪ£ ĒāłņČ£ļÉ£ ņ£Āļ”¼ņ▓┤ļź╝ ņĀ£Ļ▒░ĒĢśņśĆĻ│Ā polyprophyleneņŗżņØä ņĀüņĀłĒĢ£ ĻĖĖņØ┤ļĪ£ ņ×Éļź┤Ļ│Ā ļģ╣ņØĖ ļÆż Ļ│ĀņĀĢĒĢśņŚ¼ ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ņ£äņ╣ś ļ│ĆĒÖöĻ░Ć ņāØĻĖ░ņ¦Ć ņĢŖļÅäļĪØ ĒĢśņśĆļŗż.
ņĢäņ¦ü Ēöīļ×£ņ¦Ć ļ░®ņŗØņØś Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØ┤ ļäÉļ”¼ ņŗ£Ē¢ēļÉśņ¦Ć ņĢŖņĢä ĻĘĖ ņןņĀÉĻ│╝ ļŗ©ņĀÉņŚÉ ļīĆĒĢ┤ņä£ ņל ņĢīļĀżņĀĖ ņ׳ņ¦Ć ņĢŖņØĆ ļČĆļČäņØ┤ ņ׳ņ¦Ćļ¦ī ļ│Ė ņ”ØļĪĆņŚÉņä£ņÖĆ Ļ░ÖņØ┤ ņ£ĀņÜ®ĒĢśĻ▓ī ņō░ņØ╝ ņłś ņ׳ļŖö ļ░®ņŗØņØ┤ļØ╝ ņāØĻ░üļÉśļ®░ ņČöĒøä ļŹö ļ¦ÄņØĆ ņ”ØļĪĆļź╝ ĒåĄĒĢ┤ ĒÜ©ņ£©ņä▒Ļ│╝ ņĢłņĀĢņä▒ņØä ļ│┤ņÖäĒĢ┤ ļéśĻ░ĆņĢ╝ ĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
Figure┬Ā1.
Intraoperative findings. (A) Dislocated intraocular lens. (B) 5-0 polypropylene was inserted to vitreous and passes through one end of the intraocular lens.

Figure┬Ā2.
Intraoperative findings. (A) 5-0 polypropylene is drawn out of the eye. (B) The ends of the 5-0 polypropylene were cut. (C) The ends of the 5-0 polypropylene were melted by Low-Temperature Cautery (Accu-Temp®; Beaver-Visitec International Inc., Waltham, MA, USA). (D) Sclera and conjunctiva was sutured.

REFERENCES
1) Por YM, Lavin MJ. Techniques of intraocular lens suspension in the absence of capsular/zonular support. Surv Ophthalmol 2005;50:429-62.


3) Sasahara M, Kiryu J, Yoshimura N. Endoscope-assisted transscleral suture fixation to reduce the incidence of intraocular lens dislocation. J Cataract Refract Surg 2005;31:1777-80.


5) Yamane S, Ito A. Flanged fixation: Yamane technique and its application. Curr Opin Ophthalmol 2020;32:19-24.

6) Canabrava S, Andrade N Jr, Henriques PR. Scleral fixation of a 4-eyelet foldable intraocular lens in patients with aphakia using a 4-flanged technique. J Cataract Refract Surg 2021;47:265-9.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print