|
 |
| Ann Optom Contact Lens > Volume 20(4); 2021 > Article |
|
Abstract
ĻĄ┤ņĀłĻĄÉņĀĢ, ĻĘ╝ņŗ£ņ¦äĒ¢ē ņ¢ĄņĀ£, ĻĘĖļ”¼Ļ│Ā ļ»ĖņÜ® ļ¬®ņĀü ļō▒ ņĮśĒāØĒŖĖļĀīņ”łņØś ņé¼ņÜ®ņØĆ ĻŠĖņżĆĒ׳ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗż. ņĮśĒāØĒŖĖļĀīņ”łņØś ņé¼ņÜ®ņØĆ Ļ░üļ¦ēĒæ£ļ®┤ņŚÉ ņŚ¼ļ¤¼Ļ░Ćņ¦Ć ņśüĒ¢źņØä ņŻ╝Ļ▓ī ļÉśļŖöļŹ░, ļłłļ¼╝ĒØÉļ”äņØś ļ░®ĒĢ┤, Ļ░üļ¦ēņāüĒö╝ņäĖĒżņØś ļ»ĖņäĖņåÉņāü, Ļ░üļ¦ēņØś ņĀĆņé░ņåī, Ļ░üļ¦ē ļ®┤ņŚŁ ļ│ĆĒÖö, ĻĘĖļ”¼Ļ│Ā ņśżņŚ╝ļ¼╝ņ¦łņŚÉņØś ļģĖņČ£ ļō▒ņ£╝ļĪ£ Ļ░ÉņŚ╝ņŚÉ ņØśĒĢ£ Ļ░üļ¦ēĻ░ÉņŚ╝ņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņ░®ņÜ®ĒĢśļŹś ĒÖśņ×ÉĻ░Ć Ļ░üļ¦ēņŚ╝ņ£╝ļĪ£ ļé┤ņøÉ ņŗ£ Ļ░ÉņŚ╝ņØĖņ¦Ć ļ╣äĻ░ÉņŚ╝ņØĖņ¦Ć Ļ░Éļ│äĒĢśĻ│Ā, Ļ░ÉņŚ╝ņØ┤ļØ╝ļ®┤ ņøÉņØĖ ĻĘĀņŻ╝ļź╝ ņ░ŠĻ│Ā ņĀüņĀłĒĢ£ ņ╣śļŻīļź╝ ņŗĀņåŹĒĢśĻ▓ī ĒĢśļŖö Ļ▓āņØ┤ ņśłĒøäņŚÉ ņżæņÜöĒĢśļŗż. ļśÉĒĢ£ ļČĆņĀüņĀłĒĢ£ ļĀīņ”ł Ļ┤Ćļ”¼Ļ░Ć Ļ░ÉņŚ╝ ņ£Āļ░£Ļ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ņ£╝ļ»ĆļĪ£ ņĀüņĀłĒĢ£ ĒÖśņ×É ĻĄÉņ£ĪņØä ņŗ£Ē¢ēĒĢśļÅäļĪØ ĒĢśĻ│Ā, ņĀĢĻĖ░ņĀüņØĖ ņĢłĻ│╝ ņ¦äļŻīļź╝ ĒåĄĒĢ┤ ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ Ļ░ÉņŚ╝ņØś ņ£äĒŚśņä▒ņØä ņżäņŚ¼ņĢ╝ ĒĢśĻ▓Āļŗż.
Abstract
The use of contact lenses for correcting refraction, suppressing myopia progression, and cosmetic purposes is increasing steadily. Contact lenses have various effects on the corneal surface and corneal infection can occur following obstruction of tear flow, micro-damage to corneal epithelial cells, corneal hypoxia, changes in corneal immunity, and exposure to contaminants. When a patient who used to wear contact lenses presents with keratitis, it is important to distinguish whether it is an infection; if it is an infection, it is important to find the causative strain and promptly treat it appropriately. Since improper lens care is related to infection, appropriate patient education is necessary, and the risk of contact lens infection should be reduced through regular ophthalmic examinations.
ļłłņØś ņÖĖļČĆ Ēæ£ļ®┤ņŚÉļŖö ļ»ĖņāØļ¼╝ ĻĄ░ļØĮņØ┤ Ļ▒░ņØś ĒśĢņä▒ļÉśņ¦Ć ņĢŖņ£╝ļ®░, ņŗ£Ļ░äņØ┤ ĒØÉļź┤ļ®┤ņä£ ĻĄ░ļØĮņØ┤ ņ¦ĆņåŹļÉśĻ│Ā ņ”ØĻ░ĆĒĢśĻĖ░ļ│┤ļŗżļŖö ņĢłĻĄ¼ņØś ņĀĢņāüņĀüņØĖ ļ░®ņ¢┤ĻĖ░ņĀäņØä ĒåĄĒĢ┤ ļ│æņøÉĻĘĀņØ┤ ņĀ£Ļ▒░ļÉ£ļŗż. ņĮśĒāØĒŖĖļĀīņ”łņØś ņé¼ņÜ®ņØĆ Ļ░üļ¦ēĒæ£ļ®┤ņŚÉ ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņśüĒ¢źņØä ņŻ╝Ļ▓ī ļÉśļŖöļŹ░, ļłłļ¼╝ĒØÉļ”äņØś ļ░®ĒĢ┤, Ļ░üļ¦ēņāüĒö╝ņäĖĒżņØś ļ»ĖņäĖņåÉņāü, Ļ░üļ¦ēņØś ņĀĆņé░ņåī, Ļ░üļ¦ē ļ®┤ņŚŁ ļ│ĆĒÖö, ĻĘĖļ”¼Ļ│Ā ņśżņŚ╝ļ¼╝ņ¦łņŚÉņØś ļģĖņČ£ ļō▒ņ£╝ļĪ£ Ļ░ÉņŚ╝ņŚÉ ņØśĒĢ£ Ļ░üļ¦ēĻ░ÉņŚ╝ņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ļśÉĒĢ£ ļ│æņøÉņä▒ ļ»ĖņāØļ¼╝ļōżņØĆ ļĀīņ”łņŚÉļŖö ņēĮĻ▓ī ņ£Āņ░®ļÉśĻ│Ā ĻĄ░ļØĮĒÖöĒĢśļŖö Ļ▓ĮĒ¢źņØ┤ ņ׳ņ£╝ļ®░ ļłłņØś ņāüņ×¼ĻĘĀņ▓śļ¤╝ ņēĮĻ▓ī ņĀ£Ļ▒░ļÉśņ¦Ć ņĢŖļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[1]. ņĮśĒāØĒŖĖļĀīņ”łņÖĆ Ļ┤ĆļĀ©ļÉ£ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØś ĒŖ╣ņ¦ĢĻ│╝ ņ¦äļŗ©, ĻĘĖļ”¼Ļ│Ā ņ╣śļŻīļ▓ĢņŚÉ ļīĆĒĢ┤ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ņŚ░ņåŹņ░®ņÜ® ņĮśĒāØĒŖĖļĀīņ”łņØś Ļ▓ĮņÜ░ ļ¦żņØ╝ņ░®ņÜ® ņĮśĒāØĒŖĖļĀīņ”łņŚÉ ļ╣äĒĢ┤ Ļ░ÉņŚ╝ ņ£äĒŚśļÅäĻ░Ć ļŹö ļåÆļŗż. ļĀīņ”ł Ēæ£ļ®┤ņØś ņ╣©ņ░®ņØä ņżäņ×äņ£╝ļĪ£ņŹ© ņäĖĻĘĀ ņ£Āņ░®ņØä ņżäņŚ¼ ņŚ░ņåŹņ░®ņÜ® ņĮśĒāØĒŖĖļĀīņ”łņŚÉ ņØśĒĢ£ Ļ░üļ¦ēņŚ╝ņØä Ļ░Éņåīņŗ£ĒéżĻĖ░ ņ£äĒĢ┤ Ļ░£ļ░£ļÉ£ ņØ╝ĒÜīņÜ® ļĀīņ”łņØś ĒÜ©Ļ│╝ļŖö ļ»ĖĒØĪĒĢśņŚ¼ ļ¦żņØ╝ņ░®ņÜ® ņĮśĒāØĒŖĖļĀīņ”łļéś rigid gas permeable (RGP)ļĀīņ”łļ│┤ļŗż Ļ░üļ¦ēņŚ╝ņØś ļ░£ņāØļźĀņØ┤ ļŹö ļåÆļŗż. ņŗżņĀ£ļĪ£ ņØ╝ĒÜīņÜ® ļĀīņ”łņŚÉ ņØśĒĢ£ Ļ░üļ¦ēņŚ╝ņØś ļ░£ņāØ ļ╣łļÅäļŖö ņŚ░ņåŹņ░®ņÜ® ņĮśĒāØĒŖĖļĀīņ”łņÖĆ Ļ▒░ņØś ļ╣äņŖĘĒĢ£ļŹ░, ņØ┤ļŖö ļ¦ÄņØĆ ņØ╝ĒÜīņÜ® ļĀīņ”ł ņ░®ņÜ®ņ×ÉļōżņØ┤ ņłśļ®┤ ņŗ£ ļĀīņ”łļź╝ ņ░®ņÜ®ĒĢśĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ņäĖĻĘĀ Ļ░üļ¦ēņŚ╝ņØś ļ░£ņāØ ņ£äĒŚśņŚÉņä£ļŖö ņłśļ®┤ ņŗ£ ļĀīņ”ł ņ░®ņÜ® ņŚ¼ļČĆĻ░Ć Ļ░Ćņן ņżæņÜöĒĢ£ ņØĖņ×ÉņØ┤ļŗż. RGPļĀīņ”łļź╝ ņ░®ņÜ®ĒĢśļŖö Ļ▓ĮņÜ░ņŚÉļÅä ļĀīņ”łļź╝ ņ░®ņÜ®ĒĢ£ ņ▒äļĪ£ ņ×ÉĻ▓ī ļÉśļ®┤ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢĀ ņ£äĒŚśņä▒ņØ┤ ņ”ØĻ░ĆĒĢśĻ▓ī ļÉ£ļŗż[2,3].
ņśżņŚ╝ļÉ£ ņĮśĒāØĒŖĖļĀīņ”ł ļ│┤ņĪ┤ņĢĪ ļ░Å ņŗØņŚ╝ņłśĻ░Ć Ļ░üļ¦ēņŚ╝ ļ░£ņāØņŚÉ ņżæņÜöĒĢ£ ņ£äĒŚśņØĖņ×ÉņØ┤ļ»ĆļĪ£ ļĀīņ”ł ņé¼ņÜ®ņ×É ĻĄÉņ£ĪņØ┤ ņżæņÜöĒĢśļŗż. ļĀīņ”ł ļ¼┤ņ”Øņāü ļĀīņ”ł ņ░®ņÜ®ņ×ÉļōżņØś ņÜ®ĻĖ░ ņżæ 24%ņŚÉņä£ ņäĀņāü ņ¦äĻĘĀ(filamentous fungi)Ļ│╝ ĒÜ©ļ¬©ņŚÉ ņØśĒĢ£ ņśżņŚ╝ņØ┤ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż[4]. ļ│┤ņĪ┤ ņÜ®ĻĖ░ņŚÉņä£ ļČäļ”¼ļÉśļŖö Ļ░Ćņן ņØ╝ļ░śņĀüņØĖ ņóģļōżņØĆ Cladosporidium spp., Candida spp., Fusarium solani, Aspergillus spp., Exophiala spp., Phoma spp.ņśĆļŗż. ĒŖ╣Ē׳ Ļ░Ćņŗ£ņĢäļ®öļ░öņŚÉ ņØśĒĢ£ ļ│┤Ļ┤ĆņÜ®ĻĖ░ņØś ņśżņŚ╝ņØĆ ņ░®ņÜ®ņ×ÉņØś 4-10%ņŚÉņä£ ļ│┤Ļ│ĀļÉśņŚłļŗż[5]. ņłśļ®┤ ņŗ£ ļĀīņ”ł ņ░®ņÜ®ņØä Ēö╝ĒĢśĻ│Ā, ļ¦żņØ╝ ņ░®ņÜ® ļĀīņ”łļź╝ ņןĻĖ░ ņé¼ņÜ®ĒĢśņ¦Ć ņĢŖļÅäļĪØ ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ļĀīņ”ł ņĘ©ĻĖē ņĀäĒøä ļ¼╝Ļ│╝ ļ╣äļłäļĪ£ ņåÉņØä ņö╗ņ£╝ļ®░ ļĀīņ”łļź╝ ņäĖĻĘĀ ļ▓łņŗØņØ┤ ņē¼ņÜ┤ ņŗØņŚ╝ņłśļ¦īņ£╝ļĪ£ ņäĖņ▓Ö, ļ│┤Ļ┤ĆĒĢśņ¦Ć ņĢŖņĢäņĢ╝ ĒĢ£ļŗż. ņĮśĒāØĒŖĖļĀīņ”łņØś ņäĖņ▓ÖņØĆ ļĀīņ”łļź╝ ņåÉļ░öļŗźņŚÉ ņś¼ļĀżļåōĻ│Ā ļŗżļ¬®ņĀüĻ┤Ćļ”¼ņÜ®ņĢĪņØä ļ¢©ņ¢┤ļō£ļ”░ Ēøä, 20ņ┤łĻ░Ćļ¤ē ņåÉĻ░ĆļØĮņØä ņØ┤ņÜ®ĒĢ┤ ļĀīņ”ł Ēæ£ļ®┤ņØä ļ¼Ėņ¦Ćļź┤Ļ│Ā 5ņ┤łĻ░Ćļ¤ē ļŗżļ¬®ņĀüĻ┤Ćļ”¼ņÜ®ņĢĪņ£╝ļĪ£ ĒŚ╣ĻĄ░ļŗż. Ļ░üĻ░üņØś ņĀ£ĒÆłņŚÉņä£ ĻČīņןĒĢśļŖö ņåīļÅģ ņŗ£Ļ░äļ¦īĒü╝ ļŗżļ¬®ņĀü Ļ┤Ćļ”¼ņÜ®ņĢĪņŚÉ ļŗ┤Ļ░Ć ļæÉņ¢┤ņĢ╝ ņøÉĒĢśļŖö ņåīļÅģ ĒÜ©Ļ│╝ļź╝ ņ¢╗ņØä ņłś ņ׳ļŗż. ņĮśĒāØĒŖĖļĀīņ”ł ļ│┤Ļ┤Ć ņÜ®ĻĖ░ņØś ņśżņŚ╝ņØä ņżäņØ┤ĻĖ░ ņ£äĒĢ┤ņä£ļŖö ļĀīņ”ł ņäĖņ▓ÖņĢĪņØä ļ¼╗Ē×ī ļ®┤ļ┤ēņ£╝ļĪ£ Ļ╣©ļüŚņØ┤ ļŗ”ņĢäļé┤Ļ│Ā ļ£©Ļ▒░ņÜ┤ ļ¼╝ļĪ£ 10ļČä ņØ┤ņāü ņåīļÅģĒĢ£ ļÆż Ļ│ĄĻĖ░ ņżæņŚÉ ļ¦Éļ”¼ļŖö Ļ▓āņØä ņŻ╝ĻĖ░ņĀüņ£╝ļĪ£ ņŗ£Ē¢ēĒĢśļ®░, 3-6Ļ░£ņøöļ¦łļŗż ļĀīņ”ł ņÜ®ĻĖ░ļź╝ ĻĄÉņ▓┤ĒĢśļŖö Ļ▓āņØ┤ ņóŗļŗż.
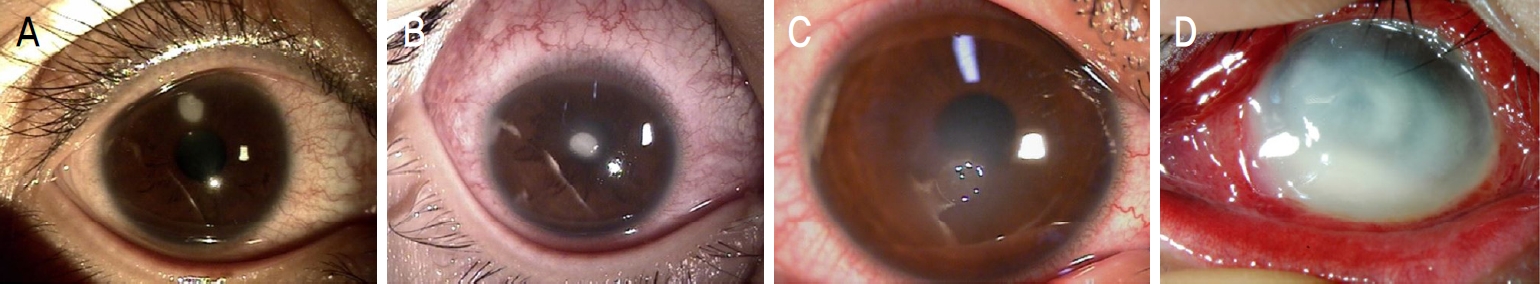
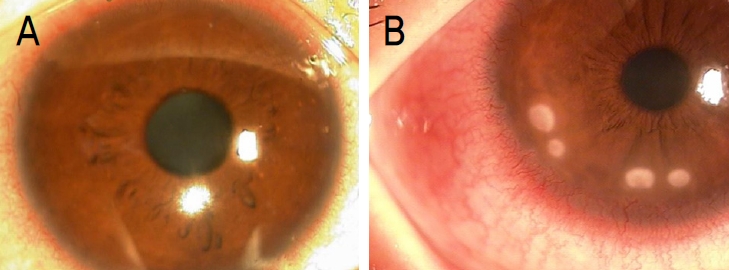
ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņ░®ņÜ®ĒĢśļŹś ĒÖśņ×ÉĻ░Ć ļłłņØś ņČ®ĒśłĻ│╝ ĒåĄņ”ØņØä ĒśĖņåīĒĢśĻ│Ā Ļ░üļ¦ēņ╣©ņ£ż ļ░Å ĻČżņ¢æ ņåīĻ▓¼ņØä ļ│┤ņØĖļŗżļ®┤ Ļ░ÉņŚ╝ņŚÉ ņØśĒĢ£ Ļ░üļ¦ēĻČżņ¢æņØ╝ Ļ░ĆļŖźņä▒ņØ┤ ļ¦ÄĻ│Ā, ņøÉņØĖ ĻĘĀņŻ╝ļĪ£ļŖö ņäĖĻĘĀ, ņ¦äĻĘĀ, ĻĘĖļ”¼Ļ│Ā Ļ░Ćņŗ£ņĢäļ®öļ░ö ļō▒ņØ┤ ņ׳ņ£╝ļ®░, Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖ ĻĘĀņŻ╝ļŖö ļģ╣ļåŹĻĘĀ(P. aeruginosa)ņØ┤ļŗż. ņŗĀņåŹĒĢ£ Ļ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņ¦äļŗ©ņØ┤ ņØ┤ļŻ©ņ¢┤ņĀĖņĢ╝ ĒĢśļŖöļŹ░, Ļ░üļ¦ēņØä ņ░░Ļ│╝ĒĢśņŚ¼ ņŚ╝ņāē(KOH, Gram)Ļ▓Ćņé¼ļź╝ ĒĢśĻ│Ā Ļ░üļ¦ēĻ│╝ ņĮśĒāØĒŖĖļĀīņ”łļź╝ ļ¬©ļæÉ ļ░░ņ¢æĻ▓Ćņé¼ĒĢ┤ņĢ╝ ĒĢ£ļŗż. Ļ░üļ¦ēĻČżņ¢æņØĆ ņøÉņØĖ ĻĘĀņŻ╝ņŚÉ ļö░ļØ╝ ĒŖ╣ņ¦ĢņĀüņØĖ ņ╣©ņ£ż ļ░Å ĻČżņ¢æņØś ļ¬©ņ¢æ, ĻĘĖļ”¼Ļ│Ā ļ│æļ│ĆņØś ņ¦äĒ¢ē ņåŹļÅäļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳ņ£╝ļ»ĆļĪ£, ņŚ╝ņāē ļ░Å ļ░░ņ¢æĻ▓Ćņé¼ Ļ▓░Ļ│╝Ļ░Ć ļéśņśżĻĖ░ ņĀäĻ╣īņ¦Ć ņøÉņØĖ ĻĘĀņŻ╝ļź╝ ņśłņāüĒĢśĻ│Ā ņ╣śļŻīĒĢśĻ▓ī ļÉ£ļŗż[6,7]. ņäĖĻĘĀĻ░üļ¦ēĻČżņ¢æņØś Ļ▓ĮņÜ░ ļ╣äĻĄÉņĀü Ļ▓ĮĻ│äĻ░Ć ļ¬ģĒÖĢĒĢśĻ│Ā ņ¦äĒ¢ēņØ┤ ļ╣ĀļźĖ ĒÄĖņØ┤ļŗż. ĒŖ╣Ē׳ ļģ╣ļåŹĻĘĀņØś Ļ▓ĮņÜ░ ņ¦äĒ¢ēņØ┤ ļ¦żņÜ░ ļ╣Āļź┤ļ®░, ļ░ĆļÅäĻ░Ć ļåÆņØĆ ĻĖ░ņ¦łņ╣©ņ£ż, ņŗ¼ĒĢ£ ĒÖöļåŹĻ│╝ ņĢĪĒÖöĻ┤┤ņé¼ļź╝ ļ│┤ņØ┤Ļ│Ā Ļ░üļ¦ēņ▓£Ļ│ĄņØä ņØ╝ņ£╝Ēé¼ ņłś ņ׳ļŗż. ĒĢśņ¦Ćļ¦ī ļģ╣ļåŹĻĘĀļÅä ļŗżņ¢æĒĢ£ ĒśĢĒā£ņØś ļ¬©ņ¢æņØä ļ│┤ņØ╝ ņłś ņ׳ļŗż(Fig. 1). ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØĆ ņŻ╝ļĪ£ Fusarium solani, Aspergillus spp., Candida spp.ņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ļŗż. Fusarium spp.ņÖĆ Aspergillus spp.ļŖö ĻĘĀņé¼ļź╝ ņāØņé░ĒĢśļŖö Ļ╣āĒäĖ ļ¬©ņ¢æņØś ĻĄ░ļØĮņØä ĒśĢņä▒ĒĢśļŖö Ļ│░ĒīĪņØ┤(ņŗż ļ¬©ņ¢æ ņ¦äĻĘĀ)ņØ┤Ļ│Ā Candida spp.ļŖö Ļ░Ćņä▒ĻĘĀņé¼ļź╝ ņāØņé░ĒĢśļŖö ĒÜ©ļ¬©ņØ┤ļŗż. Ļ╣āĒäĖ ļ¬©ņ¢æņØś Ļ░Ćņןņ×Éļ”¼, Ļ▒┤ņĪ░ĒĢśĻ│Ā Ļ▒░ņ╣£ ļŖÉļéīņØś ņ╣©ņ£ż, Ļ░üļ¦ēĒæ£ļ®┤ņ£╝ļĪ£ļČĆĒä░ ļŗżņåī ņ£ĄĻĖ░ļÉ£ ļō»ĒĢ£ ļ│æļ│Ć ļō▒ņØ┤ Ļ┤Ćņ░░ļÉ£ļŗżļ®┤ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØä ņØśņŗ¼ĒĢ┤ņĢ╝ ĒĢ£ļŗż[8,9]. Ļ░Ćņŗ£ņĢäļ®öļ░öĻ░Ć Ļ░üļ¦ēņŚ╝ņØä ņØ╝ņ£╝Ēé¼ ņłś ņ׳ļŖö ļīĆĒæ£ņĀüņØĖ Ļ▓ĮņÜ░ļĪ£ļŖö ņśżņŚ╝ļÉ£ ļ¼╝ņØ┤ ļłłņŚÉ ļōżņ¢┤Ļ░ä Ļ▓ĮņÜ░, ņĢłņÖĖņāüņØä ņ×ģņØĆ Ļ▓ĮņÜ░, ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņ░®ņÜ®ĒĢ£ Ļ▓ĮņÜ░ļź╝ ļōż ņłś ņ׳ļŖöļŹ░, ņØ┤ ņżæņŚÉņä£ ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņØ┤ Ļ░Ćņן ņ£äĒŚśĒĢśļŗż. ņĢäļ®öļ░öņä▒ ņøÉņČ®Ļ░üļ¦ēņŚ╝ņØś ņ¦äĒ¢ēņØĆ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝Ļ│╝ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ņäĖĻĘĀĻ░üļ¦ēņŚ╝ļ¦īĒü╝ ļ╣Āļź┤ņ¦ĆļŖö ņĢŖļŗż. ņØ╝ļ░śņĀüņØĖ ņ¦ĢĒøäļĪ£ļŖö Ļ░üļ¦ē ņ░®ņāē, Ļ░Ćņä▒ņłśņ¦Ć(pseudodendrites) ĒśĢņä▒, ņāüĒö╝ņ╣©ņ£ż, ņĢ×ĻĖ░ņ¦łņ╣©ņ£żņØ┤ ņ׳ņ£╝ļ®░ ņØ┤ļŖö ĻĄŁņåīņĀü, ĒÖĢņé░ņä▒, ļ░®ņé¼ĒśĢņØś Ļ░üļ¦ēņŗĀĻ▓Į(keratoneuritis) ĒśĢĒā£ņØ╝ ņłś ņ׳ļŗż[10,11].
ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä ļéśĒāĆļé£ ļ│æļ│Ć ņżæņŚÉ ļ╣äĻ░ÉņŚ╝ņä▒ ļ│æļ│ĆļÅä ņ׳ņ£╝ļ»ĆļĪ£ Ļ░Éļ│äņØ┤ ĒĢäņÜöĒĢśļŗż. ļīĆĒæ£ņĀüņ£╝ļĪ£ ļ«żņŗĀļ│╝(Mucin ball)ņØ┤ Ļ░üļ¦ēņØä ļłīļ¤¼ņä£ ļéśĒāĆļéśļŖö ņāüĒö╝ņśżļ¬®(epithelial pit)Ļ│╝ ņ£żļČĆ ĒśłĻ┤ĆņŚÉņä£ ļ░░ņČ£ļÉ£ ņŚ╝ņ”ØņäĖĒżĻ░Ć Ļ░üļ¦ēņŗżņ¦łņŚÉ ņ╣©Ēł¼ĒĢ┤ņä£ ļ░£ņāØĒĢśļŖö Ļ░üļ¦ēņ╣©ņ£żņØ┤ ņ׳ļŗż(Fig. 2) [12,13]. ĒĢśņ¦Ćļ¦ī ĒĢŁņāü Ļ░ÉņŚ╝ņŚÉ ņØśĒĢ£ ļ│æļ│ĆņØä ņŚ╝ļæÉņŚÉ ļæÉĻ│Ā Ļ▓Ćņé¼ĒĢśĻ│Ā ņ╣śļŻīĒĢ┤ņĢ╝ ĒĢ£ļŗż.
ņ╣śļŻīļŖö Ļ░üļ¦ēļ│æļ│ĆņØ┤ ņ¦äĻĘĀ ļśÉļŖö Ļ░Ćņŗ£ņĢäļ®öļ░öņØś ĒŖ╣ņ¦ĢņĀüņØĖ ņåīĻ▓¼ņØä ļ│┤ņØ┤ņ¦Ć ņĢŖļŖöļŗżļ®┤ Ļ░üļ¦ēņ░░Ļ│╝ņØś Ļ▓░Ļ│╝Ļ░Ć ĒÖĢņØĖļÉśĻĖ░ ņĀäĻ╣īņ¦ĆļŖö Ļ┤æļ▓öņ£ä ĒĢŁņāØņĀ£ļź╝ ņé¼ņÜ®ĒĢ£ļŗż. ņ╣śļŻī ņ┤łĻĖ░ņŚÉļŖö ņĀÉņĢłĒĢŁņāØņĀ£ Ēł¼ņŚ¼ļź╝ ņ×ÉņŻ╝ĒĢśĻ│Ā, ņ▓£Ļ│ĄņØś ņ£äĒŚśņØ┤ ņ׳ļŖö ņŗ¼ĒĢ£ Ļ░üļ¦ēĻČżņ¢æņØś Ļ▓ĮņÜ░ņŚÉļŖö ņĀÉņĢłņĢĮļ┐Éļ¦ī ņĢäļŗłļØ╝ ņĀäņŗĀņĀüņØĖ ĒĢŁņāØņĀ£ Ēł¼ņŚ¼ ļ░Å Ļ▓░ļ¦ēĒĢś ĒĢŁņāØņĀ£ ņŻ╝ņé¼ņØś ļ│æĒ¢ēļÅä ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ļŗż.
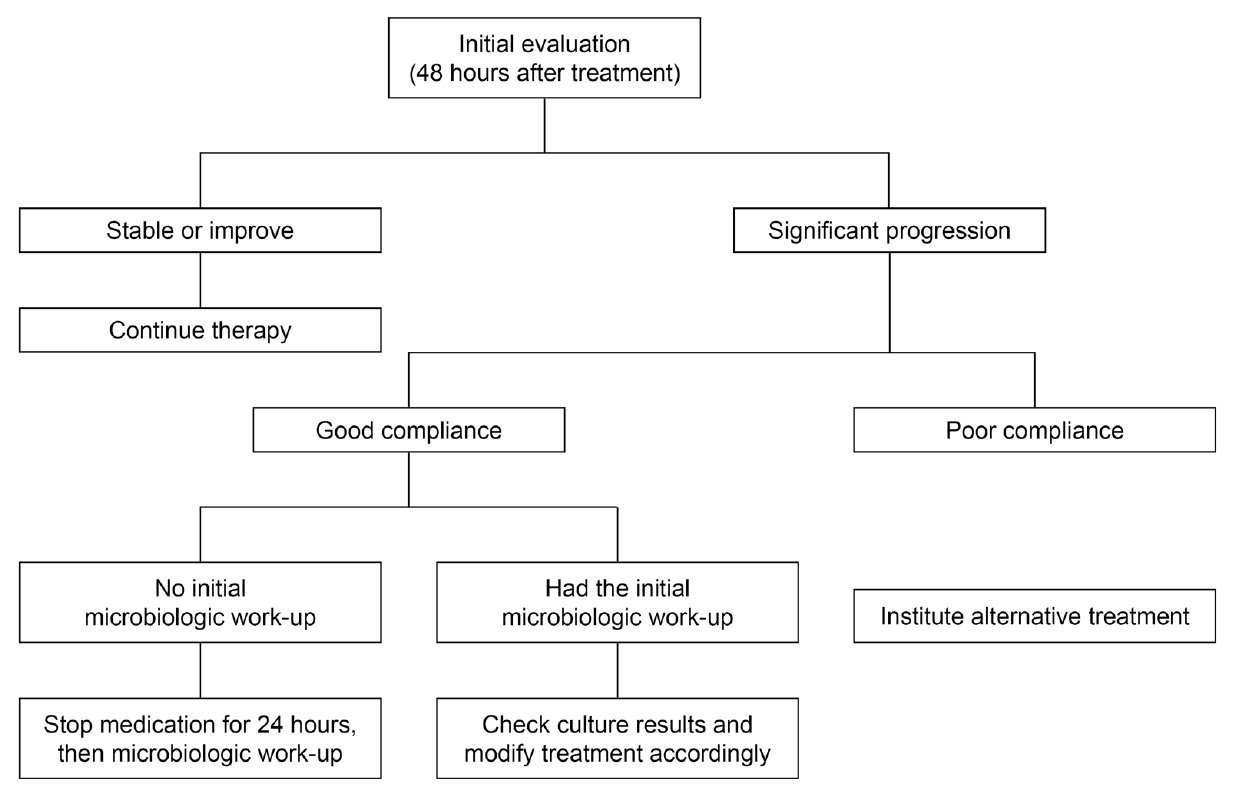
ņ×äņāü ļ░śņØæņØĆ ņ╣śļŻīļź╝ ņŗ£ņ×æĒĢśĻ│Ā 48ņŗ£Ļ░ä ĒøäņŚÉ ĒÅēĻ░ĆĒĢśļŖö Ļ▓āņØ┤ Ļ░Ćņן ņóŗļŗż(Fig. 3). ļģ╣ļåŹĻĘĀņØ┤ļéś ļŗżļźĖ ĻĘĖļ×īņØīņä▒ĻĘĀņŚÉ ņØśĒĢ£ Ļ░üļ¦ēņŚ╝ņØĆ ņĀüņĀłĒĢ£ ņ╣śļŻīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņ▓½ 24-48ņŗ£Ļ░ä ņé¼ņØ┤ņŚÉ ņŚ╝ņ”ØņØ┤ ņŗ¼ĒĢ┤ņ¦ł ņłś ņ׳ļŗż. ņØ╝ļ░śņĀüņ£╝ļĪ£ 48ņŗ£Ļ░ä ņØ┤ļé┤ņŚÉ ņ×äņāüņĀüņ£╝ļĪ£ ņĢłņĀĢļÉśĻ▒░ļéś ĒśĖņĀäļÉśņ¦Ć ņĢŖņ£╝ļ®┤ ņ┤łĻĖ░ ņ╣śļŻīļź╝ ļ│ĆĻ▓ĮĒĢ┤ņĢ╝ ĒĢ£ļŗż. 48ņŗ£Ļ░ä ņØ┤ĒøäņŚÉļÅä Ļ│äņåŹ ņĢģĒÖöļÉ£ļŗżļ®┤, ņøÉņØĖĻĘĀņØ┤ ņĢĮļ¼╝ņŚÉ Ļ░Éņłśņä▒ņØ┤ ņŚåĻ▒░ļéś ĒÖśņ×ÉņØś ņł£ņØæļÅäĻ░Ć ļéśņü£ Ļ▓ĮņÜ░ļź╝ ņāØĻ░üĒĢ┤ņĢ╝ ĒĢ£ļŗż. ļśÉĒĢ£ ļæÉ Ļ░Ćņ¦Ć ņØ┤ņāüņØś ĻĘĀņØ┤ ĒĢ©Ļ╗ś Ļ░ÉņŚ╝ļÉśņŚłņØä ņłśļÅä ņ׳ļŗż. ņ╣śļŻīņŚÉ ļ░śņØæņØ┤ ņŚåļŖö Ļ▓ĮņÜ░ ĒĢŁņāØņĀ£ Ļ░Éņłśņä▒Ļ▓Ćņé¼ Ļ▓░Ļ│╝ļź╝ ļŗżņŗ£ ĒĢ£ ļ▓ł ņ×ÉņäĖĒ׳ ĒÖĢņØĖĒĢśĻ│Ā ĒĢäņÜö ņŗ£ ņĀüņĀłĒĢ£ ņĢĮņĀ£ļĪ£ ļ░öĻŠĖĻ▒░ļéś, Ļ░Éņłśņä▒Ļ▓Ćņé¼ Ļ▓░Ļ│╝ņÖĆ Ēśäņ×¼ ņé¼ņÜ®ĒĢśĻ│Ā ņ׳ļŖö ņĢĮņĀ£Ļ░Ć ņĀüņĀłĒĢśļŗżļ®┤ ļ░░ņ¢æĻ▓Ćņé¼ļź╝ ļŗżņŗ£ ĒĢ£ļŗż. ĻĘĖļ”¼Ļ│Ā ĻĘĖ ņØ┤ĒøäņŚÉļŖö Ļ░üļ¦ēņāØĻ▓Ć(biopsy)ņØä ĒĢ┤ ļ│╝ ņłś ņ׳ļŗż. ņ╣śļŻīņŚÉ ļ░śņØæņØ┤ ņ׳ņ¢┤ņä£ ņĀÉņ░© ĒÜīļ│ĄļÉśļŗżĻ░Ć ļŹö ņØ┤ņāü ļ│æļ│ĆņØś ļ│ĆĒÖöĻ░Ć ļ│┤ņØ┤ņ¦Ć ņĢŖļŖöļŗżļ®┤, ņĢĮļ¼╝ņŚÉ ņØśĒĢ£ ļÅģņä▒ ļō▒ņØä ņāØĻ░üĒĢ┤ļ│┤ņĢäņĢ╝ ĒĢśĻ▓Āļŗż. ĒŖ╣Ē׳ Ļ░ĢĒÖöņĢłņĢĮ(fortified eyedrop)ņØä ņé¼ņÜ® ņżæņØ┤ļØ╝ļ®┤, Ļ░üļ¦ēņŚÉ ļÅģņä▒ņØä ļ│┤ņØ╝ ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņĀüņĀłĒĢ£ ņŗ£ĻĖ░ņŚÉ ņĢłņĢĮņØä ņżäņØ┤ļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż.
Ļ░üļ¦ēĻČżņ¢æņØś ņ╣śļŻī ņŗ£ņŚÉ ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ®ņØś ņןņĀÉņØĆ ņŚ╝ņ”ØņØä ņ¢ĄņĀ£ĒĢśņŚ¼ Ļ░üļ¦ēĒś╝ĒāüĻ│╝ ņØ┤ņŚÉ ļö░ļźĖ ņŗ£ļĀźņĀĆĒĢśļź╝ ņżäņØ╝ ņłś ņ׳ļŗż. ļŗ©ņĀÉņØĆ Ļ░ÉņŚ╝ ņ×¼ļ░£, ĻĄŁņåīņĀüņØĖ ļ®┤ņŚŁņ¢ĄņĀ£, ņĢäĻĄÉņ¦łĒĢ®ņä▒ ņĀĆĒĢ┤ļĪ£ ņØĖĒĢ┤ Ļ░üļ¦ēņ£ĄĒĢ┤, ņĢłņĢĢņāüņŖ╣ ļ░Å ļ░▒ļé┤ņן ĒśĢņä▒ ļō▒ņØ┤ļŗż. Ļ░üļ¦ēņ╣©ņ£żņØ┤ ņŗ£ņČĢņØä ņ╣©ļ▓öĒĢ£ Ļ▓ĮņÜ░ ĒĢŁņāØņĀ£ņ╣śļŻīņŚÉ ļö░ļØ╝ ĒśĖņĀäļÉśĻ│Ā ļéśņä£ ņĀüņ¢┤ļÅä 2-3ņØ╝ņØ┤ ņ¦Ćļé£ ļÆż ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ņČöĻ░ĆĒĢśņŚ¼ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ļŗż. ņØ┤ļĢī, ĒĢŁņāØņĀ£ļź╝ ņŖżĒģīļĪ£ņØ┤ļō£ļ│┤ļŗż ņ×ÉņŻ╝ ņĀÉņĢłĒĢ┤ņĢ╝ ĒĢ£ļŗż[14].
ņĮśĒāØĒŖĖļĀīņ”łņØś ņé¼ņÜ®ņØĆ ĻŠĖņżĆĒ׳ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗż. ĒŖ╣Ē׳ ņĄ£ĻĘ╝ņŚÉļŖö ĻĄ┤ņĀłņØ┤ņāüņØĆ ņŚåņ£╝ļéś ļŗżņ¢æĒĢ£ ņāēĻ╣ö ļ░Å ļ¼┤ļŖ¼ļĪ£ ņĀ£ņ×æļÉśļŖö ļ»ĖņÜ® ņĮśĒāØĒŖĖļĀīņ”łļź╝ Ēī©ņģśņØś ĒĢ£ ļČĆļČäņ£╝ļĪ£ ļ¦żņØ╝ ņ░®ņÜ®ĒĢśļŖö ņé¼ļ×īļōżņØ┤ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗż. ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņ░®ņÜ®ĒĢśļŹś ĒÖśņ×ÉĻ░Ć Ļ░üļ¦ēņŚ╝ņ£╝ļĪ£ ļé┤ņøÉ ņŗ£ Ļ░ÉņŚ╝ņØĖņ¦Ć ļ╣äĻ░ÉņŚ╝ņØĖņ¦Ć Ļ░Éļ│äĒĢśĻ│Ā, Ļ░ÉņŚ╝ņØ┤ļØ╝ļ®┤ ņøÉņØĖ ĻĘĀņŻ╝ļź╝ ņ░ŠĻ│Ā ņĀüņĀłĒĢ£ ņ╣śļŻīļź╝ ņŗĀņåŹĒĢśĻ▓ī ĒĢśļŖö Ļ▓āņØ┤ ņśłĒøäņŚÉ ņżæņÜöĒĢśļŗż. ļČĆņĀüņĀłĒĢ£ ļĀīņ”ł Ļ┤Ćļ”¼Ļ░Ć Ļ░ÉņŚ╝ ņ£Āļ░£Ļ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ņ£╝ļ»ĆļĪ£, ņłśļÅŚļ¼╝ņØ┤ ņĢäļŗī ņĀ£ļīĆļĪ£ ļÉ£ ļĀīņ”ł Ļ┤Ćļ”¼ ņÜ®ņĢĪņ£╝ļĪ£ ņäĖņ▓ÖĻ│╝ ļ│┤ņĪ┤ņØä ļ¦żņØ╝ ĒĢśļŖö Ļ▓āņØĆ ļ¼╝ļĪĀņØ┤Ļ│Ā, ļĀīņ”ł ņ╝ĆņØ┤ņŖżļź╝ 2-3ņØ╝ņŚÉ ĒĢ£ ļ▓ł ņäĖņ▓ÖĒĢśļŖö Ļ▓ā, ļĀīņ”ł Ļ┤Ćļ”¼ ņÜ®ņĢĪĻ│╝ ļĀīņ”ł ņ╝ĆņØ┤ņŖż ļśÉĒĢ£ ļĀīņ”łļź╝ ĻĄ¼ņ×ģĒĢĀ ļĢīļ¦łļŗż ņŻ╝ĻĖ░ņĀüņ£╝ļĪ£ ĻĄÉĒÖśĒĢśļŖö Ļ▓ā ļō▒ņØś ĻĄÉņ£ĪļÅä ļ¦żņÜ░ ņżæņÜöĒĢśĻ▓Āļŗż.
Figure┬Ā1.
Various appearances of corneal ulcer caused by P. aeruginosa after wearing contact lenses. (A) A 38-year-old female, soft contact lense. (B) A 13-year-old male, orthokeratology lense. (C) A 13-year-old female, soft contact lense. (D) 18-year-old male, soft contact lenses.
REFERENCES
1) Fleiszig SM, Efron N. Conjunctival flora in extended wear of rigid gas permeable contact lenses. Optom Vis Sci 1992;69:354-7.


2) Carnt N, Samarawickrama C, White A, Stapleton F. The diagnosis and management of contact lens-related microbial keratitis. Clin Exp Optom 2017;100:482-93.


3) Fleiszig SMJ, Kroken AR, Nieto V, et al. Contact lens-related corneal infection: Intrinsic resistance and its compromise. Prog Retin Eye Res 2020;76:100804.


4) Gray TB, Cursons RT, Sherwan JF, Rose PR. Acanthamoeba, bacterial, and fungal contamination of contact lens storage cases. Br J Ophthalmol 1995;79:601-5.



5) Devonshire P, Munro FA, Abernethy C, Clark BJ. Microbial contamination of contact lens cases in the west of Scotland. Br J Ophthalmol 1993;77:41-5.



6) Robboy MW, Comstock TL, Kalsow CM. Contact lens-associated corneal infiltrates. Eye Contact Lens 2003;29:146-54.


7) Kam KW, Yung W, Li GKH, et al. Infectious keratitis and orthokeratology lens use: a systematic review. Infection 2017;45:727-35.


8) Hu S, Fan VC, Koonapareddy C, et al. Contact lens-related Fusarium infection: case series experience in New York City and review of fungal keratitis. Eye Contact Lens 2007;33(6 Pt 1):322-8.


9) Oliveira Dos Santos C, Kolwijck E, van Rooij J, et al. Epidemiology and clinical management of Fusarium keratitis in the Netherlands, 2005-2016. Front Cell Infect Microbiol 2020;10:133.



10) Lorenzo-Morales J, Khan NA, Walochnik J. An update on Acanthamoeba keratitis: diagnosis, pathogenesis and treatment. Parasite 2015;22:10.



11) Cope JR, Collier SA, Schein OD, et al. Acanthamoeba Keratitis among Rigid Gas Permeable Contact Lens Wearers in the United States, 2005 through 2011. Ophthalmology 2016;123:1435-41.


12) Willcox MD, Hume EB. Differences in the pathogenesis of bacteria isolated from contact-lens-induced infiltrative conditions. Aust N Z J Ophthalmol 1999;27:231-3.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 1,530 View
- 38 Download
- Related articles
-
A Case of Late Onset Interlamellar Keratitis Associated with Trauma2015 March;14(1)
Clinical Study of Infectious Keratitis Caused by Contact Lens Wearing2015 March;14(1)
Endogenous Endophthalmitis Associated with Burn Injuny2007 December;6(1)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print