|
 |
| Ann Optom Contact Lens > Volume 20(3); 2021 > Article |
|
Abstract
ļ¬®ņĀü
ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņן ļ░Å ņłśņĀĢņ▓┤ĒøäļéŁņĀłņĀ£ ļÅÖņŗ£ņłśņłĀ ņØ┤Ēøä ņŗ£ļĀźĻ│╝ ĒÖ®ļ░śļæÉĻ╗śņØś ļ│ĆĒÖöļź╝ ĒÖĢņØĖĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
2012ļģä 3ņøöļČĆĒä░ 2015ļģä 1ņøöĻ╣īņ¦Ć ļ│ĖņøÉņŚÉņä£ ļ░▒ļé┤ņןņØ┤ ļÅÖļ░śļÉ£ ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņ£╝ļĪ£ ņ¦äļŗ©ļ░øĻ│Ā ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀ ļ░Å ņłśņĀĢņ▓┤ĒøäļéŁņøÉĒśĢņĀłņĀ£ņłĀņØä ļÅÖņŗ£ņŚÉ ļ░øņØĆ 57ļ¬ģņØś 57ņĢłņØä ļīĆņāüņ£╝ļĪ£ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźĻ│╝ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļź╝ ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ņłĀ ņĀä ĒÅēĻĘĀ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ 0.30 ┬▒ 0.23 logarithm of minimal angle of resolution (logMAR)ņśĆĻ│Ā ĒÅēĻĘĀ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö 442 ┬▒ 93 ╬╝mņśĆļŗż. ņłĀ Ēøä 12Ļ░£ņøöĻ╣īņ¦Ć ĒÅēĻĘĀ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ 0.08 ┬▒ 0.11 logMARļĪ£ ņ¦ĆņåŹņĀüņØĖ ĒśĖņĀäņØä ļ│┤ņśĆĻ│Ā ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö 386 ┬▒ 58 ╬╝mļĪ£ Ļ░ÉņåīĒĢśņśĆļŗż.
Abstract
Purpose
To investigate the functional and structural recovery period of idiopathic epiretinal membranes after phacovitrectomy with posterior capsulectomy.
Methods
From March 2012 to January 2015, 57 patients diagnosed with idiopathic epiretinal membranes with cataracts who underwent combined vitrectomy and cataract surgery with pars plana posterior capsulectomy were enrolled. The best-corrected visual acuity and central foveal thickness were analyzed retrospectively.
Results
The average best-corrected visual acuity before surgery was 0.30 ┬▒ 0.23 logarithm of minimal angle of resolution (logMAR), and the mean central foveal thickness was 442 ┬▒ 93 ╬╝m. As of the 12-month follow-up, the average postoperative best-corrected visual acuity had improved to 0.08 ┬▒ 0.11 logMAR, and the central foveal thickness after surgery had decreased to 386 ┬▒ 58 ╬╝m at 12 months.
ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØĆ ļ¦Øļ¦ēļé┤ņĖĪņØś Ēæ£ļ®┤ņŚÉ ņäĖĒżņ”ØņŗØņ£╝ļĪ£ ņØĖĒĢ£ ļ¦ēņØ┤ ĒśĢņä▒ļÉ©ņ£╝ļĪ£ņŹ© ļ¦Øļ¦ēņØś ĻĄ¼ņĪ░ņĀü ļ│ĆĒśĢņØä ņ£Āļ░£ĒĢśĻ│Ā ņØ┤ļĪ£ ņØĖĒĢ£ ļ│Ćņŗ£ņ”ØĻ│╝ ņŗ£ļĀźņĀĆĒĢśļź╝ ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢśļŖö ņ¦łĒÖśņØ┤ļŗż[1,2]. ņØ╝ļČĆ ĒÖśņ×ÉņŚÉņä£ļŖö ļ╣äņ¦äĒ¢ēņä▒ņØś Ļ▓ĮĻ│╝ļź╝ ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ļÅä ņ׳ņ£╝ļéś ļ¦ÄņØĆ Ļ▓ĮņÜ░ņŚÉņä£ ņŗ£Ļ░äņØ┤ ņ¦ĆļéĀņłśļĪØ ļ│Ćņŗ£ņ”ØņØś ņĢģĒÖö ļ░Å ņŗ£ļĀźņĀĆĒĢśļź╝ ĒśĖņåīĒĢśĻ▓ī ļÉ£ļŗż. ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņ╣śļŻīļĪ£ 1978ļģä Machemer [3]ņŚÉ ņØśĒĢ┤ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ¦ēņĀ£Ļ▒░ņłĀņØ┤ ņåīĻ░£ļÉ£ ņØ┤Ēøä, ņØ┤ļŖö ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś Ēæ£ņżĆņĀüņØĖ ņ╣śļŻīļĪ£ ņĀĢļ”ĮļÉśņŚłļŗż. ņØ┤Ēøä ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņłśņłĀ Ēøä ĻĖ░ļŖź ļ░Å ĒĢ┤ļČĆĒĢÖņĀü ļ│ĆĒÖöļź╝ ĒÖĢņØĖĒĢśļĀżļŖö ņŚ░ĻĄ¼ļōżņØ┤ ļ│┤Ļ│ĀļÉśņŚłņ£╝ļ®░, ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ¦ēņĀ£Ļ▒░ņłĀļ¦ī ņŗ£Ē¢ēĒĢśĻ▒░ļéś ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀņØä ĒĢ©Ļ╗ś ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ ļ¬©ļæÉ ņłśņłĀ ņĀäņŚÉ ļ╣äĒĢ┤ ņ£ĀņØśĒĢ£ ņŗ£ļĀźĒśĖņĀäĻ│╝ ĒĢ©Ļ╗ś ĒÖ®ļ░śļæÉĻ╗śņØś Ļ░Éņåīļź╝ ļ│┤ņśĆĻ│Ā ņØ┤ļŖö ņłśņłĀ ņĀä ņŗ£ļĀźĻ│╝ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņØĖļŗżļŖö Ļ▓āņØ┤ ņל ņĢīļĀżņĀĖ ņ׳ļŗż[4-8].
ĒĢśņ¦Ćļ¦ī ņłśņĀĢņ▓┤ņĢłņØś ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀĻ│╝ ĒĢ©Ļ╗ś ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀņØä ņŗ£Ē¢ēĒĢśļŖö Ļ▓ĮņÜ░ņŚÉļÅä ņłśņłĀ ĒøäņŚÉ ļ░£ņāØĒĢśļŖö ĒøäļéŁĒś╝ĒāüņØ┤ ņłśņłĀ Ēøä ņŗ£ļĀźĒÜīļ│ĄņØä ņĀĆĒĢśņŗ£Ēé¼ ņłś ņ׳ņ£╝ļ®░, ņØ┤ļŖö ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņłśņłĀ Ēøä ĒÜīļ│ĄņŚÉ ĒĢäņÜöĒĢ£ ĻĖ░Ļ░äņØä ĒÅēĻ░ĆĒĢśļŖö ļŹ░ ņśüĒ¢źņØä ļ»Ėņ╣Ā Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż[9-12]. ļö░ļØ╝ņä£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņĀ£Ļ▒░ļĪ£ ņØĖĒĢ£ ņ╣śļŻī ĒÜ©Ļ│╝ļź╝ ļ│┤ļŗż ņĀĢĒÖĢĒĢśĻ▓ī ĒÅēĻ░ĆĒĢśĻĖ░ ņ£äĒĢ┤ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņן ļ░Å ņłśņĀĢņ▓┤ĒøäļéŁņĀłņĀ£ņłĀņØä ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēĒĢśņŚ¼ ļ░▒ļé┤ņן ļ░Å ĒøäļéŁĒś╝ĒāüņØś ņśüĒ¢źņØä ļ░░ņĀ£ĒĢ£ Ēøä ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņŗ£ļĀźĒśĖņĀä ļ░Å ĒĢ┤ļČĆĒĢÖņĀüņØĖ ĻĄ¼ņĪ░ņØś ĒÜīļ│ĄņŚÉ ĒĢäņÜöĒĢ£ ĻĖ░Ļ░äņØä ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö 2012ļģä 3ņøöļČĆĒä░ 2015ļģä 1ņøöĻ╣īņ¦Ć ļ│ĖņøÉņŚÉņä£ ļ░▒ļé┤ņןņØ┤ ļÅÖļ░śļÉ£ ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņ£╝ļĪ£ ņ¦äļŗ©ļ░øĻ│Ā ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀ ļ░Å ņłĀ ņżæ ĒøäļéŁņøÉĒśĢņĀłņĀ£ņłĀņØä ļ░øņØĆ ĒÖśņ×É 57ļ¬ģņØś 57ņĢłņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ņāüņŚģņĀü ņØ┤ĒĢ┤Ļ┤ĆĻ│äĻ░Ć ņŚåņ£╝ļ®░ ĒŚ¼ņŗ▒ĒéżņäĀņ¢Ė(Declaration of Helsinki)ņØä ņżĆņłśĒĢśņśĆĻ│Ā ļ│ĖņøÉņØś ĻĖ░Ļ┤Ćņ£żļ”¼ņŗ¼ņé¼(Institutional Review Board) ņŖ╣ņØĖņØä ļ░øņĢśļŗż(ņŖ╣ņØĖ ļ▓łĒśĖ: 202007-001-01).
ņłśņłĀ ļīĆņāüņØĆ ņłĀ ņĀä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØ┤ 0.4 ņØ┤ĒĢśņØ┤Ļ▒░ļéś ņłĀ ņĀä ņŗ£ļĀźĻ│╝ Ļ┤ĆĻ│äņŚåņØ┤ ļ│Ćņŗ£ņ”ØņØä ĒśĖņåīĒĢśļŖö Ļ▓ĮņÜ░ļĪ£ ĒĢśņśĆļŗż. ņåŹļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņøÉņØĖņØ┤ ļÉĀ ņłś ņ׳ļŖö ļ¦Øļ¦ēĒśłĻ┤Ćņ¦łĒÖś, ņĢłļé┤ņŚ╝ņ”Øņ¦łĒÖś, ņÖĖņāü, ļ¦Øļ¦ēļ░Ģļ”¼ ļ░Å ņŚ┤Ļ│ĄņØ┤ ļÅÖļ░śļÉśņŚłĻ▒░ļéś ņłĀ Ēøä ņŗ£ļĀźĒÜīļ│ĄņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŖö Ļ░üļ¦ēņ¦łĒÖśņØ┤ļéś ļģ╣ļé┤ņן ļō▒ņØ┤ ļÅÖļ░śļÉ£ Ļ▓ĮņÜ░ņÖĆ ņłĀ Ēøä ļ¦Øļ¦ēņØś ĻĄ¼ņĪ░ņĀü ĒÜīļ│ĄņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŖö -6ļööņśĄĒä░ ņØ┤ņāüņØś Ļ│ĀļÅäĻĘ╝ņŗ£ ĒÖśņ×É ĻĘĖļ”¼Ļ│Ā ļŗ╣ļć© ĒÖśņ×ÉļŖö ļīĆņāüņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆļŗż.
ņłśņłĀņØĆ ņłÖļĀ©ļÉ£ ļŗ©ņØ╝ ņłĀņ×É(K.K.S)ņŚÉ ņØśĒĢ┤ņä£ ņŗ£Ē¢ēļÉśņŚłļŗż. ņĀÉņĢłļ¦łņĘ© Ēøä InfinitiTM Vision System (Alcon Laboratories Inc., Fort Worth, TX, USA)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ░▒ļé┤ņןņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆĻ│Ā ņØ┤Ēøä pinpoint ļ¦łņĘ©ĒĢś The Constellation┬« Vision System (Alcon Laboratories Inc., Fort Worth, TX, USA)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ 25Ļ▓īņØ┤ņ¦Ć 3ĒżĒŖĖ ĒÅēļ®┤ļČĆ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ņ¦äĒ¢ēĒĢśņśĆļŗż. ĒŖĖļ”¼ņĢöņŗ£ļåĆļĪĀņØä ņé¼ņÜ®ĒĢśņŚ¼ ņ£Āļ”¼ņ▓┤ņŚ╝ņāē Ēøä ļ¦ē ņ¦æĻ▓īļ¦īņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ¦Øļ¦ēņĢ×ļ¦ē ņĀ£Ļ▒░ļź╝ ņŗ£Ē¢ēĒĢśņśĆĻ│Ā ļ│äļÅäņØś ļé┤Ļ▓ĮĻ│äļ¦ē ņĀ£Ļ▒░ņłĀņØĆ ņČöĻ░ĆļĪ£ ņŗ£Ē¢ēĒĢśņ¦Ć ņĢŖņĢśļŗż. ņØ┤Ēøä 25Ļ▓īņØ┤ņ¦Ć ņ£Āļ”¼ņ▓┤ ņĀłņĀ£ĻĖ░ļź╝ ņä¼ļ¬©ņ▓┤ ĒÅēļ®┤ļČĆļź╝ ĒåĄĒĢ┤ ņłśņĀĢņ▓┤ĒøäļéŁ ņżæņŗ¼ņŚÉ ņ£äņ╣śņŗ£ņ╝£ ņżæņŗ¼ņŚÉņä£ ņŻ╝ļ│ĆļČĆļź╝ Ē¢źĒĢ┤ ņĢĮ 3 mm ņ¦üĻ▓ĮņØś ņøÉĒśĢ ļ¬©ņ¢æņ£╝ļĪ£ ĒøäļéŁņĀ£Ļ▒░ Ēøä ņłśņłĀņØä ņóģļŻīĒĢśņśĆļŗż. ņłĀ ņĀä ļ░Å ņłĀ Ēøä 1, 3, 6, 12Ļ░£ņøöĻ╣īņ¦Ć ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźĻ│╝ ņĢłņĢĢ, ņĢłņĀĆĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░, ņłĀ ņĀä ļ░Å ņłĀ Ēøä 3Ļ░£ņøöĻ│╝ 12Ļ░£ņøöņŚÉ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü(SpectralisTM OCT, Heidelberg engineering, Heidelberg, Germany)ņØä ĒåĄĒĢ┤ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗ś(central foveal thickness)ļź╝ ņĖĪņĀĢĒĢśņśĆĻ│Ā, ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ņ×ÉļÅÖ ņĖĪņĀĢļÉ£ ņłśņ╣śņŚÉņä£ ļČäĒĢĀņśżļźśĻ░Ć ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░Ļ░Ć ņŚåļŖöņ¦Ć ļ¬©ļæÉ ĒÖĢņØĖĒĢśņśĆļŗż.
ĒåĄĻ│ä ļČäņäØņØĆ SPSS Statistics version 20.0 (IBM Corp., Armonk, NY, USA) ņåīĒöäĒŖĖņø©ņ¢┤ļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. ņłśņłĀ ņĀäĒøäņØś ĒÅēĻĘĀņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźĻ│╝ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ╣äĻĄÉļŖö paired t-testļź╝ ņØ┤ņÜ®ĒĢśņśĆņ£╝ļ®░ pĻ░ÆņØ┤ 0.05 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ņŚÉ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśļŗżĻ│Ā ĒīÉļŗ©ĒĢśņśĆļŗż.
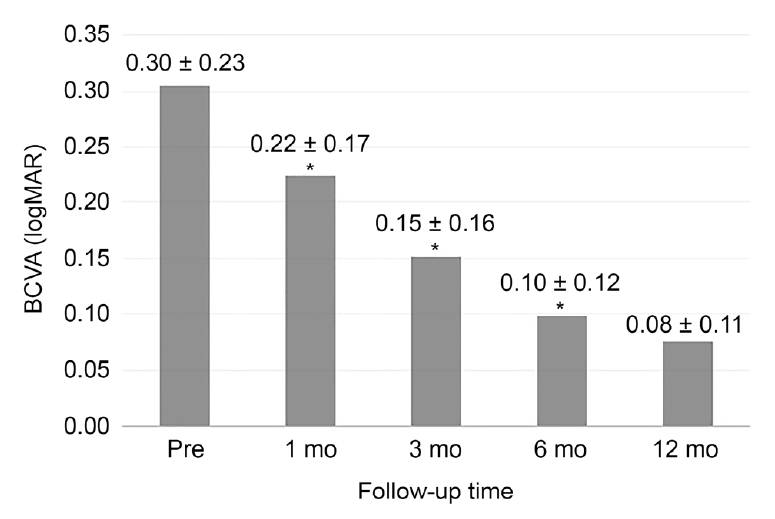
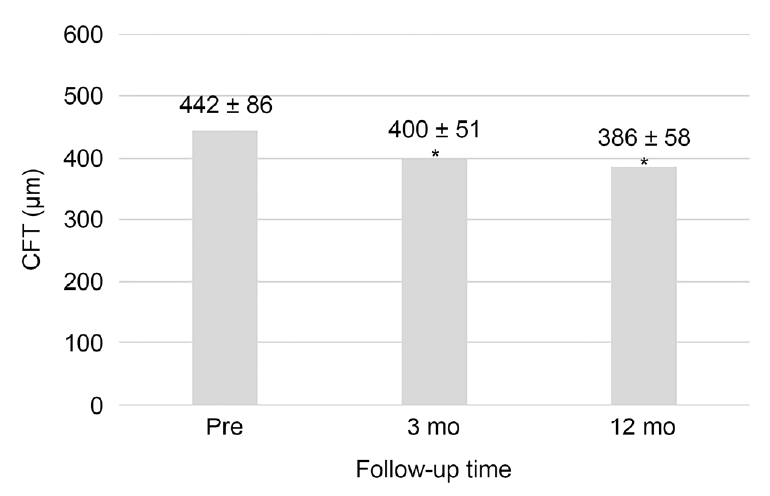
ļīĆņāüņØĆ ņ┤Ø 57ļ¬ģņØś 57ņĢłņ£╝ļĪ£ ļé©ņ×ÉĻ░Ć 18ļ¬ģ, ņŚ¼ņ×ÉĻ░Ć 39ļ¬ģņØ┤ņŚłļŗż. ĒÅēĻĘĀ ņŚ░ļĀ╣ņØĆ 66.8 ┬▒ 8.6ņäĖņśĆņ£╝ļ®░ ņłśņłĀ Ēøä ĒÅēĻĘĀ Ļ┤Ćņ░░ ĻĖ░Ļ░äņØĆ 14.30 ┬▒ 4.12Ļ░£ņøöņØ┤ņŚłļŗż. ņłĀ ņĀä ĒÅēĻĘĀ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ 0.30 ┬▒ 0.23 logarithm of minimal angle of resolution (logMAR)ņØ┤ņŚłĻ│Ā ĒÅēĻĘĀ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö 442 ┬▒ 93 ╬╝mņśĆļŗż(Table 1). ņłĀ Ēøä ĒÅēĻĘĀ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ 1Ļ░£ņøöņŚÉ 0.22 ┬▒ 0.17 logMAR, 3Ļ░£ņøöņŚÉ 0.15 ┬▒ 0.16 logMAR, 6Ļ░£ņøöņŚÉ 0.10 ┬▒ 0.12 logMAR, 12Ļ░£ņøöņŚÉ 0.08 ┬▒ 0.11 logMARļĪ£ ĒśĖņĀäļÉśņŚłņ£╝ļ®░, ņłĀ ņĀä ņŗ£ļĀźĻ│╝ ņłĀ Ēøä 1Ļ░£ņøö, ņłĀ Ēøä 1Ļ░£ņøöĻ│╝ ņłĀ Ēøä 3Ļ░£ņøö, ņłĀ Ēøä 3Ļ░£ņøöĻ│╝ ņłĀ Ēøä 6Ļ░£ņøöņØä ļ╣äĻĄÉĒ¢łņØä ļĢī ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņŗ£ļĀźĒśĖņĀäņØä ļ│┤ņśĆļŗż. ļśÉĒĢ£ ņłĀ Ēøä 6Ļ░£ņøöņŚÉņä£ ņłĀ Ēøä 12Ļ░£ņøö ņé¼ņØ┤ņŚÉļŖö ņŗ£ļĀźĒśĖņĀäņØĆ ņ׳ņŚłņ¦Ćļ¦ī ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ▓░Ļ│╝ļź╝ ļ│┤ņØ┤ņ¦ĆļŖö ņĢŖņĢśļŗż(Fig. 1). ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö ņłĀ Ēøä 3Ļ░£ņøöņŚÉ 400 ┬▒ 51 ╬╝m, 12Ļ░£ņøöņŚÉ 386 ┬▒ 58 ╬╝mļĪ£ ĒÖĢņØĖļÉśņ¢┤ ņłĀ ņĀäĻ│╝ ņłĀ Ēøä 3Ļ░£ņøö, ņłĀ Ēøä 3Ļ░£ņøöĻ│╝ ņłĀ Ēøä 12Ļ░£ņøö ļ¦ż Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░äļ¦łļŗż ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ░Éņåīļź╝ ļ│┤ņśĆļŗż(Fig. 2).
ļ░▒ļé┤ņןņłśņłĀņØś ĻĖ░ņłĀ ļ░Å ņןļ╣äņØś ļ░£ņĀäņ£╝ļĪ£ ņØ╝ļ░śņĀüņ£╝ļĪ£ ļ░▒ļé┤ņןņØś ņŗ£ļĀźĒÜīļ│ĄņØĆ ĒŖ╣ļ│äĒĢ£ ĒĢ®ļ│æņ”ØņØ┤ ļ░£ņāØĒĢśņ¦Ć ņĢŖļŖöļŗżļ®┤ ņłśņłĀ Ēøä ņĢĮ 1Ļ░£ņøö ĒøäņŚÉ ĒÜīļ│ĄņŚÉ ņØ┤ļź┤ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[13]. ļö░ļØ╝ņä£ ļ¦Øļ¦ēņĢ×ļ¦ēĻ│╝ ļ░▒ļé┤ņןņŚÉ ļīĆĒĢ┤ ļ│æĒĢ®ņłśņłĀņØ┤ ņŗ£Ē¢ēļÉśņŚłņØä ļĢī ņ┤łĻĖ░ņØś ņŗ£ļĀźĻ░£ņäĀņØĆ ļæÉ ņ¦łĒÖśņØś ņĀ£Ļ▒░ņŚÉ ņØśĒĢ£ ļ│ĄĒĢ®ņĀüņØĖ ņśüĒ¢źņ£╝ļĪ£ ļéśĒāĆļéśĻ▓ī ļÉśļéś ņłśņłĀ 1Ļ░£ņøö ņØ┤ĒøäņØś ņŗ£ļĀźĒÜīļ│ĄņØĆ ņś©ņĀäĒĢ£ ļ¦Øļ¦ēņØś ĻĄ¼ņĪ░ņÖĆ ĻĖ░ļŖź ĒÜīļ│ĄņŚÉ ĻĖ░ņØĖĒĢśļŖö Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ĒĢĀ ņłś ņ׳ļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤ Ļ▓ĮņÜ░ņŚÉ ņłśņłĀ ņØ┤Ēøä ļ░£ņāØĒĢśļŖö Ēøäļ░£ļ░▒ļé┤ņןņŚÉ ņØśĒĢ£ ņŗ£ļĀźņØś Ļ░Éņåī ĒÜ©Ļ│╝ļź╝ ļ░░ņĀ£ĒĢĀ ņłś ņŚåĻĖ░ ļĢīļ¼ĖņŚÉ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀ ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņłśņłĀ ņżæņŚÉ ĒøäļéŁņøÉĒśĢņĀłņĀ£ņłĀĻ╣īņ¦Ć ņŗ£Ē¢ēĒĢ©ņ£╝ļĪ£ņŹ© ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņĀ£Ļ▒░ļĪ£ ņØĖĒĢ£ ĒÖ®ļ░śņØś ĻĖ░ļŖźĻ│╝ ĒĢ┤ļČĆĒĢÖņĀü ĒÜīļ│ĄņØś ņĀĢļÅäņÖĆ ĻĖ░Ļ░äņØä ĒÖĢņØĖĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļ¦Øļ¦ēņĢ×ļ¦ēņØä ņłśņłĀĒĢĀ ļĢī, ļ¦ē ņĀ£Ļ▒░ ņŗ£ ļ¦ē ņ¦æĻ▓īļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĄ£ņåīĒĢ£ņØś Ļ▓¼ņØĖļĀźļ¦īņ£╝ļĪ£ ļ¦Øļ¦ēņØś ņĀæņäĀ ļ░®Ē¢źņØä Ē¢źĒĢ┤ ļ¦ēņØä ļŗ╣Ļ▓© ņłśņłĀ ņżæ ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö ņØśņØĖņä▒ ņåÉņāüņØä ņĄ£ņåīĒÖöĒĢśĻ│Āņ×É ĒĢśļéś ļ»ĖņäĖĒĢ£ Ļ▓¼ņØĖņØĆ ļČłĻ░ĆĒö╝ĒĢśĻ▓ī ļ░£ņāØĒĢĀ ņłśļ░¢ņŚÉ ņŚåļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ▓¼ņØĖļĀźņØ┤ Ļ│╝ļÅäĒĢ£ Ļ▓ĮņÜ░ ņĪ░ņŗ¼ņŖżļ¤¼ņÜ┤ ņłśņłĀņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņØśņØĖņä▒ ĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░ļÅä ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[14]. ņØ┤ļ¤¼ĒĢ£ ņ×Āņ×¼ņĀüņØĖ ļ¦Øļ¦ēņØś ņåÉņāüĻ│╝ ļ¦Øļ¦ēņĢ×ļ¦ē ņĀ£Ļ▒░ļĪ£ ņØĖĒĢ£ ĒĢ┤ļČĆĒĢÖņĀü ĒÜīļ│ĄņØ┤ ļ│ĄĒĢ®ņĀüņ£╝ļĪ£ ņłśņłĀ Ēøä ņŗ£ļĀźĒÜīļ│ĄņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śĻĖ░ ļĢīļ¼ĖņŚÉ Ļ░üĻ░üņØś ņÜöņØĖņØ┤ ĻĄ¼ņĪ░ņĀü, ĻĖ░ļŖźņĀüņØĖ ĒÜīļ│ĄņŚÉ ņ¢╝ļ¦łļéś ĻĘĖļ”¼Ļ│Ā ņ¢ĖņĀ£Ļ╣īņ¦Ć ņśüĒ¢źņØä ļ»Ėņ╣śļŖöņ¦Ć ĒÖĢņØĖĒĢśĻĖ░ļŖö ņēĮņ¦Ć ņĢŖļŗż. ļŗżļ¦ī Jeon et al [15]ņØĆ ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņŚÉņä£ ļ¦Øļ¦ēņĢ×ļ¦ē ļ░Å ļé┤Ļ▓ĮĻ│äļ¦ē ņĀ£Ļ▒░ļź╝ ņŗ£Ē¢ēĒĢśļ®┤ņä£ ĒÖ®ļ░śņŚÉ Ļ▓¼ņØĖņØ┤ Ļ░ĆĒĢ┤ņ¦ä Ļ▓ĮņÜ░ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś Ļ░Éņåī ļ░Å ņŗ£ļĀźĒÜīļ│ĄņØ┤ ļŹöļööņ¦Ćļ¦ī ņłĀ Ēøä 1ļģäņ¦ĖņŚÉļŖö Ļ▓¼ņØĖņØ┤ ņŚåļŖö ĻĄ░Ļ│╝ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļéśĒāĆļé┤ņ¦Ć ņĢŖņĢśņØīņØä ļ░£Ēæ£ĒĢśņśĆĻ│Ā ņØ┤ļź╝ Ļ│ĀļĀżĒĢśļ®┤ ņĢ×ļ¦ē ņĀ£Ļ▒░ļĪ£ ņØĖĒĢ£ ļ»ĖņäĖ ņåÉņāüņØĆ ņןĻĖ░ņĀüņØĖ ņŗ£ļĀźņśłĒøäņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØ┤ ļ»Ėļ»ĖĒĢĀ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉ£ļŗż.
ĒĢśņ¦Ćļ¦ī ņ£äņÖĆ Ļ░ÖņØĆ ņןņĀÉņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀ Ēøä ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö Ļ░Ćņן ĒØöĒĢ£ ĒĢ®ļ│æņ”ØņØĆ ĒøäļéŁĒś╝ĒāüņØ┤ļŗż. ņĄ£ĻĘ╝ ļ░▒ļé┤ņןņłśņłĀ ĻĖ░ņłĀņØś ļ░£ļŗ¼ ļ░Å ņłśņłĀĻĖ░Ļ│äņÖĆ ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś Ļ░£ņäĀņ£╝ļĪ£ ņØ╝ļ░ś ļ░▒ļé┤ņןņłśņłĀ Ēøä ļ░£ņāØĒĢśļŖö ĒøäļéŁĒś╝ĒāüņØĆ ņØ╝ļ░śņĀüņ£╝ļĪ£ 5% ļ»Ėļ¦īņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[10]. ĒĢśņ¦Ćļ¦ī ļ░▒ļé┤ņןĻ│╝ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ│æĒĢ®ņłśņłĀņŚÉņä£ļŖö ņłĀ Ēøä ņŚ╝ņ”ØņØś ņĀĢļÅäĻ░Ć ņĪ░ĻĖł ļŹö ņŗ¼ĒĢśĻ│Ā ņ£Āļ”¼ņ▓┤ņØś Ēøäļ░®ņĢĢļĀź ņåīņŗżļĪ£ ņØĖĒĢ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ņÖĆ ĒøäļéŁņØś ļ░Ćņ░®ļÅä Ļ░Éņåī ļ░Å ņØ┤ļĪ£ ņØĖĒĢ£ ņØĖĻ│ĄņłśņĀĢņ▓┤ ļ¬©ņä£ļ”¼ ļööņ×ÉņØĖ ĒÜ©Ļ│╝ Ļ░Éņåī ļō▒ņ£╝ļĪ£ ņØĖĒĢ┤ ĒøäļéŁĒś╝ĒāüņØ┤ 1ļģä Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņŚÉ 10.5-28.2% ņĀĢļÅäļĪ£ ļ│┤ļŗż ļåÆĻ▓ī ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[10,16,17].
ļö░ļØ╝ņä£ ļ░▒ļé┤ņןĻ│╝ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ│æĒĢ®ņłśņłĀ ņØ┤ĒøäņŚÉ ņŗ£ļĀźĻ│╝ Ļ░ÖņØĆ ĻĖ░ļŖźņĀü ĒÜīļ│ĄņØä ĒÅēĻ░ĆĒĢĀ ļĢīļŖö ĒøäļéŁĒś╝ĒāüņØś ņ£Āļ¼┤ļź╝ Ļ│ĀļĀżĒĢśņŚ¼ņĢ╝ ĒĢśļ®░ Hwang et al [18]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļÅä ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉĻ▓ī ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀ Ēøä ņŗ£ļĀźĒÜīļ│ĄņØä ĒÅēĻ░ĆĒĢ©ņŚÉ ņ׳ņ¢┤ ĒøäļéŁĒś╝ĒāüņØś ļ░£ņāØ ļ░Å ņ¦äĒ¢ēņŚÉ ļīĆĒĢ£ ļČäņäØņØ┤ ņŚåņØīņØä ņĀ£ĒĢ£ņĀÉņ£╝ļĪ£ ņ¦ĆņĀüĒĢśĻĖ░ļÅä ĒĢśņśĆļŗż. ņØ┤ĒøäņŚÉ Lee and Kim [19]ļŖö ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀ ņżæ ņłśņĀĢņ▓┤ĒøäļéŁņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒ¢łņØä ļĢīņØś ĻĄ┤ņĀłļĀźņØś ļ│ĆĒÖö ļ░Å ņłĀ Ēøä ĒĢ®ļ│æņ”Ø, ĒøäļéŁĒś╝Ēāü ļ░£ņāØ ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢ£ ņŚ░ĻĄ¼ļź╝ ļ░£Ēæ£ĒĢśņśĆņ£╝ļéś ņØ┤ļŖö ļ¦Øļ¦ēņĢ×ļ¦ē ļ┐Éļ¦ī ņĢäļŗłļØ╝ ļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”Ø, ĒÖ®ļ░śņøÉĻ│Ą, ņŚ┤Ļ│Ąļ¦Øļ¦ēļ░Ģļ”¼ ļō▒ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØś ņĀüņØæņ”ØņØ┤ ļÉśļŖö ļŗżļźĖ ņ¦äļŗ©ņØä ĒżĒĢ©ĒĢśņŚ¼ ļČäņäØĒĢ£ ņŚ░ĻĄ¼ņśĆņ£╝ļ®░ ņłĀ Ēøä ĻĄ┤ņĀłļĀźņØś ņ░©ņØ┤ļź╝ ņŻ╝ļĪ£ ĒÖĢņØĖĒ¢łļŗżļŖö ņĀÉņŚÉņä£ ļ│Ė ņŚ░ĻĄ¼ņÖĆ ņ░©ņØ┤ņĀÉņØ┤ ņ׳ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ░▒ļé┤ņןņØ┤ ļÅÖļ░śļÉ£ ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņ╣śļŻīņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀņØä ņŗ£Ē¢ēĒĢ£ ņØ┤Ēøä ĒÜīļ│Ą Ļ│╝ņĀĢņŚÉņä£ ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö ĒøäļéŁĒś╝ĒāüņØś ņśüĒ¢źņØä ņé¼ņĀäņŚÉ ļ░░ņĀ£ĒĢśĻ│Āņ×É ņłśņłĀ ņżæņŚÉ ĒøäļéŁņøÉĒśĢņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ĻĘĖļ”¼Ļ│Ā ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ļ░▒ļé┤ņןļ│æĒĢ®ņłśņłĀ ļ░Å ņłĀ ņżæ ĒøäļéŁņøÉĒśĢņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒĢ£ 57ņĢł ļ¬©ļæÉ ļ¦Øļ¦ē Ēś╣ņØĆ ņ£Āļ”¼ņ▓┤ņØś ņČ£Ēśł, ņĢłņĢĢņāüņŖ╣, ļéŁĒżĒÖ®ļ░śļČĆņóģ ļ░Å ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņ×¼ļ░£, ļ¦Øļ¦ēļ░Ģļ”¼ ļō▒ņØś ņłśņłĀĻ│╝ ņŚ░Ļ┤ĆļÉ£ ĒĢ®ļ│æņ”ØņØĆ ļ░£Ļ▓¼ļÉśņ¦Ć ņĢŖņĢśņ£╝ļ®░, ņłĀ Ēøä 6Ļ░£ņøöņŚÉ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņŗ£ļĀźĒśĖņĀäņØä ĒÖĢņØĖĒĢśņśĆĻ│Ā 12Ļ░£ņøöņŚÉļŖö ņŗ£ļĀźĒśĖņĀäņØ┤ ņ׳ņŚłņ¦Ćļ¦ī ĒåĄĻ│äņĀüņØĖ ņ£ĀņØśņä▒ņØĆ ņŚåņŚłļŗż. ņØ┤ļź╝ ļ│┤ļ®┤ ĻĖ░ņĪ┤ņŚÉ ņĢīļĀżņ¦ä ļīĆļĪ£ ņłĀ Ēøä 1Ļ░£ņøö ļé┤ņŚÉļŖö ņŻ╝ļĪ£ ļ░▒ļé┤ņן ņĀ£Ļ▒░ļĪ£ ņØĖĒĢ£ ņŗ£ļĀźĒÜīļ│ĄņØ┤ ļéśĒāĆļéśļ®░[13], ņØ┤Ēøä ņłĀ Ēøä 6-12Ļ░£ņøöĻ╣īņ¦ĆļŖö ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņĀ£Ļ▒░ ĒÜ©Ļ│╝ņÖĆ ņłśņłĀļĪ£ ņØĖĒĢ┤ ļ░£ņāØĒĢ£ ļ¦Øļ¦ēņØś ļ»ĖņäĖĒĢ£ ņåÉņāüņ£╝ļĪ£ļČĆĒä░ ĒÜīļ│ĄļÉśļŖö Ļ│╝ņĀĢņ£╝ļĪ£ļČĆĒä░ ņŗ£ļĀźĒÜīļ│ĄņØ┤ ļ░£ņāØĒ¢łļŗżĻ│Ā ņāØĻ░üļÉ£ļŗż. ļśÉĒĢ£ ņØ┤ļŖö ļ¦Øļ¦ēņĢ×ļ¦ēĻ│╝ ļ░▒ļé┤ņןņłśņłĀņØä ņŗ£Ē¢ēĒĢ£ ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ļōżĻ│╝ ļ╣äĻĄÉĒ¢łņØä ļĢī Ēü¼Ļ▓ī ļŗżļź┤ņ¦Ć ņĢŖņØĆ Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆņØīņØä ņĢī ņłś ņ׳ļŗż.
ļ¦Øļ¦ēņĢ×ļ¦ē ļŗ©ļÅģ ņłśņłĀ Ēøä ņŗ£ļĀźĒÜīļ│ĄņØä Ļ┤Ćņ░░ĒĢ£ ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņłĀ Ēøä 3Ļ░£ņøöĻ╣īņ¦Ć ņä£ņä£Ē׳ ņŗ£ļĀźĒśĖņĀäņØä ļ│┤ņØ┤ļŗżĻ░Ć ļ░▒ļé┤ņןņØś ņśüĒ¢źņ£╝ļĪ£ 3-6Ļ░£ņøö ņé¼ņØ┤ņŚÉ ņŗ£ļĀźņØś Ļ░ÉņåīĻ░Ć ļéśĒāĆļéśĻ│Ā ņØ┤Ēøä ļ░▒ļé┤ņןņłśņłĀņØä ņŗ£Ē¢ēĒĢ©ņ£╝ļĪ£ņŹ© ņŗ£ļĀźņØ┤ ļŗżņŗ£ Ē¢źņāüļÉśļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤ņŚ¼ņŻ╝ņŚłņ£╝ļ®░[6], Kwon et al [4]ņØ┤ ļ░£Ēæ£ĒĢ£ ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņłśņłĀ Ēøä ņ×äņāüĻ▓ĮĻ│╝ļź╝ ĒÖĢņØĖĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ļŖö 7Ļ░£ņøö ņØ┤ĒøäĻ╣īņ¦Ć ņŗ£ļĀźĒśĖņĀäņØ┤ ļ░£ņāØĒ¢łļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö ņłśņłĀ Ēøä 3Ļ░£ņøöĻ╣īņ¦Ć 75%Ļ░Ć Ļ░ÉņåīĒĢśĻ│Ā ņØ┤Ēøä 9Ļ░£ņøöĻ░ä 25%Ļ░Ć Ļ░ÉņåīĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļéśĒāĆļé¼Ļ│Ā ņØ┤ļŖö ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ņÖĆļÅä ņ£Āņé¼ĒĢ£ Ļ▓░Ļ│╝ņØ┤ļŗż. ļŗżļ¦ī Kwon et al [4]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĄ£ņóģ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░äņØ┤ ĒÅēĻĘĀ 8.7Ļ░£ņøöļĪ£ ņĄ£ņóģ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņŗ£ņĀÉĻ╣īņ¦Ć ņŗ£ļĀźĒÜīļ│ĄņØä ļ│┤ņśĆļŗżļŖö ņĀÉņŚÉņä£ ļ¦Øļ¦ē ņĢ×ļ¦ēņØś ņłĀ Ēøä ņŗ£ļĀźĒÜīļ│ĄņØä Ļ┤Ćņ░░ĒĢśĻĖ░ņŚÉļŖö ĻĖ░Ļ░äņØ┤ ļČĆņĪ▒Ē¢łņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņ£╝ļ®░, ņłĀ ņżæ ĒøäļéŁņĀłņĀ£ļź╝ ņŗ£Ē¢ēĒĢśņ¦Ć ņĢŖņĢä ņłĀ Ēøä ļ░£ņāØĒĢ£ ĒøäļéŁĒś╝ĒāüņØ┤ ņŗ£ļĀźņŚÉ ņśüĒ¢źņØä ņŻ╝ņŚłņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż. ļśÉĒĢ£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀļ¦ī ņŗ£Ē¢ēĒĢ£ ĒÖśņ×ÉĻĄ░ņŚÉ ņ£ĀņłśņĀĢņ▓┤ņĢłĻ│╝ ļ¼┤ņłśņĀĢņ▓┤ņĢłņØ┤ ļ¬©ļæÉ ĒżĒĢ©ļÉśņ¢┤ ņ׳ņ¢┤ ņ£ĀņłśņĀĢņ▓┤ņĢłņŚÉņä£ ņłĀ Ēøä ļ░£ņāØĒĢ£ ļ░▒ļé┤ņןņØ┤ ņŗ£ļĀźņŚÉ ĻĄÉļ×Ć ņÜöņØĖņ£╝ļĪ£ ņ×æņÜ®Ē¢łņØä Ļ░ĆļŖźņä▒Ļ╣īņ¦Ć Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ņØ╝ļČĆ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŗ£ļĀźĒśĖņĀäņŚÉļŖö ļÅäņøĆņØ┤ ļÉśņ¦Ć ņĢŖņ¦Ćļ¦ī 24Ļ░£ņøöĻ╣īņ¦ĆļÅä ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś Ļ░ÉņåīĻ░Ć ļéśĒāĆļé£ļŗżļŖö ļ│┤Ļ│ĀļÅä ņ׳ņ¢┤ 1ļģä ņØ┤ĒøäņØś Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ļÅä ĒĢ┤ļČĆĒĢÖņĀü ĒśĖņĀäņØä ņČöņĀü Ļ┤Ćņ░░ĒĢśļŖö ļŹ░ ņØśņØśĻ░Ć ņ׳ņØīņØä ņĢī ņłś ņ׳ļŗż[6].
ļ│Ė ņŚ░ĻĄ¼Ļ▓░Ļ│╝ņŚÉņä£ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś Ļ▓ĮņÜ░ 1ļģäņØś Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░ä ļÅÖņĢł ļ¦ż ņŗ£ņĀÉļ¦łļŗż ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ░Éņåīļź╝ ļ│┤ņśĆļŗż. ĻĖ░ņĪ┤ ļ¼ĖĒŚīņØä ļ│┤ļ®┤ ĒĢ®ļ│æņ”ØņØ┤ ļ░£ņāØĒĢśņ¦Ć ņĢŖņØĆ ņ┤łņØīĒīīņ£ĀĒÖöņłĀņØä ņØ┤ņÜ®ĒĢ£ ņØ╝ļ░śņĀüņØĖ ļ░▒ļé┤ņןņłśņłĀņØś Ļ▓ĮņÜ░ņŚÉļÅä ņŗ£ļĀźņŚÉ ņśüĒ¢źņØä ņŻ╝ņ¦Ć ņĢŖļŖö Ļ▓Įļ»ĖĒĢ£ ĒÖ®ļ░śļæÉĻ╗śņØś ņ”ØĻ░Ćļź╝ ļ│┤ņØ╝ ņłś ņ׳ļŗżĻ│Ā ļÉśņ¢┤ņ׳ņ£╝ļéś, ļīĆļČĆļČä ņłĀ Ēøä 1-3Ļ░£ņøö ņØ┤ļé┤ņŚÉ ņ×ÉņŚ░ņĀüņ£╝ļĪ£ ĒÜīļ│ĄļÉśļŖö Ļ▓ĮĻ│╝ļź╝ ļ│┤ņØĖļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[20,21]. ļö░ļØ╝ņä£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ 1ļģäņØś Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░ä ņżæņŚÉ 3-12Ļ░£ņøö ļÅÖņĢłņØś ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ│ĆĒÖöļŖö ļ¦Øļ¦ēņĀäļ¦ēņØś ņĀ£Ļ▒░ ļ░Å ņłśņłĀ Ēøä ĒÜīļ│Ą Ļ│╝ņĀĢņ£╝ļĪ£ ņØĖĒĢ£ Ļ▓░Ļ│╝ļĪ£ ņ£ĀņČöĒĢĀ ņłś ņ׳ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņ£╝ļĪ£ļŖö ļ¦Øļ¦ēņĢ×ļ¦ēņłśņłĀ Ēøä, ļ¦Øļ¦ēļ¦īņØś ļ│Ć ĒÖöņŚÉņä£ ĻĖ░ņØĖĒĢ£ ņŗ£ļĀź ļ░Å ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ│ĆĒÖöļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ┤ ņØ┤ļ»Ė ļ░▒ļé┤ņןņłśņłĀĻ│╝ ĒøäļéŁņĀłĻ░£Ļ░Ć ņØ┤ļŻ©ņ¢┤ņ¦ä ĒÖśņ×Éļ¦īņØä ļīĆņāüņ£╝ļĪ£ ĒĢśļŖö Ļ▓āņØ┤ ļŹö ņĀüņĀłĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśļ®░ ņØ┤ņŚÉ ļīĆĒĢ£ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ļ│┤ņØĖļŗż. ļśÉĒĢ£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ¦Øļ¦ēņĀäļ¦ēņłśņłĀ ĒøäņØś ĻĖ░ļŖźņĀüņØĖ ĒÜīļ│ĄņØä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņŚÉ ĻĄŁĒĢ£ļÉśņ¢┤ ņČöņĀü Ļ┤Ćņ░░Ē¢łļŖöļŹ░ ĒÖ®ļ░śņØś ĻĖ░ļŖźņØä ņĪ░ĻĖł ļŹö Ļ░ØĻ┤ĆņĀüņ£╝ļĪ£ ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŖö ļŗżĻĄŁņåīļ¦Øļ¦ēņĀäņ£äļÅäĻ▓Ćņé¼(multifocal electroretinogram)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņČöņĀü Ļ┤Ćņ░░ ĻĖ░Ļ░ä ļÅÖņĢł ļ¦Øļ¦ēļæÉĻ╗śņÖĆ ņŗ£ļĀźĻ│╝ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļČäņäØĒĢśņśĆļŗżļ®┤ ļ│┤ļŗż ņØśļ»Ė ņ׳ļŖö ņŚ░ĻĄ¼Ļ░Ć ļÉĀ Ļ▓āņØ┤ļØ╝ ņāØĻ░üļÉ£ļŗż. ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ē ĒÖśņ×ÉņŚÉņä£ ļ¦Øļ¦ēņĢ×ļ¦ēņłśņłĀ ņĀäĒøä ļŗżĻĄŁņåīļ¦Øļ¦ēņĀäņ£äļÅäĻ▓Ćņé¼ņŚÉ Ļ┤ĆļĀ©ļÉ£ ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ļōżņØĆ ļé┤Ļ▓ĮĻ│äļ¦ēņØś ņĀ£Ļ▒░ ņŚ¼ļČĆ ļ░Å ĒÅēĻĘĀ ņČöņĀü Ļ┤Ćņ░░ ĻĖ░Ļ░äņŚÉ ļö░ļØ╝ ļŗżņ¢æĒĢ£ Ļ▓░Ļ│╝ļź╝ ļ│┤ņØ┤Ļ│Ā ņ׳ņ£╝ļ®░, ļīĆļČĆļČäņØś ņŚ░ĻĄ¼ņŚÉņä£ ņłĀ Ēøä 6Ļ░£ņøö ņØ┤ļé┤ņØś ņČöņĀü Ļ┤Ćņ░░ ĻĖ░Ļ░ä ļÅÖņĢł ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņŚłļŗżļŖö ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ņ¢┤ ņČöĒøä ļ│Ė ņŚ░ĻĄ¼ņÖĆ Ļ░ÖņØ┤ ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ē ĒÖśņ×ÉņŚÉņä£ ļ░▒ļé┤ņןņØś ņśüĒ¢źņØä ļ░░ņĀ£ĒĢśĻ│Ā ļé┤Ļ▓ĮĻ│äļ¦ē ņĀ£Ļ▒░ļź╝ ņŗ£Ē¢ēĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ņŚÉ ļŗżĻĄŁņåīļ¦Øļ¦ēņĀäņ£äļÅäĻ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņןĻĖ░ņĀüņØ┤Ļ│Ā Ļ░ØĻ┤ĆņĀüņØĖ ņłĀ Ēøä ĒÜīļ│ĄņØä Ļ┤Ćņ░░ĒĢśļŖö Ļ▓āņØĆ ņØśļ»ĖĻ░Ć ņ׳ņØä Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉ£ļŗż[22-24]. ļśÉĒĢ£ ņłĀ ņĀä ņŗ£ļĀźņØ┤ ļåÆņĢśļŹś ĻĄ░Ļ│╝ ļé«ņĢśļŹś ĻĄ░ Ļ░äņŚÉ ĻĄ¼ņĪ░ņĀü, ĻĖ░ļŖźņĀü ĒÜīļ│ĄņØś ņĀĢļÅä ļ░Å ĻĖ░Ļ░äņØś ņ░©ņØ┤Ļ░Ć ņ׳ļŖöņ¦Ć ņŚ¼ļČĆ ļ░Å ņłĀ Ēøä 1ļģä ņØ┤ĒøäņØś ņĪ░ĻĖł ļŹö ņןĻĖ░ņĀüņØĖ ĒśĖņĀä ņŚ¼ļČĆņŚÉ ļīĆĒĢ┤ņä£ļÅä ņČöņĀü Ļ┤Ćņ░░ĒĢśļŖö ņŚ░ĻĄ¼ ņŚŁņŗ£ ņØśļ»Ė ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņé¼ļŻīļÉ£ļŗż. Ļ▓░ļĪĀņĀüņ£╝ļĪ£ ĒŖ╣ļ░£ļ¦Øļ¦ēņĢ×ļ¦ēņØś ņłśņłĀ Ēøä ĻĄ¼ņĪ░ņĀü, ĻĖ░ļŖźņĀü ĒÜīļ│ĄņØĆ 12Ļ░£ņøöņŚÉ Ļ▒Ėņ│É ņä£ņä£Ē׳ ļéśĒāĆļéśļ®░ ņØ┤ļź╝ ņłĀ ņĀä ĒÖśņ×ÉņŚÉĻ▓ī ņłśņłĀ Ēøä ņŗ£ļĀźĒÜīļ│ĄņØ┤ ņןĻĖ░ņĀüņ£╝ļĪ£ ņØ┤ļŻ©ņ¢┤ņ¦ł ņłś ņ׳ņØīņØä ņČ®ļČäĒ׳ ņäżļ¬ģĒĢśĻ│Ā ņłśņłĀņØä ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ļ░öļ×īņ¦üĒĢĀ Ļ▓āņØ┤ļØ╝ ņāØĻ░üļÉ£ļŗż.
Figure┬Ā1.
Mean best-corrected visual acuity (BCVA) changes at baseline and 1, 3, 6 and 12 months (mo) postoperatively. Values are presented as mean ┬▒ standard deviation. logMAR = logarithm of the minimum angle of resolution; Pre = preoperative. *Statistically significant differences (p < 0.05) in paired t-test.
Figure┬Ā2.
Changes in central foveal thickness (CFT) at baseline and postoperative 3 and 12 months (mo). Values are presented as mean ┬▒ standard deviation. Pre = preoperative. *Statistically significant differences (p < 0.05) in paired t-test.
Table┬Ā1.
Baseline demographics and clinical characteristics of the idiopathic epiretinal membrane patients (n = 57)
REFERENCES
1) Mitchell P, Smith W, Chey T, et al. Prevalence and associations of epiretinal membranes. The Blue Mountains Eye Study, Australia. Ophthalmology 1997;104:1033-40.


2) Klein R, Klein BE, Wang Q, Moss SE. The epidemiology of epiretinal membranes. Trans Am Ophthalmol Soc 1994 92:403-25. discussion 425-30.


3) Machemer R. The surgical removal of epiretinal macular membranes (macular puckers) (author's transl). Klin Monbl Augenheilkd 1978;173:36-42.

4) Kwon SI, Ko SJ, Park IW. The clinical course of the idiopathic epiretinal membrane after surgery. Korean J Ophthalmol 2009;23:249-52.



5) Dugas B, Ouled-Moussa R, Lafontaine PO, et al. Idiopathic epiretinal macular membrane and cataract extraction: combined versus consecutive surgery. Am J Ophthalmol 2010;149:302-6.


6) Kim J, Rhee KM, Woo SJ, et al. Long-term temporal changes of macular thickness and visual outcome after vitrectomy for idiopathic epiretinal membrane. Am J Ophthalmol 2010;150:701-9.e1.


7) Lee PY, Cheng KC, Wu WC. Anatomic and functional outcome after surgical removal of idiopathic macular epiretinal membrane. Kaohsiung J Med Sci 2011;27:268-75.


8) Dawson SR, Shunmugam M, Williamson TH. Visual acuity outcomes following surgery for idiopathic epiretinal membrane: an analysis of data from 2001 to 2011. Eye (Lond) 2014;28:219-24.


9) Toda J, Kato S, Oshika T, Sugita G. Posterior capsule opacification after combined cataract surgery and vitrectomy. J Cataract Refract Surg 2007;33:104-7.


10) Roh JH, Sohn HJ, Lee DY, et al. Comparison of posterior capsular opacification between a combined procedure and a sequential procedure of pars plana vitrectomy and cataract surgery. Ophthalmologica 2010;224:42-6.


11) Wensheng L, Wu R, Wang X, et al. Clinical complications of combined phacoemulsification and vitrectomy for eyes with coexisting cataract and vitreoretinal diseases. Eur J Ophthalmol 2009;19:37-45.


12) Rahman R, Briffa BV, Gupta A, Chinn DJ. Factors contributing to posterior capsule opacification following 23-gauge transconjunctival phacovitrectomy. Ophthalmic Surg Lasers Imaging 2011;42:229-33.


13) M├Čnestam E. Long-term outcome of cataract surgery: 20-year results from a population-based prospective study. J Cataract Refract Surg 2019;45:1732-7.


14) Rush RB, Simunovic MP, Aragon AV 2nd, Ysasaga JE. Postoperative macular hole formation after vitrectomy with internal limiting membrane peeling for the treatment of epiretinal membrane. Retina 2014;34:890-6.


15) Jeon S, Lee WK. Long-term prognostic factors for visual improvement after epiretinal membrane removal. Retina 2019;39:1786-93.


17) M├Čnestam E. Long-term outcomes of cataract surgery: 15-year results of a prospective study. J Cataract Refract Surg 2016;42:19-26.


18) Hwang DJ, Na KI, Kwon SI, Park IW. Long-term changes in visual acuity and foveal thickness after vitrectomy for idiopathic epiretinal membrane. J Korean Ophthalmol Soc 2012;53:434-9.

19) Lee SJ, Kim YC. Pars plana posterior capsulectomy during phacovitrectomy. J Korean Ophthalmol Soc 2019;60:152-9.

20) Cagini C, Fiore T, Iaccheri B, et al. Macular thickness measured by optical coherence tomography in a healthy population before and after uncomplicated cataract phacoemulsification surgery. Curr Eye Res 2009;34:1036-41.


21) Georgopoulos GT, Papaconstantinou D, Niskopoulou M, et al. Foveal thickness after phacoemulsification as measured by optical coherence tomography. Clin Ophthalmol 2008;2:817-20.


22) Lim JW, Cho JH, Kim HK. Assessment of macular function by multifocal electroretinography following epiretinal membrane surgery with internal limiting membrane peeling. Clin Ophthalmol 2010;4:689-94.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print