건강검진 안저검사에서 이상 소견을 보여 안과에 내원한 환자의 임상양상 분석
Clinical Features of Patients Who Visited Eye Clinic with Fundus Photography Abnormality at Health Screening
Article information
Trans Abstract
Purpose
To analyze the actual diagnosis and clinical features of patients who visited the eye clinic due to abnormal findings on the fundus photograph taken for screening purposes at the health screening.
Methods
From February 2014 to July 2019, the medical records of patients whose fundus photography were suspect to be abnormal in the mass screening test were analyzed.
Results
The average age of the patients was 53.6 ± 12.0 years (range, 22-81 years), and the average period to visit the eye clinic after screening was 41.3 days. The most frequent findings were identified as glaucoma suspect (n = 235), followed by retinal lesion (n = 212), media opacity (n = 49), and others (n = 48). The most common abnormalities in retinal abnormalities were drusen (n = 49, 20.5%), epiretinal membrane (n = 42, 17.6%), vascular disease (n = 29, 12.1%) and macular degeneration (n = 24, 10%). Of the patients who were suspicious of glaucoma, 42 patients (16.8%) were diagnosed as glaucoma after thorough ophthalmic examination. Among the patients with media opacity, 43 patients (78.2%) were diagnosed with cataract. Of the 544 patients, 450 patients (82.7%) were in condition requiring treatment or periodic ophthalmic examination.
Conclusions
For rapid diagnosis and treatment, taking fundus photography at health screening is highly recommended. We found that detailed ophthalmic examination would be helpful for patients who visited the ophthalmology clinic with fundus abnormalities after health screening.
경제발전, 사회적 여건의 호전 및 대중매체를 통한 지속적인 홍보로 건강증진에 대한 사회적 관심이 높아지고 있으며, 종합건강진단을 시행하는 등 질병 예방 대책에 많은 관심을 기울이고 있다[1-3]. 간편하고 짧은 시간 내에 시행할 수 있는 검사들을 통해 건강 상태에 대한 정보를 받고자 하는 환자들의 욕구로 종합 건강검진에 대한 수요가 늘고 있으며[1], 안과 영역에서는 이러한 취지에 맞추어 사용하기 간편하며 산동으로 인한 시간과 환자의 불편감을 없앤 무산동 안저카메라가 종합건강검진시 널리 이용되고 있다[2-5].
건강검진 시 안저촬영은 안저 상태를 확인하여 전문 진료를 보도록 도움을 주며 최근 이루어진 안과 진단장비의 발전은 이렇게 하여 안과에 내원한 환자들에게서 질환을 조기에 발견할 가능성을 높였다[3]. 본 연구에서는 스크리닝 목적의 안저사진에서 이상 소견이 보여 안과에 내원한 환자의 안과적 실제 진단의 분포 및 임상양상에 대해 분석하고자 하였으며 안저사진을 통한 검진이 갖는 임상적 의의에 대해 알아보고자 하였다.
대상과 방법
2014년 2월부터 2019년 7월까지 이대목동병원 건강증진센터에서 안저검사를 시행받은 1,299명 중 안저검사에서 이상 소견이 보여 이에 대한 추가적인 검사를 위해 본원 안과 외래에 내원한 544명 환자의 의무기록을 후향적으로 분석하였다. 건강증진센터에서 시력 측정은 시력측정기를 빔(ACP-8; Topcon Medical Systems, Inc., Oakland, NJ, USA)을 이용하여 3 m 떨어진 곳에서 시행되었으며, 안압은 비접촉안압계(Topcon CT-80; Topcon Medical Systems, Inc., Oakland, NJ, USA, and Topcon CT-80A; Topcon Medical Systems, Inc., Oakland, NJ, USA)를 이용하였고, 안저검사는 무산동 안저카메라(Topcon TRC-NW6; Topcon Medical Systems, Inc., Oakland, NJ, USA, and Topcon TRC-NW200; Topcon Medical Systems, Inc., Oakland, NJ, USA, and Topcon TRC-NW8; Topcon Medical Systems, Inc., Oakland, NJ, USA)를 이용하여 촬영되었다. 촬영된 안저사진은 이대목동병원 안과 소속 전공의에 의해 판독되었다. 안저검사에서 이상 소견이 나타난 경우는 크게 망막 이상, 녹내장의증, 매체 혼탁, 그 외로 총 4가지로 나누었는데, 안저사진에서 망막출혈, 면화반, 망막변성이나 위축, 망막혈관 변화, 기타 망막 병변 등이 보인 경우 망막이상으로 판독하였으며, 안압이 21 mmHg보다 높거나, 시신경유두부함몰의 크기가 0.5 이상이거나 양안 유두부함몰비의 차가 0.2 이상인 경우, 유두부출혈이나 시신경유두주위 망막신경섬유층의 두께 이상이 있는 경우 녹내장의증으로 판독하였다. 안저 사진의 상이 불분명한 것은 매체 혼탁으로 하였고, 이외 경우는 기타로 분류하였다.
안과 외래로 내원 시 모든 환자는 한천석3M용시시력표로 시력 측정, 비접촉안압계(Topcon CT-80A, Topcon Medical Systems, Inc.)로 안압 측정, 자동굴절검사기(Nidek Auto Ref-Keratometer APK-510A; Nidek, Gamagori, Japan)로 굴절이상도를 측정하였고, 나안시력이 0.8보다 떨어지는 경우 교정시력을 측정하였다. 안저검사에서 이상 소견으로 안과를 실제 내원한 경우 안과에 내원하여 필요시에 산동을 시행하였고, 무산동안저카메라(Kowa Nonnyd 7 Fundus camera, Kowa American Corp., New York, NY, USA, and OptosOptomap California P200DTX, Optos, Inc., Marlborough, MA, USA)로 안저사진 촬영, 빛간섭단층촬영기(Zeiss Cirrus OCT 5000, Carl Zeiss Meditec, Jena, Germany, and Heidelberg spectralis OCT SPEC-CAM, Heidelberg Engineering Inc., Franklin, MA, USA)를 이용하여 시신경 및 황반부단층촬영, 시야검사기계(Zeiss Field Analyzer II Field AN; Carl Zeiss Meditec, Jena, Germany)를 이용한 시야검사 등 정밀 검사를 진행하여 진단에 이용하였다. 본 연구는 이대목동병원의 승인(IRB No.: EUMC 2020-05-010)을 받아 진행하였고 헬싱키선언을 준수하였으며, 환자의 성별, 진단 받을 당시 연령, 기저질환, 안과적 과거력, 검진 후 안과 외래에 내원하기까지의 기간, 안과에 내원하여 진단 받은 실제 진단명과 양안 여부, 최대교정시력 등 진단에 따른 특성을 조사하였다.
결 과
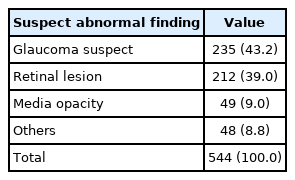
연구에 포함된 평균 환자의 나이는 53.6 ± 12.0세(22-81세)였으며, 검진에서 이상 소견을 받고 정밀검사를 위해 안과를 내원하기까지 걸린 시간은 평균 41.3 ± 46.3일(0-365일)이었다. 환자의 51.8%는 남성, 48.2%는 여성이었고, 기저 질환으로 당뇨를 갖는 경우는 15.1%, 고혈압이 있는 경우는 22.6%, 뇌병변이 있는 경우는 2.8%, 안과적 병력이 있었던 경우는 30.1%였다(Table 1). 건강검진 안저검사에서 보인 이상 소견으로 분류해 보았을 때, 녹내장이 의심되었던 경우가 235명(43.2%), 망막이상이 의심된 경우가 212명(39.0%), 매체혼탁이 의심되었던 경우가 49명(9.0%), 그 외가 48명(8.8%)이었다(Table 2).
안과 내원 후 실제 진단받은 질병명을 각 안저검사 비정상 결과별로 정리하여 확인해 보았고, 한 환자가 여러 가지 진단을 받는 경우는 복수 측정되었다. 망막이상으로 정밀검사를 받은 환자 중 정상이었던 경우는 36명이었고, 84.9%인 203명이 실제 망막을 진단받았다(Table 3). 드루젠(49명, 20.5%), 망막전막(42명, 17.6%), 황반의 색소상피 이상과 같은 황반부 퇴행성 질환(24명, 10.0%)과 같이 황반부 이상이 115명(48.1%)으로 높은 분포를 보였으며, 29명(12.1%)에서 망막혈관과 관련된 질환이, 6명(2.5%)에서 주변부 변성을 보였다. 그 외 녹내장, 백내장이 동반되어 있는 경우가 있었다(Table 3).
망막이상 중 가장 큰 비율을 보인 드루젠과 망막전막의 진단 당시 양안 여부, 시력을 확인해보았고, 시력은 0.8-1.0, 0.4-0.7, 0.02-0.3 세 가지로 나누어 비교하였다. 드루젠의 경우 총 75안 중 52안인 69.3%가 양안에서 진단되었으며, 망막전막의 경우 총 44안 중 4안인 9.1%만이 양안에서 진단되었다. 망막전막은 44안 중 20안이 좌안, 20안이 우안으로, 좌우의 발생률 차이는 보이지 않았다(Fig. 1). 외래 내원 시 최대교정시력은 드루젠에서 75안 중 68안인 90.6%, 망막전막에서는 44안 중 32안인 72.7%가 0.8-1.0 시력을 보였다. 0.4-0.7 시력은 보인 경우는 드루젠에서 7안(9.3%), 망막전막은 12안(27.3%)이었고, 0.02-0.3의 낮은 시력을 보인 경우는 두 군 모두 없었다.
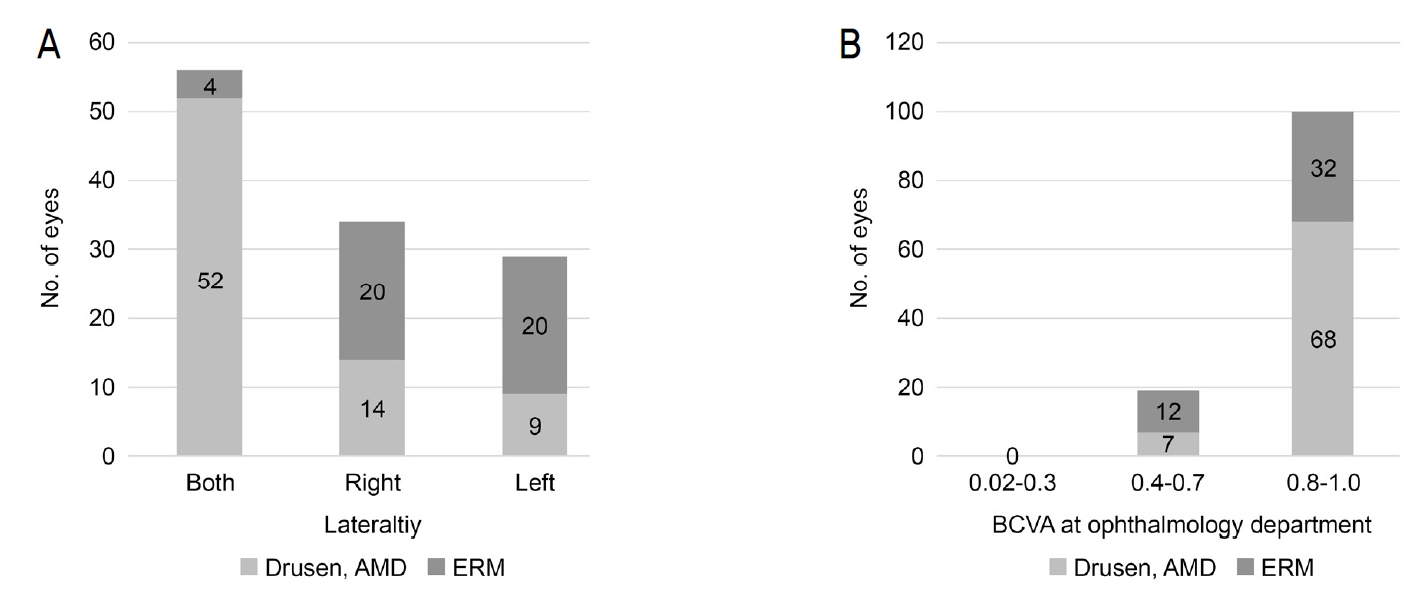
Subgroup analysis: drusen, dry age-related macular degeneration (AMD), epiretinal membrane (ERM). (A) Laterality: this shows the laterality of drusen, dry AMD, and ERM. Fifty two out of 75 eyes diagnosed with drusen and dry AMD were found to be in both eyes (69.3%), whereas 40 out of 44 eyes diagnosed with ERM were found to be in one eye-either right or left (90.9%). (B) Best corrected visual acuity (BCVA) at ophthalmology department: this shows the BCVA of drusen, dry AMD, and ERM. BCVA of 68 out of 75 eyes diagnosed with drusen and dry AMD was 0.8-1.0 (90.1%), whereas BCVA of 32 out of 44 eyes diagnosed with ERM was 0.8-1.0 (72.7%).
혈관 변화를 보인 망막이상으로 온 환자의 경우 당뇨망막병증, 망막정맥폐쇄, 고혈압 망막병증으로 진단되었고, 이 중 가장 빈도가 높았던 질환은 당뇨망막병증이었다(29명 중 23명, 79.3%). 총 23명 45안이 당뇨망막병증이었고, 외래 내원시 최대교정시력은 36안인 80.0%가 0.8-1.0, 8안인 17.8%가 0.4-0.7, 1안인 2.2%가 0.02-0.3 시력을 보였으며, 진단을 세분화하여 보았을 때 13안인 28.9%는 심각한 비증식당뇨망막병증, 7안인 15.6%는 증식당뇨망막병증이었다(Fig. 2).

Subgroup analysis: vascular change-diabetic retinopathy (DMR). (A) Best corrected visual acuity (BCVA) at ophthalmology department: this shows the BCVA of DMR. BCVA of 36 out of 45 was 0.8-1.0 (80.0%). (B) Sub-diagnosis of DMR: this shows sub-diagnosis of DMR. Thirteen out of 45 were severe nonproliferative diabetic retinopathy (NPDR) (28.9%), and 7 out of 45 were proliferative retinopathy (PDR) (15.6%).
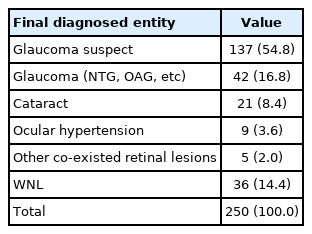
안저검사에서 녹내장이 의심되어 안과 진료를 받은 총 250명 중 137명인 54.8%는 녹내장의증으로 진단받고 시야 검사 등 지속적 추적 관찰을 요하였고, 42명인 16.8%는 녹내장으로 진단받아 약물 사용을 시작하였다(Table 4). 매체 혼탁의증으로 안과 진료 후 진단받은 55명 중 43명인 78.2%가 백내장을 진단받았으며, 이 중 7명은 본원에서 백내장수술을 받았다(Table 5).
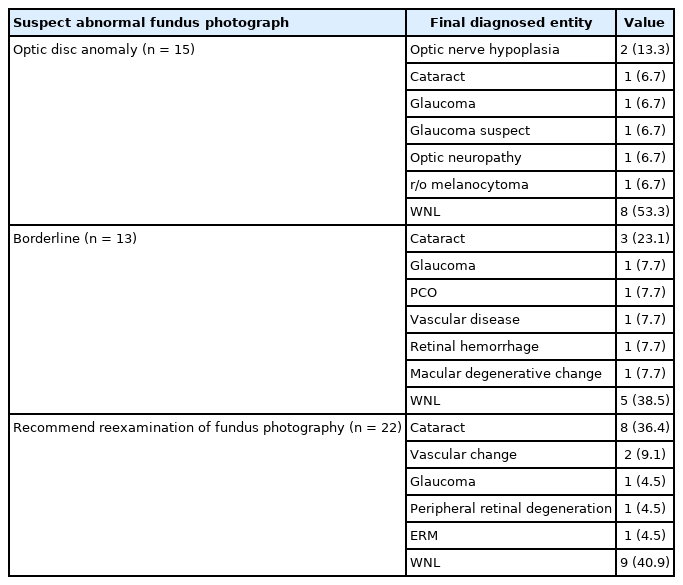
이 외 시신경이상, 경계이상, 안저검사 재촬영을 권유 받은 환자들의 최종 진단명은 Table 6에 나열되어 있으며, 시신경 이상을 보인 경우에서 46.7%, 경계이상을 보인 경우에서 61.5%, 판독 불능 경우에서 59.1% 환자들이 안과 내원 후 안과적 진단을 받았다. 판정 불능 소견을 받은 환자의 실제 진단은 백내장이 36.4%로 가장 많았다(Table 6). 종합해보면, 본 연구에서 건강검진에서 안저검사를 시행받은 1,299명 중 안저이상이 의심되어 안과 정밀 검사를 권유받고 안과에 내원한 환자는 544명(41.9%)이었고, 그 중 450명(82.7%)의 환자는 치료나 주기적 안과 검진이 필요한 상태였다.
고 찰
검진 후 안저검사에서 이상 소견을 보여 안과를 찾은 환자의 평균 연령은 54세로 중년이 많았으며, 안과적 증상이나 다른 이유 없이 검진에서 이상을 듣고 안과를 내원한 경우가 대부분으로 544명 중 380명인 69.9%가 안과적 과거력을 가지고 있지 않았다. 망막이상이 의심되어 정밀검사 후 드루젠 및 연령관련황반변성으로 진단받은 환자는 239명 중 49명(20.5%)으로 전체 망막이상 중 가장 많았고, 정밀검사 후 당뇨망막병증으로 진단된 환자는 239명 중 23명(9.6%)이었다. 드루젠 및 연령관련황반변성으로 진단받은 환자 중 90.1%, 당뇨망막병증으로 진단된 환자 중 80.0%가 외래 내원시 최대교정시력이 0.8-1.0였다. 이들의 대부분은 시력저하를 느끼기 전 건강검진 안저검사를 통해 처음 진단을 받았다는 것을 알 수 있었다.
Resnikoff et al [6]은 전 세계적으로 시력 이상을 일으키는 안과적 질환의 빈도를 분석하였고 백내장(47.8%), 녹내장(8.7%), 연령관련황반변성(8.7%), 각막혼탁(5.1%), 그리고 당뇨망막병증(4.8%) 순으로 빈도가 높다고 하였다. 한국에서도 서구화된 식습관과 생활양식뿐만 아니라 평균 수명이 늘어남에 따라[7] 망막질환의 관리가 안과적으로 중요한 문제 중 하나로 대두되고 있으며, 특히 망막질환 중 시력 이상을 일으키는 주된 원인인 연령관련황반변성과 당뇨망막병증의 경우 그 수가 점차 늘 것으로 예상된다. 국내 연구에서 연령관련황반변성의 한국인의 발생률은 전체 인구의 5.19%이며[8], 부산에서는 1년 발병률이 최소 0.4%로 알려져 있다[9]. 당뇨는 전 세계적으로 환자가 증가하는 추세이며[10] 2010년에 비해 2030년에는 당뇨환자의 수가 54% 증가할 것이라고 예측되었다[11]. 시력 이상을 예방하기 위해서는 연령이 위험인자인 연령관련황반변성의 경우[12-14] 55세 이상 환자는 산동하여 안저검사를 시행 받는 것이 좋으며[15], 위험인자를 갖는 경우 보조제를 섭취하는 것이 도움이 될 것이다[16]. 심각한 비증식당뇨망막병증이나 증식당뇨망막병증에서는 레이저치료를 미루지 않고 시행해야 하므로[17], 적절한 시기에 검진을 시행하여 빠른 진단을 하는 것은 질병의 진행을 늦추는 것뿐만 아니라 시력예후에 매우 중요하다[18,19].
당뇨망막병증을 진단받은 총 23명의 환자 중 13명은 이전에 안과 검사를 해본 적이 없던 환자들로 건강검진 안저검사를 통해 처음으로 당뇨망막병증이 확인된 경우임에도 불구하고 45안 중 13안은 심각한 비증식당뇨망막병증, 7안은 증식당뇨망막병증으로 44.4%가 치료를 요하는 단계까지 진행된 상태였다. 이에 반해 망막이상 의심으로 내원하여 정밀 검사 후 정상 소견을 보인 경우는 239명 중 36명(15.1%)으로 검진 및 이후의 정밀검사의 중요성이 확인되었다.
국내 건강검진시 안저촬영에 의한 보고로는 1997년 Kwak et al [2]의 연구와 1999년 Lee et al [3]의 연구가 있다. Kwak et al [2]은 건강검진에서 안과 이상이 의심되어 정밀검사를 받은 142례를 분석하여 보고하였는데 녹내장이 13례로 가장 많았고, 당뇨망막병증으로 진단 받은 경우가 8례로 그 뒤를 이어 안과 검사가 녹내장의 스크리닝에 유용하다고 밝힌 바가 있다[2]. Lee et al [3]이 검진에서 안과 이상이 의심된 665명을 대상으로 분석한 결과에 의하면, 이 중 187명이 정밀검사를 받았으며 녹내장이 60명으로 가장 많았고, 26명이 당뇨망막병증을 진단 받아 두 번째로 많았다[3]. 본 연구에서는 검진에서 망막이상으로 분류된 환자의 최종 진단이 이전의 연구와 다른 양상을 보였는데, 드루젠(49명, 20.5%), 망막전막(42명, 17.6%), 기타 황반부 퇴행성 질환(24명, 10.0%)과 같은 황반부 이상이 115명(48.1%)으로 가장 높은 분포를 보였다. 이는 본 연구가 앞서 두 개의 연구와 상당히 큰 시간의 차이가 있어 그사이 발전하여 안과 정밀검사에 흔히 쓰이고 있는 빛간섭단층촬영과 이를 통한 황반부질환 진단기술의 향상에서 기인한 것으로 생각된다.
빛간섭단층촬영은 망막단층의 모양을 확인할 수 있어 망막의 두께를 보여주므로 망막전막, 망막내, 망막색소상피, 혹은 맥락막의 이상을 관찰하는 데는 무산동안저사진보다 뛰어나다[20]. Ouyang et al [21]은 안과적 증상을 호소하지 않는 환자들을 대상으로 무산동안저사진과 빛간섭단층촬영을 시행하여 망막 이상을 발견할 목적으로 두 검사의 효과를 비교하였는데, 빛간섭단층촬영이 더 높은 민감도를 보였다고 발표하였다. 이로 미루어 보아 보다 단순 안저사진에서 이상 소견을 보인 경우 빛간섭단층촬영과 같은 정밀한 검사를 받는 것이 정확한 진단을 위해선 매우 중요하며, 빛간섭단층촬영도 스크리닝 목적으로 도입되는 것 역시 고려해 볼 수 있겠다.
전 세계적으로 녹내장 발생률은 3.54% [22], 국민건강영양조사 2008-2011 데이터로 조사한 결과 한국인의 개방각녹내장 발생률은 4.7% [23]라고 발표된 바 있다. 녹내장은 시신경 모양 변화나 망막신경섬유층결손이 시야 이상에 선행하므로[24], 자각 증상이 없는 초기에 진단 및 치료가 중요하여 검진시 안저사진의 필요성이 대두되었다[25-27]. Kwak et al [2]의 연구에서는 검진에서 녹내장 의심 소견이 보여 정밀검사를 받은 75명 중 13명인 17.3%, Lee et al [3]의 연구에서는 녹내장 의심 소견을 보여 정밀검사를 받은 79명 중 60명인 75.9%가 녹내장으로 진단 받았다고 보고하였으며, Song et al [27]은 검진에서 녹내장 의심 소견이 보여 정밀검사를 받은 220명 중 녹내장으로 진단 받은 환자는 56명(61.4%), 녹내장의증인 경우는 79명(35.9%)이라고 보고하였다. 본 연구에서도 검진에서 녹내장 의심 소견을 보여 정밀검사를 받은 환자 250명 중 녹내장으로 진단 받은 환자는 42명(16.8%), 녹내장의증인 경우는 137명(54.8%)으로 녹내장에 대한 검진의 유용성을 다시 확인할 수 있었다.
본 연구에서 건강검진에서 안저검사를 시행받은 1,299명 중 안저이상이 의심되어 안과 정밀 검사를 권유받고 안과 외래로 내원하여 정밀검사를 받은 환자는 544명(41.9%)이었다. 건강검진에서 안과정밀검사를 권유받았으나 안과로 내원하지 않은 환자의 수는 알 수 없었다. 외래에서 시행한 정밀검사에서 정상이었던 환자는 544명 중 94명(17.3%)이었으며 450명(82.7%)의 대부분의 환자는 치료나 주기적 안과 검진을 요하는 상태였다. 이로 미루어 안과적 증상 발생 전 빠른 진단과 치료를 위해 건강검진에서 적극적인 안저검사가 필요하며, 이는 녹내장뿐 아니라 망막이상, 특히 황반부 질환의 조기 발견에 도움이 됨을 알 수 있다. 건강검진 후 안저이상으로 안과 내원시에는 보다 세심한 상담과 정밀검사가 필요하겠다.