|
 |
Abstract
Purpose
To report a case of bilateral nonarteritic anterior ischemic optic neuropathy (NAION) following acute angle closure glaucoma (AACG) after general anesthesia.
Case summary
A 65-year-old woman, who had had open reduction and internal fixation under general anesthesia for her right femur fracture, presented with a 2-day history of visual loss in both eyes. Best corrected visual acuity was finger count and intraocular pressure (IOP) was 40 mmHg in her both eyes. There were diffuse corneal edema and shallow peripheral anterior chamber under slit lamp examination, and fundus examination revealed a swollen optic disc in both eyes. With no lesion found in emergent brain magnetic resonance imaging, optical coherence tomography (OCT) showed diffuse retinal nerve fiber layer (RNFL) thickening. She started glaucoma medications for lowering IOP and laser iridotomy was performed in her both eyes. Two months later, optic disc swelling was improved but OCT showed diffuse RNFL thinning in both eyes and peripheral visual field defects remained in the visual field test.
비동맥염 앞허혈시신경병증은 시신경유두 혈류의 균형이 깨짐으로써 생기는 허혈성 변화로 인해 발생하며, 주로 중년 이상에서 무통성의 시력저하와 함께 주로 아래쪽을 침범하는 시야결손, 유두부종과 출혈, 상대구심동공운동장애 소견을 보인다. 시신경유두 혈류의 자가조절기전을 방해하는 당뇨, 고혈압, 고지혈증 등의 전신질환과 안압상승, 작은 시신경유두함몰비 등의 안구적 요인이 비동맥염 앞허혈시신경병증의 주요 위험인자로 알려져 있다[1].
안압이 상승하면 시신경유두의 관류압이 하강하게 되어 결과적으로 시신경유두 혈류가 감소하여 허혈성 변화에 빠질 수 있다. 녹내장 환자에서 급격한 안압상승으로 인해 비동맥염 앞허혈시신경병증이 일어난 여러 국외 사례가 보고되었으며[2-9], 국내에서도 급성폐쇄각녹내장과 관련하여 발생한 단안 비동맥염 앞허혈시신경병증 2예[10,11]와 양안에 지연성으로 발생한 비동맥염 앞허혈시신경병증이 보고된 바 있다[12]. 하지만 아직 국내에서 양안에 급성폐쇄각녹내장과 비동맥염 앞허혈시신경병증이 동반되어 발생한 증례는 보고된 바가 없다. 저자들은 전신마취수술 후 양안 급성폐쇄각녹내장과 동반하여 발생한 양안 비동맥염 앞허혈시신경 병증 1예를 경험하였기에 이를 보고하고자 한다.
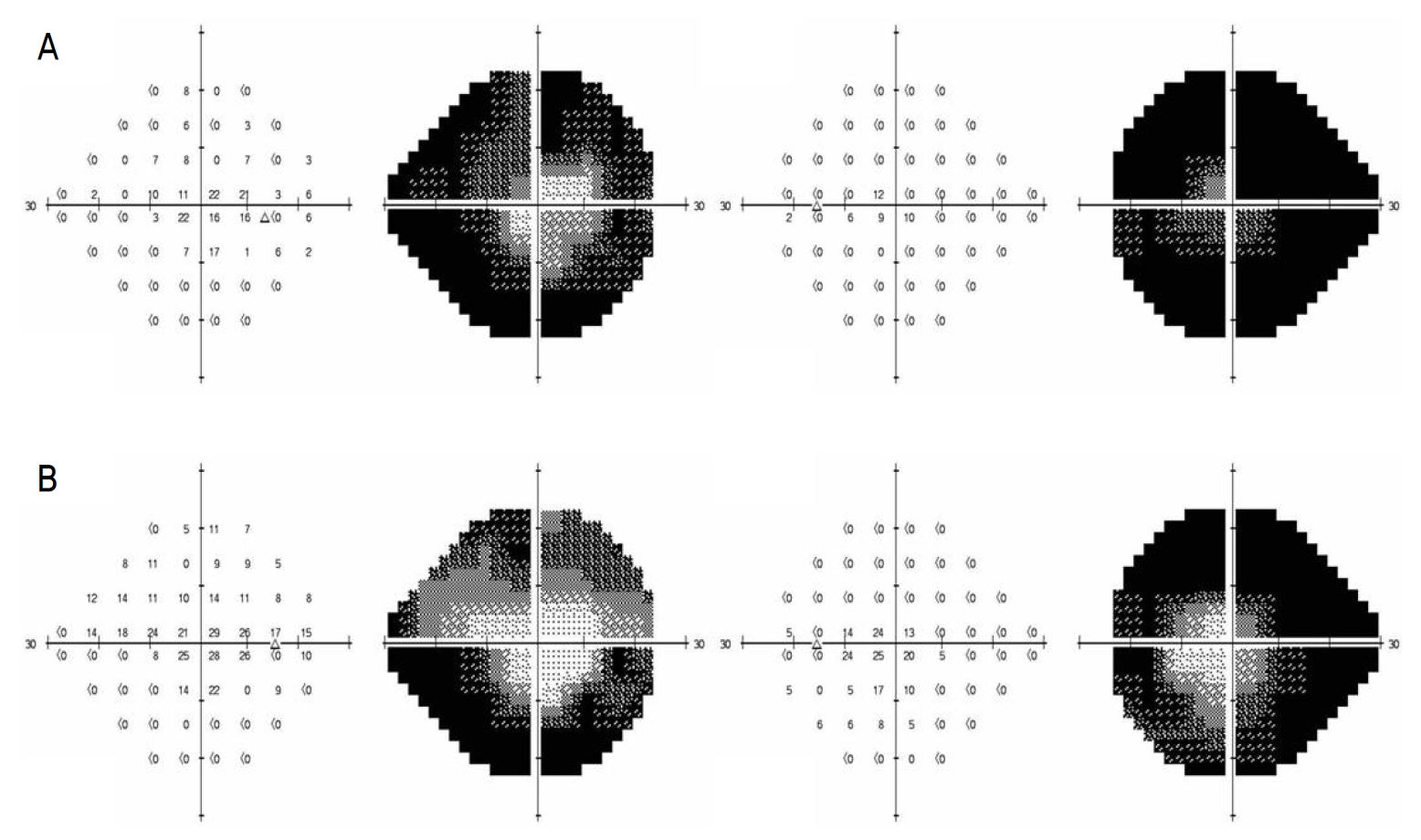
65세 여자 환자가 본원 정형외과에서 3일 전에 전신마취하 우측 대퇴골 골절의 개방적 정복술 및 내고정술을 시행받고 경과 관찰하던 중 2일 전부터 발생한 양안 시력저하를 주소로 의뢰되었다. 특별한 기저질환 및 안과적 과거력은 없었다. 진료 시 최대교정시력은 양안 안전수지 50 cm, 안압은 양안 모두 40 mmHg로 측정되었다. 세극등현미경검사에서 양안 각막부종과 얕은 주변부 전방이 관찰되었으며 양안 동공은 5.0 mm로 산동된 소견이 보였으나 상대구 심동공운동장애는 보이지 않았다. 안저검사에서 양안 모두 경계가 불분명한 시신경유두부종이 관찰되었고(Fig. 1A), 빛간섭단층촬영(Spectralis HRA&OCT, software version 1.10.2.0; Heidelberg Engineering, Heidelberg, Germany)에서 양안의 전반적인 망막신경섬유층 부종이 관찰되었다(Fig. 2A). 시신경유두부종과 관련하여 응급으로 시행한 뇌자기공명영상에서는 시신경유두부종을 일으킬 만한 뇌종양이나 급성 뇌병변 등의 소견이 관찰되지 않았다. 안압상승에 대해서 2% dorzolamide hydrochloride-0.5% timolol maleate (Cosopt®; MSD, Kenilworth, NJ, USA)와 0.15% brimonidine tartrate (Alphagan®; Allergan, Inc., Irvine, CA, USA)를 처방하였다. 다음날 우안 시력 0.15, 안압 20 mmHg, 좌안 시력 0.4, 안압 19 mmHg로 시력 및 안압 모두 일부 호전되었다. 각막부종은 호전되었으나 전방깊이나 시신경유두부종 소견은 전 날과 비슷하였다. 색각검사에서는 특이 소견은 관찰되지 않았고 표준자동시야검사(Humphrey Field Analyzer, HFA II; Carl Zeiss Meditec, Inc., Dublin, CA, USA)에서 양안 모두 중심부 일부 시야를 제외한 나머지 부분에서 암점이 관찰되었다(Fig. 3A). 이후 차례로 좌안 이후 우안에 대해 레이저홍채절개술을 시행하였다. 우측 대퇴골수술 후 본원 정형외과에서 입원 중 시행한 혈액 응고검사 및 적혈구 침강 속도에서는 이상 소견은 발견되지 않았으나, 수술 후인 점을 고려할 때 일반혈액검사 중 백혈구 수, 일반화학검사 중 알칼리성 인산분해효소와 감마-글루타밀전이효소, C 반응성 단백질 수치가 약간 상승되어 있었다. 거대세포동맥염이나 측두동맥염 등에서 보이는 특징적인 임상 소견은 관찰되지 않았다. 양안 급성폐쇄각녹내장 이후 발생한 양안 비동맥염 앞허혈시신경병증 진단하에 Cosopt®을 유지하며 경과 관찰하였다. 2달 후 경과 관찰시 최대교정시력 우안 0.6, 좌안 0.7, 안압 우안 11 mmHg, 좌안 10 mmHg로 호전되었으며 양안 시신경유두부종 또한 소실되었다(Fig. 1B). 빛간섭단층촬영에서 양안의 전반적인 망막신경섬유층 감소가 관찰되었고(Fig. 2B), 표준자동시야 검사에서 이전 검사 소견에 비해 일부 호전을 보였으나 주변부 시야결손이 남아있었다(Fig. 3B).
급성폐쇄각녹내장은 전방각의 갑작스러운 폐쇄로 인해 안압이 급격하게 상승하는 질환으로 동아시아 인종, 여성, 고령, 얕은 앞방, 짧은 안축장, 스트레스 등의 심리적 요인, 그리고 아드레날린성, 항콜린성 약물 등이 위험인자로 알려져 있다[13]. 본 증례의 경우 고령의 동아시아인 여성으로서 증상 발생 당시 얕은 주변부 전방 소견을 보였으며 안축장은 우안 22.51 mm, 좌안 22.22 mm로 비교적 짧았다. 또한 환자는 우측 대퇴골 골절 및 수술과 관련하여 스트레스를 받는 상황에 있었고 수술 후 진통제 및 항콜린성 약물을 투여 받았다.
비동맥염 앞허혈시신경병증은 50세 이후 발생하는 급성시신경병증의 가장 흔한 원인으로서, 갑작스러운 무통성의 시력감소가 일어나고 이에 따른 시야 결손을 동반하며 주로 단안에 발생한다. Kim and Hwang [1]은 앞허혈시신경병증을 진단받은 한국인 48명의 55안을 분석하여 고혈압과 고지혈증, 0.2 이하의 작은 유두함몰비를 중요한 위험인자로 보고하였다. 본 증례 환자는 고혈압과 고지혈증 등의 전신질환은 없었으나 양안 시신경유두부종이 소실된 후 0.2 이하의 작은 유두함몰비 소견을 보였다.
급성폐쇄각녹내장에 의한 갑작스러운 안압상승과 연관되어 발생한 비동맥염 앞허혈시신경병증은 국내외에서 여러 증례가 보고되었으며, 이 중 양안에서 발생한 경우는 국외 2건[3,8], 국내 1건[12]이 보고되었다. Slavin and Margulis [3]는 협심증과 고지혈증이 있는 70세 남자 환자에서 양안에 한 달 간격으로 급성폐쇄각녹내장이 발생한 후 녹내장 약물 치료 및 레이저홍채절개술을 시행하고 안압이 정상화되었으나 그후 양안에서 차례로 지연 비동맥염 앞허혈시신경병증이 발생한 1예를 보고하였다. Torricelli et al [8]은 특별한 기저질환이 없는 55세 여자 환자에서 양안에 급성폐쇄각녹내장과 비동맥염 앞허혈시신경병증이 동시에 발생하여 녹내장 약물 치료 및 레이저홍채절개술 후 증상이 일부 회복된 1예를 보고하였다. 국내에서는 Park et al [12]이 고혈압, 당뇨를 진단받은 76세 여자 환자에서 양안 급성폐쇄각녹내장 후 발생한 양안 지연 비동맥염 앞허혈시신경병증 1예를 보고하였다. 이상 양안에서 발생한 증례들을 통해 저자들은 급성폐쇄각녹내장으로 인한 갑작스러운 안압상승이 정상인에 비해 쉽게 시신경유두의 허혈을 일으킬 수 있으며, 허혈로 인해 시신경유두의 부종이 발생하고 이러한 부종에 의해 시신경유두의 허혈이 더 악화됨으로써 비동맥염 앞허혈시신경병증이 유발될 수 있다고 보았다.
전신마취와 관련되어 양안 급성폐쇄각녹내장이 발생한 경우는 국외에서 보고된 바 있는데, Gayat et al [14]은 고혈압과 +6디옵터의 원시를 가진 72세 여자 환자가 복와위 자세로 전신마취하 척추수술을 받은 후 발생한 양안 급성폐쇄각녹내장에 대해 보고하였다. 수술을 받던 중 저혈압이 발생하여 정맥주사를 통해 ephedrine 6 mg을 주입하였고, 수술 후 통증 조절을 위해 paracetamol 1 g과 nefopam 20 mg을 정맥주사하였다. 수술 후 2일째 양안 급성폐쇄각녹내장이 발생하여 녹내장 약물 치료를 하였지만 호전되지 않아 양안 주변부 수술적 홍채절제술을 시행하였고 이후 안압은 정상화되었다. Gayat et al [14]은 복와위 자세로 인한 안압상승 및 수정체와 홍채의 전방이동, 아드레날린성 작용제인 ephedrine 및 부교감신경억제 효과를 지닌 nefopam에 의한 동공차단 등을 원인으로 보았다. 또한 그들은 이전에 보고된 수술 후 발생한 31안의 급성폐쇄각녹내장 사례들에서 유발 요인을 분석하였고 주요 원인은 스트레스와 부교감신경차단제 등의 약물 사용이었음을 확인하였다. 또한 Mahmoud et al [15]은 특별한 과거력이 없는 42세 남자 환자가 양측 대퇴골 골절의 개방적 정복술을 시행받기 전 급성 통증 조절을 위해 tramadol 피하주사를 받았고, 투여 3시간 후 갑작스러운 양안 시력저하 및 통증이 발생한 양안 급성폐쇄각녹내장에 대해 보고하였다. 환자는 녹내장 약물 치료 및 레이저홍채절개술을 받았고 7일 후 양안 시력 및 안압 모두 정상화되었다. Mahmoud et al [15]은 tramadol이 마약성 진통제로서 개인의 대사작용에 따라 축동 혹은 산동 효과를 지니며, 해당 증례에서는 산동 효과를 유발하면서 양안 급성폐쇄각녹내장의 원인이 되었을 것으로 추정하였다. 본 증례에서는 환자가 수술 전후에 받은 스트레스, 수술 후 진통제로서 투여한 nefopam과 tramadol 등으로 인해 양안 급성폐쇄각녹내장이 발생하였을 것으로 추정된다.
결론적으로 저자들은 전신마취 후 양안 급성폐쇄각녹내장과 동반되어 발생한 양안 비동맥염 앞허혈시신경병증을 경험하였다. 이전에 급성폐쇄각녹내장 환자에서 비동맥염 앞허혈시신경병증이 발생한 사례들이 보고되었으나, 양안에서 동시에 발생한 경우는 매우 드물며 그 원인과 기전은 아직 명확하지 않다. 본 증례를 통하여 양안 급성폐쇄각녹내장이 발생한 원인으로 전신마취와 수술로 인한 스트레스 및 수술 후 통증과 관련하여 사용된 각종 약물과의 관련성을 의심해 볼 수 있으며, 갑작스러운 안압상승이 시신경관류압을 감소시켜 비동맥염 앞허혈시신경병증을 유발할 수 있음을 알게 되었다. 따라서 전신마취수술을 받거나 급성폐쇄각녹내장을 유발할 수 있는 약물을 사용한 환자에서 급격한 안압상승 여부를 확인해야 하며, 급성폐쇄각녹내장 환자에서 비동맥염 앞허혈시신경병증의 발생 가능성이 있음을 항상 염두에 두어야 한다.
Figure 1.
Fundus photography images in both eyes. (A) Fundus photograph at the initial visit showed swollen optic disc with margin blurring in both eyes. (B) After laser iridotomy in both eyes with glaucoma medication, resolution of disc swelling and clear disc margin in both eyes were observed at 2 months follow-up.
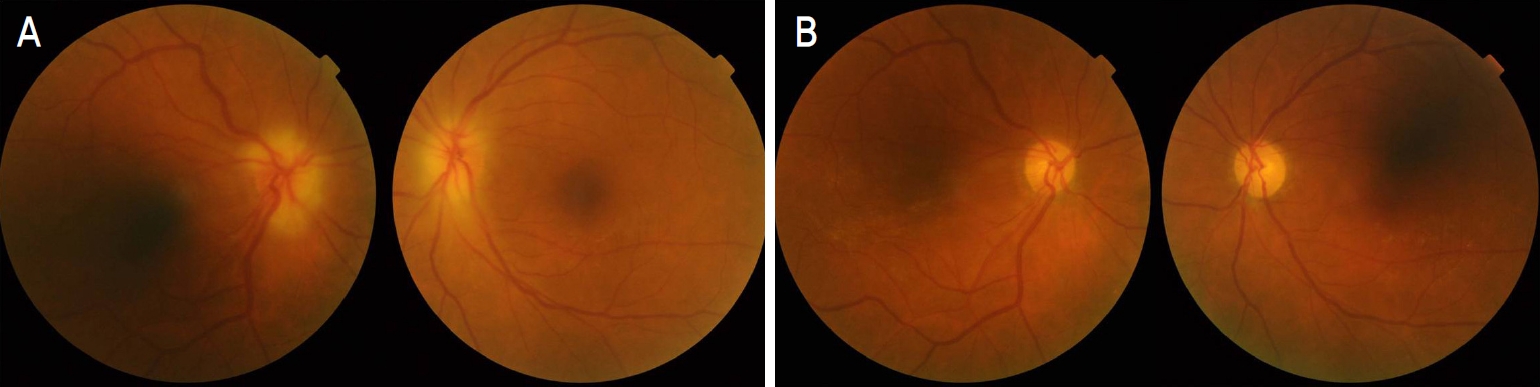
Figure 2.
Spectral domain-optical coherence tomography of the optic disc. (A) When nonarteritic anterior ischemic optic neuropathy occurred spontaneously with acute angle closure glaucoma, retinal nerve fiber layer (RNFL) swelling was shown in both eyes. (B) At 2 months follow-up, the edema of RNFL were much decreased in both eyes, but rather, the overall reduction of the RNFL in both eyes was observed. G = global; T = temporal; TI = temporal inferior; NI = nasal inferior; N = nasal; NS = nasal superior; TS = temporal superior.
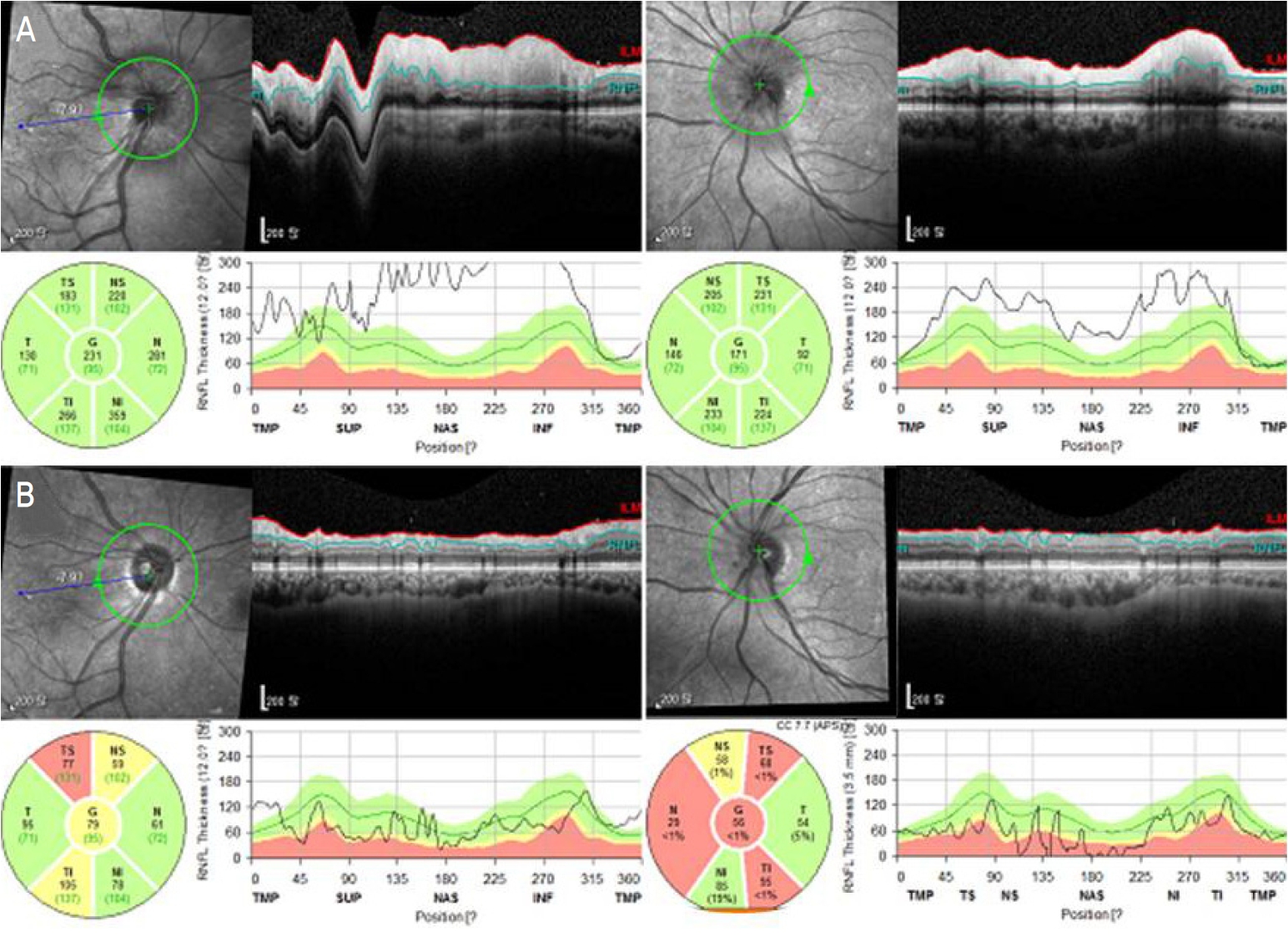
Figure 3.
The 24-2 program of the Humphrey visual field (HVF) analyzer. (A) HVF showed central island in both eyes when acute angle closure glaucoma accompanied by nonarteritic anterior ischemic optic neuropathy with visual field index (VFI) 24% in the right eye and 7% in the left eye. (B) At 2 months follow-up, HVF demonstrated improvement in visual field in both eyes. VFI was improved from 24% to 42% in the right eye and 7% to 24% in the left eye compared to the initial examination, although peripheral visual field defect still remained.
REFERENCES
1) Kim DH, Hwang JM. Risk factors for Korean patients with anterior ischemic optic neuropathy. J Korean Ophthalmol Soc 2007;48:1527-31.

2) Sonty S, Schwartz B. Vascular accidents in acute angle closure glaucoma. Ophthalmology 1981;88:225-8.


3) Slavin ML, Margulis M. Anterior ischemic optic neuropathy following acute angle-closure glaucoma. Arch Ophthalmol 2001;119:1215.

4) Irak I, Katz BJ, Zabriskie NA, Zimmerman PL. Posner-Schlossman syndrome and nonarteritic anterior ischemic optic neuropathy. J Neuroophthalmol 2003;23:264-7.


5) Kim R, Van Stavern G, Juzych M. Nonarteritic anterior ischemic optic neuropathy associated with acute glaucoma secondary to Posner-Schlossman syndrome. Arch Ophthalmol 2003;121:127-8.


6) Nahum Y, Newman H, Kurtz S, Rachmiel R. Nonarteritic anterior ischemic optic neuropathy in a patient with primary acute angle-closure glaucoma. Can J Ophthalmol 2008;43:723-4.


7) Choudhari NS, George R, Kankaria V, Sunil GT. Anterior ischemic optic neuropathy precipitated by acute primary angle closure. Indian J Ophthalmol 2010;58:437-40.



8) Torricelli A, Reis AS, Abucham JZ, et al. Bilateral nonarteritic anterior ischemic neuropathy following acute angle-closure glaucoma in a patient with iridoschisis: case report. Arq Bras Oftalmol 2011;74:61-3.


9) Kuriyan AE, Lam BL. Non-arteritic anterior ischemic optic neuropathy secondary to acute primary-angle closure. Clin Ophthalmol 2013;7:1233-8.



10) Shin JH, Lee JW, Choi HY. A case of nonarteritic anterior ischemic optic neuropathy following acute angle-closure glaucoma. J Korean Ophthalmol Soc 2011;52:753-8.

11) Kim KN, Kim CS, Lee SB, Lee YH. Delayed non-arteritic anterior ischemic optic neuropathy following acute primary angle closure. Korean J Ophthalmol 2015;29:209-11.



12) Park EJ, Chun YS, Moon NJ. Bilateral delayed nonarteritic anterior ischemic neuropathy following acute primary angle-closure crisis. J Korean Ophthalmol Soc 2018;59:1091-6.

13) Zhang X, Liu Y, Wang W, et al. Why does acute primary angle closure happen? Potential risk factors for acute primary angle closure. Surv Ophthalmol 2017;62:635-47.


- TOOLS
-
METRICS

-
- 1,579 View
- 34 Download
- Related articles
-
Bilateral Acute Angle Closure Crisis after General Anesthesia for a Breast Surgery2020 June;19(2)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Download Citation
Download Citation Print
Print