나팔꽃증후군은 주로 단안에 발생하는 시신경유두의 선천적 기형이다. 안저검사상 특징적으로 시신경유두가 확장된 깔때기 모양의 함몰을 보이며, 망막혈관들이 시신경유두 주변부에서 방사상으로 뻗어가며, 주변부가 맥락망막색소상피에 의해 융기되어 둘러 쌓여 있다[1]. 나팔꽃증후군의 원인은 중배엽성 선천 이상이나 중배엽과 외배엽의 상대적인 성장 사이의 동적 교란으로 알려져 있다[1]. 시력은 정상에서 안전수동까지 다양하게 보고되고 있다[2]. 바닥뇌류(basal encephalocele)나 경동맥협착, 모야모야병 등 두개내 혈관기형이 동반될 수 있으며 이러한 경우 뇌자기공명영상이나 뇌자기혈관조영술이 도움이 된다[3,4]. 약 30%의 환자에서 장액망막박리가 관찰될 수 있으며 후극부에 국한되기도 하며 전체 망막으로 진행하기도 한다[5,6]. 사시 역시 동반될 수 있다[2]. 단안의 경우에는 굴절이상으로 시력저하가 발생할 수 있으며 약시가 있을 수 있으며, 양안인 경우보다 단안인 경우 시력저하가 더 심하다고 보고되고 있다[2]. 저자들은 나팔꽃증후군에서 동반된 외사시와 상사시를 외직근후전술과 내직근절제술, 하사근전치술을 이용하여 치료 후 항상전증후군을 경험하여 이를 보고하는 바이다.
증 례
4세 여아가 태어날 때부터 눈이 바깥으로 돌아나가는 증상을 주소로 내원하였다. 과거력상 특이병력은 없었고 가족력상 아버지가 사시라고 하였다. 전안부검사상 특이 소견은 발견되지 않았다.
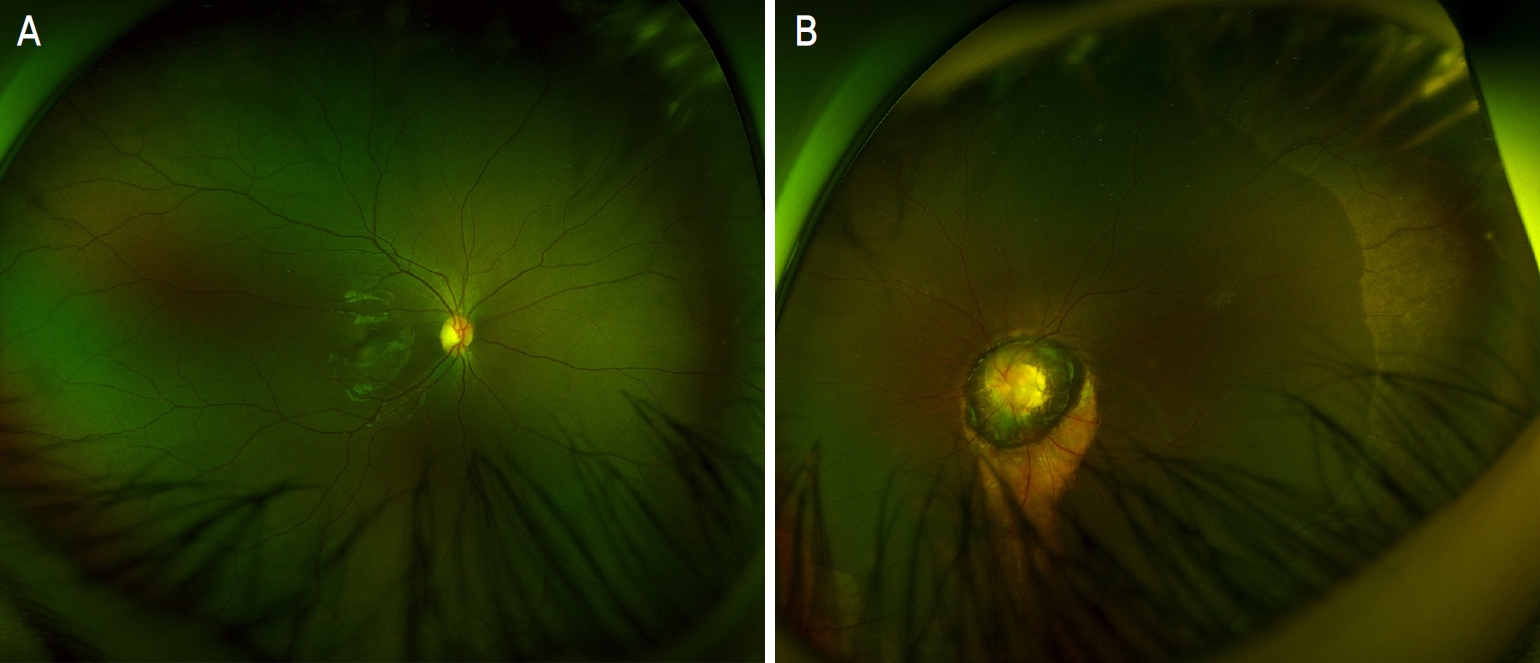
크림스키검사상 근거리와 원거리에서 60프리즘디옵터(prism diopters, PD)의 외사시, 20 PD의 좌안 상사시 소견을 보였다(Fig. 1). 수평사시 및 수직사시를 중화시킨 후 해리수직편위의 동반 여부를 판단하기 위해 가림 시간을 증가시켰으나 사시각에 변화가 없어 해리수직편위는 동반되지 않은 것으로 판단하였다. 동향운동검사시 좌안에 grade 3의 하사근 기능항진이 관찰되었다. 안저검사상 우안은 정상 소견을 보였다(Fig. 2A). 좌안은 시신경유두가 커져 있었으며 시신경 주변부는 융기되어 있고 중심부는 함몰된 형태를 보였다. 망막혈관들은 시신경유두 가장자리에서 주변부를 향해 방사상으로 뻗어 있는 소견을 보였다(Fig. 2B). 다른 전신적 이상 소견이나 선천성 기형은 보이지 않았다. 바닥뇌류나 두개내혈관기형의 유무를 알아보기 위해 시행한 안와컴퓨터단층촬영과 뇌컴퓨터단층혈관조영술상 정상 소견이 관찰되었다. 최대교정시력은 우안 0.63, 좌안 0.05로 측정되었다. 전안부에는 특이 소견이 관찰되지 않았다. 조절마비굴절검사상 우안 -0.5디옵터(diopters, D)의 근시, 좌안 -5.75 D의 근시와 180° 축을 가진 -2.25 D 난시가 관찰되었다. 안축장은 우안 22.15 mm, 좌안 23.36 mm로 좌안이 1.21 mm 더 길게 측정되었다. 나팔꽃증후군에 의한 시력저하로 판단하였으며 굴절부등에 의한 좌안 약시의 가능성도 있을 것으로 사료되어 안경 처방을 시행하였다. 나팔꽃증후군과 동반된 외사시와 상사시로 진단하였고 전신마취하 좌안의 외직근후전술 9.0 mm, 내직근절제술 7.0 mm와 하직근 부착부 1.0 mm 후방으로 하사근전치술을 시행하였다.
수술 후 1주일째 시행한 사시각검사는 근거리와 원거리에서 정위로 측정되었다. 수술 후 2달째 시행한 사시각검사상 근거리 사시각은 6 PD의 외사시, 2 PD의 상사시, 원거리 사시각은 10 PD의 외사시가 측정되었고, 좌안 상전장애가 관찰되었으며 외상전시 더 뚜렷한 양상을 보였다(Fig. 3). 그 외의 합병증은 보이지 않았다.
고 찰
나팔꽃증후군은 드물게 보이는 시신경유두 결손질환으로서 확장된 시신경유두가 깔때기 모양으로 함몰되어 있으며 주변부에 넓은 회백색의 융기된 맥락망막색소병변을 가지는 특징적인 안저 소견을 보이는 질환이다[1,7]. 대개는 어린 나이에 발견된 사시나 저시력을 통해 내원하여 진단된다. 본 증례에서도 좌안이 밖으로 돌아나가는 증상을 주소로 내원하여 시행한 안저검사에서 나팔꽃증후군으로 진단되었다. Kim et al [8]에 따르면 나팔꽃증후군은 여자에게서 더 흔하고 유병률이 알려지지 않은 드문 질환으로 시력은 대개 0.1에서 안전수지로 다양하게 나타난다. 대부분의 경우 단안에 나타나지만 시력이 0.25에서 1.0으로 측정되는 양안 나팔꽃증후군의 증례도 보고된 바 있다[8]. 이는 기능이상 약시가 단안의 나팔꽃증후군에서 시력저하의 주된 기전임을 시사한다[8].
한국인에서 선천성 시신경 이상을 관찰한 결과 70.6%에서 사시가 관찰되었으며 이 중 외사시가 가장 흔하고 그 다음으로 내사시, 해리수직편위, 상사시가 흔하다고 하였다. 본 증례에서는 좌안의 외사시와 상사시가 동시에 관찰되었다. Kim et al [8]은 선천성 시신경 이상을 보이는 51명의 환자 중 21명이 사시를 동반하고 있었으며 이들 중 14명을 수술하였을 때 10명의 환자에서 만족할 만한 결과를 얻었다고 하였다. 사시수술은 미용적으로 안구 위치가 바르게 되므로 환자의 삶의 질을 크게 향상시킬 수 있다[8]. 증례에서도 수술 후 미용적으로 안구 위치가 교정되어 환아 및 보호자가 만족하였다.
좌안의 굴절이상 약시로 판단하고 사시수술을 고려할 때 시력이 저하된 좌안에 국한된 단안의 사시수술을 고려하였다. 가장 흔한 유형의 약시는 사시가 단독으로 또는 굴절이상과 동반된 경우로 알려져 있다[9]. Wright and Strube [10]에 따르면 2세 이후의 시력저하는 흔히 외사시를 유발할 수 있으며 사시수술은 미용적 목적에서 시행한다고 하였다. 이러한 경우 수술은 좋은 눈을 보호하기 위해 시력이 떨어진 눈에 단안에 외직근후전술과 내직근절제술이 추천된다[10].
본 증례의 환아에서 좌안 상사시를 교정하기 위해 좌안의 상직근후전술을 고려하였으나 단안에 3개 이상의 직근 동시 수술이 되므로 전안부허혈이 발생할 것이 우려되었다. 단안에 3개 이상의 직근을 동시에 수술할 경우 앞섬모체동맥에서 전안부로의 혈류 공급이 차단되어 전안부허혈이 발생할 위험이 높다고 알려져 있다[11]. 따라서 좌안의 상사시를 교정하기 위해 상직근의 수술 대신 하직근 1.0 mm 후방으로 하사근전치술을 시행하였다. 하사근전치술은 하사근 부착부를 적도 앞으로 옮겨 하사근의 기능을 상전에서 상전을 저지하는 것으로 변경한다. 하사근전치술 후 생길 수 있는 합병증은 항상전증후군[12]과 제일눈위치에서의 하사시[13]가 있다. 본 증례에서도 하사근전치술 후 좌안 상사시는 교정이 되었으나 좌안의 상전장애가 관찰이 되었으며 외상전시 가장 심한 양상을 보였다.
Cho et al [12]은 단안의 하사근전치술을 시행한 24명의 환자 중에서 8명의 환자에서 항상전증후군을 경험하고 보고한 바 있다. 항상전증후군을 예방하기 위해서는 균형을 맞추기 위해 양안의 하사근전치술을 시행하거나 단안의 하사근전치술 시행시 더욱 주의를 기울여 시행하여야 한다고 하였다[12]. 우안의 하사근전치술을 균형을 맞추기 위해 같이 시행하거나 좌안의 하사근전치술 시행시 하직근 후방 3-4 mm에 부착하는 등 수술의 양을 줄여서 시행하였으면 좌안의 상전장애를 피할 수 있었을 것으로 사료된다. 첫 번째 수술로 좌안의 외직근후전술과 내직근절제술만 시행한 후 이차 수술로 좌안의 상직근후전술을 시행하는 방법도 고려될 수 있다.
나팔꽃증후군에서 동반된 단안의 외사시와 상사시의 경우 외직근후전술과 내직근절제술, 하사근전치술을 이용하여 치료할 수 있다. 나팔꽃증후군에서 중추신경계 이상이 동반될 수 있으므로 뇌자기공명영상촬영 및 뇌자기혈관조영술 등 두개내혈관이상에 대한 검사가 필요하다. 상사시의 교정을 위해 단안의 하사근전치술을 시행시 상전장애가 발생할 수 있으므로 주의하여야 한다.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Download Citation
Download Citation Print
Print