|
 |
| Ann Optom Contact Lens > Volume 23(1); 2024 > Article |
|
Abstract
증례요약
이전 우안 열공망막박리로 공막돌륭술을 시행받은 과거력 외에 특이력이 없는 21세 남자 환자가 간헐성 외사시 진단 하에 좌안 외직근후전술 및 내직근절제술을 시행받고, 수술 다음날부터 발생한 좌안 시야 흐림과 통증을 주소로 내원하였다. 수술 후 4일째 내원 시 좌안 최대교정시력 20/50, 안압 44 mmHg로 측정되었고 세극등 현미경 검사상 좌안 2+의 전방 세포, 깊은 전방 및 개방각이 관찰되었다. 안압 강하 점안제, 스테로이드 점안제 치료 후 안압 13 mmHg로 측정되었다. 이후 2개월 동안 경과 관찰 중에 재발 소견은 보이지 않았다.
Abstract
Case summary
A 21-year-old male patient with a previous history of scleral buckling due to rhegmatogenous retinal detachment in right eye, underwent left lateral rectus muscle recession and medial rectus muscle resection surgery for the intermittent exotropia. He complained of blurred vision and pain in the left eye starting from the day after the surgery. When he visited the clinic on the fourth day post-surgery, his best corrected visual acuity was 20/50 and intraocular pressure was 44 mmHg in the left eye. Slit lamp examination revealed corneal edema, 2+ anterior chamber cells, deep anterior chamber, and an open angle in the left eye. After treatment with antiglaucoma eyedrops and steroid eyedrops, the intraocular pressure decreased to 13 mmHg. There were no signs of recurrence during the two-month follow-up period.
포스너-쉴로스만증후군은 녹내장섬모체염발증이라고도 불리며 1948년 Posner와 Schlossman에 의해 처음 기술되었다[1]. 주로 급성으로 단안에 발생하고 재발을 잘하며, 시야 흐림이 동반될 수 있고, 급성 발작 시에는 높은 안압과 경도의 전방 염증이 관찰된다. 전방각은 개방되어 있고 정상 시야와 시신경유두 소견을 특징으로 하며 발작 기간 사이에는 정상 안압을 보이는 질환이다. 발생 연령은 20-50세의 비교적 젊은 연령에서 나타나는 것으로 알려져 있으며 원인에 대해서는 명확히 밝혀진 바가 없으며 사시 수술 후 발생하였다는 보고는 없었다[2]. 저자들은 외사시 수술 후 발생한 포스너-쉴로스만증후군 1예를 경험하였으며 이러한 증례보고는 국내외적으로 보고된 바가 없기에 이를 진단과 치료와 함께 최초로 보고하고자 한다.
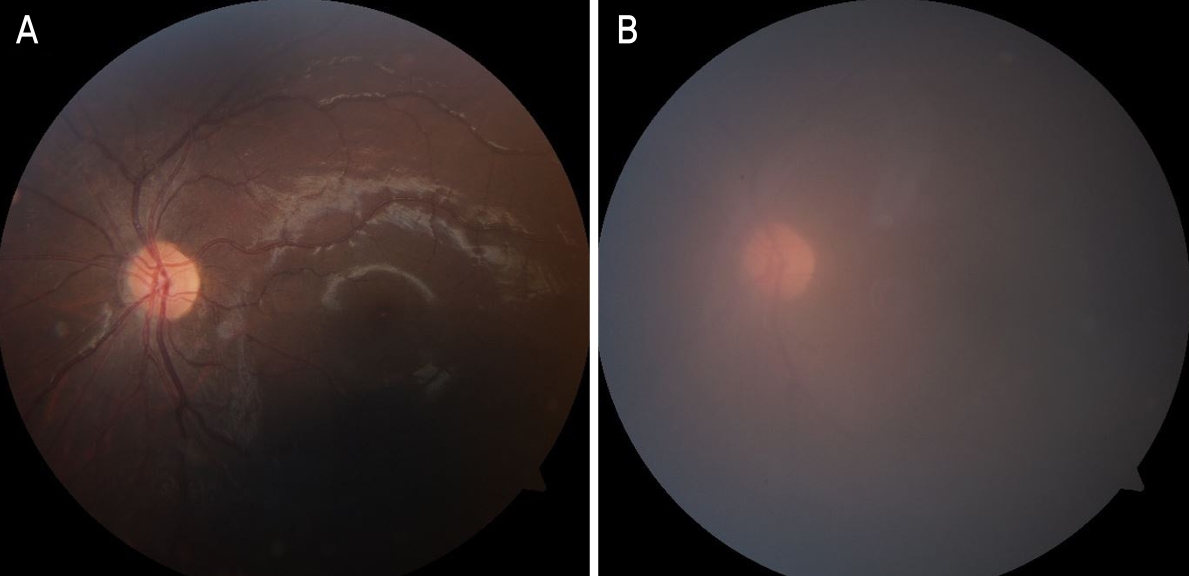
21세 남자 환자가 외사시수술을 위해 내원하였다. 이전 우안 열공망막박리로 공막돌륭술을 시행 받은 과거력 외 특이 사항이 없는 환자로, 수술 전 양안 최대 교정시력이 우안 20/25, 좌안 20/20, 굴절이상은 우안 -3.00 D sph -0.50 D cyl axis 150°, 좌안 -1.75 D sph -0.50 D cyl axis 50°였으며, 프리즘 검사상 근거리에서 20 prism diopters (PD), 원거리에서 18 PD 외사시가 관찰되었다. 수술 전 안압은 양안 17/17 mmHg로 측정되었다. 환자가 사시수술을 원하여 전신 마취 하에 윤부절개(limbal incision)를 통한 좌안 외직근 후전술(5.5 mm) 및 내직근 절제술(4.0 mm)을 시행하였다. 수술 중 별다른 특이 소견은 관찰되지 않았다. 수술 후 0.5% loteprednol etabonate (Lotepro®; Hanlim Co., Ltd., Seoul, Korea)와 moxifloxacin 0.5% ophthalmic solution (Vigamox®; Alcon Laboratories, Inc., Fort Worth, TX, USA) 점안액을 처방하였다. 환자는 수술 다음 날부터 좌안 시야 흐림과 통증이 있었다고 하였고, 시간이 지나도 호전이 없자 수술 후 4일째에 내원하였다. 내원 당시 최대 교정시력 우안 20/32, 좌안 20/50, 안압은 우안 18 mmHg, 좌안 44 mmHg로 측정되었다. 세극등 현미경 검사상 좌안 각막 부종 소견을 보였으며 좌안 깊은 전방 및 개방각, 2+의 전방 세포가 관찰되었고, 안저 검사상 명확한 이상 소견은 보이지 않았다(Fig. 1). 근거리 및 원거리에서 8 PD 내사위가 관찰되었다. 우선 안압 조절을 위해 15% 만니톨 300 mL 정맥주사를 시행하였고 1시간 뒤 우안 안압 15 mmHg, 좌안 안압 28 mmHg로 측정되었다. 중심 및 주변 전방깊이가 충분히 깊어 급성폐쇄각녹내장을 배제하였으며, 전신 증상은 없었고 이전 공막돌륭술 수술 전 및 금번 사시 수술 전에 시행했던 혈액 검사에서 HLA B51 & HLA B27 음성, 혈청 CRP, ACE, RA Factor, ANA, IgG, IgM, IgA 등의 면역 혈청 검사 결과가 정상으로 베체트병, 강직성척추염 등 류마티스 질환도 배제하였다. 혈액 검사상 RPR, TP-Ab, Toxoplasma IgM & IgG, Varicella zoster virus IgM & IgG, anti-Rubella IgM, anti CMV IgM & IgG 등의 감염 관련 인자 모두 음성이었고 피부 증상의 동반이나 각막염 소견도 없어 기타 감염 등에 의한 홍채섬모체염 또한 배제하였다. 단안에서 시야 흐림, 전방 염증을 동반한 급성 안압 상승이라는 소견들을 토대로 좌안 포스너-쉴로스만증후군 진단 하에 좌안 2% Dorzolamide/0.5% Timolol fixed combination (Cosopt-S®; Santen Pharmaceutical Co., Merck Sharp & Dohme, Osaka, Japan) 하루 2회, 0.1% Fluorometholone (OcuMetholone®; Samil Pharmaceutical Co., Seoul, Korea) 하루 4회 점안하도록 하였다. 5일 뒤 내원 시 좌안 최대 교정시력 20/20, 좌안 안압 19 mmHg로 측정되었고 세극등현미경 검사상 1+의 전방 세포는 여전히 관찰되었다. 안압 재상승 및 재발 방지를 위하여 Dorzolamide/Timolol, 0.1% Fluorometholone을 유지하였다. 3주 뒤 내원 시 좌안 최대 교정시력 20/20, 좌안 안압 13 mmHg로 측정되었고 전방 세포가 관찰되지 않아 모든 안약을 중지하였고 이후 경과 관찰 중이며, 수술 후 2개월이 지난 시점까지는 재발 소견을 보이지 않았으나 포스너-쉴로스만증후군의 특성상 추후 재발 가능성이 높으므로 면밀히 경과 관찰 중이다.
포스너-쉴로스만증후군은 주로 젊은 연령에서 발생한다. 대개 단안에서 발생하며 시야 흐림 혹은 경미한 통증을 유발할 수 있다. 경미한 염증 반응과 안압 상승을 보이며, 염증 정도에 비해 안압 상승이 높은 것이 특징이다. 안압 상승에 의한 각막 부종으로 시야 흐림이 동반될 수 있다[1,2].
포스너-쉴로스만증후군의 원인으로 여러 가지 가설이 제기되었으나 아직까지 명확하게 밝혀진 것은 없다. 포스너-쉴로스만증후군에서 안압 상승의 원인은 섬유주의 염증 반응으로 인한 방수 유출의 저하와 방수 생성의 증가에 의한 것으로 생각된다[3]. 발작 시의 프로스타글란딘 농도의 상승은 혈액방수장벽의 파괴를 악화시켜 염증세포가 전방 내로 들어가 섬유주대를 막히게 한다. 이는 안압 상승의 원인이 되며, 같은 연구에서 프로스타글란딘 억제제가 안압을 낮추었다고 보고되었다[4,5]. 발작 시에 국소 홍채 허혈이나 홍채/섬모체 혈관조영에서 유출과 같은 섬모체 혈관계 이상의 발견도 포스너-쉴로스만증후군의 원인으로 제시되었다[6,7]. 또한, Helicobacter pylori, Herpes simplex virus, Varicella zoster virus, Cytomegalovirus 등에 의한 바이러스 감염이 연관되어 있다는 연구들이 제시된 바 있다[8,9]. 그 외에도 알러지, 자율신경계 이상 등이 원인으로 제시되었다.
본 증례에서는 21세 환자에서 외사시 수술 후 수술 안에 경미한 염증을 동반한 안압 상승을 경험하였다. 이와 같은 증상들의 반복이 있는지 여부는 수술 후 경과 관찰 기간이 얼마 지나지 않은 현 시점에서 조금 더 면밀한 관찰이 필요하다. 다만 환자의 연령과, 일반적인 수술 후 발생 가능한 염증에 인한 안압 상승이라 보기에는 그 정도가 크고 급격한 점 등을 고려해 보면, 포스너-쉴로스만증후군의 가능성이 더 높다고 하겠다. 이전 연구에서 국내외적으로 포스너-쉴로스만증후군이 사시 수술을 포함한 다른 안과 수술 직후 발생했다는 사례는 보고된 바 없었다. 하지만 이전 연구에서 사시 수술 후 합병증으로 드물게 안구앞부분허혈(anterior segment ischemia)이 발생한다는 보고가 있는데, 안구앞부분허혈은 직근을 절제할 때 앞섬모체동맥의 혈류가 차단되면서 발생하는 것으로 알려져 있다[10]. 전방의 세포가 많아지고 각막 부종으로 인해 시야가 흐려질 수 있으며, 저안압이 특징이다. 안구앞부분허혈은 고령에서, 여러 근육의 수술을 포함할 때, 수직근을 포함할 때 더 자주 일어나며, 특히 저안압증을 동반한다는 점에서 이 증례와는 다르다[10,11]. 그러나 안구앞부분허혈 발생 시 전방 및 유리체 내의 프로스타글란딘 E2의 농도가 높아진다는 연구 결과가 있고[12], 국소 홍채 허혈과 같은 섬모체 혈관계의 이상의 포스너-쉴로스만증후군의 원인으로 제시된 바 있기 때문에, 사시 수술에서 직근의 절제 과정이 포스너-쉴로스만증후군을 일으키는 원인이 되었을 가능성이 있으며 이에 대해서는 추가적인 논의가 필요할 것으로 보인다.
포스너-쉴로스만증후군의 치료로는 안압 조절 및 염증 조절이 중요하다. 일반적인 일차 치료는 베타차단제, 알파 수용체길항제, 탄산탈수소효소억제제 등이 있다. 프로스타글란딘 제제도 안압 조절에는 효과적일 수 있으나, 염증을 증가시킬 수 있어 일차 치료로 선택되지는 않는다. 염증 조절을 위해서는 스테로이드 점안액이 일반적으로 사용되며, 비스테로이드성 항염증제 점안액도 사용될 수 있다. 점안액으로 안압 조절이 되지 않고 시신경이나 시야의 변화가 발견되면 수술적 치료가 고려될 수 있다.
본 증례에서는 포스너-쉴로스만증후군 진단 직후 즉시 안압 하강을 위해 15% 만니톨 300 mL 정맥주사 및 2% Dorzolamide/0.5% Timolol fixed combination 점안액을 사용하였으며 염증 조절을 위해 0.1% Fluorometholone 점안액을 사용하였다. 점안액 사용 후 안압 하강 및 염증이 완화되었으며 2개월 뒤 내원 시까지 재발 소견은 보이지 않았다. 그러나 포스너-쉴로스만증후군 특성상 재발 가능성에 대해서는 충분히 염두에 두고 앞으로의 면밀한 관찰이 필요할 것으로 판단된다.
본 증례에서 사시 수술 후 포스너-쉴로스만증후군은 정확한 진단 및 통상적인 치료 방법으로 호전될 수 있었다. 저자들이 조사한 바에 따르면 아직까지 국내외적으로 사시 수술 후 발생하였다는 보고는 없었다. 따라서, 사시 수술이 포스너-쉴로스만증후군과의 연관이 있는지에 대해서는 추가적인 연구가 필요하며, 연관성이 있다면 현재까지도 명확히 알려지지 않은 포스너-쉴로스만증후군의 발생 기전에 대한 더 많은 연구가 필요할 것으로 생각된다.
REFERENCES
1) Posner A, Schlossman A. Syndrome of unilateral recurrent attacks of glaucoma with cyclitic symptoms. Arch Ophthal 1948;39:517-35.


2) Posner A, Schlossman A. Further observations on the syndrome of glaucomatocyclitic crises. Trans Am Acad Ophthalmol Otolaryngol 1953;57:531-6.

3) Nagataki S, Mishima S. Aqueous humor dynamics in glaucomato-cyclitic crisis. Invest Ophthalmol 1976;15:365-70.

4) Masuda K, Izawa Y, Mishima S. Prostaglandins and glaucomato-cyclitic crisis. Jpn J Ophthalmol 1975;19:368-75.
5) Eakins KE. Increased intraocular pressure produced by prostaglandins E1 and E2 in the cat eye. Exp Eye Res 1970;10:87-92.


6) Su WW, Cheng ST, Hsu TS, Ho WJ. Abnormal flow-mediated vasodilation in normal-tension glaucoma using a noninvasive determination for peripheral endothelial dysfunction. Invest Ophthalmol Vis Sci 2006;47:3390-4.


7) Su WW, Cheng ST, Ho WJ, et al. Glaucoma is associated with peripheral vascular endothelial dysfunction. Ophthalmology 2008;115:1173-8.e1.s.


8) Otasevic L, Walduck A, Meyer TF, et al. Helicobacter pylori infection in anterior uveitis. Infection 2005;33:82-5.


9) Takusagawa HL, Liu Y, Wiggs JL. Infectious theories of Posner-Schlossman syndrome. Int Ophthalmol Clin 2011;51:105-15.


10) Saunders RA, Bluestein EC, Wilson ME, Berland JE. Anterior segment ischemia after strabismus surgery. Surv Ophthalmol 1994;38:456-66.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 652 View
- 5 Download
- Related articles
-
A Case of Patau Syndrome with Congenital Ocular Anomalies2023 March;22(1)
A Case of Duane's Retraction Syndrome Type I Showing an Exotropia2012 June;11(1)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print